血常規檢驗對炎癥性腸病的診斷價值探討
劉曉舟
炎癥性腸病十分常見,其若不及時治療會導致腸穿孔、結腸癌及中毒性巨結腸等并發癥,加大疾病的治療難度,增加治療時間,降低患者的生活質量。為了保證疾病的早診斷、早治療、早康復,臨床采用血常規檢驗診斷,其對于炎癥性腸病患者有著不可忽視的意義[1]。血常規檢驗診斷可以及時發現疾病,為患者爭取治療時間,實現后續的針對性治療[2]。現選取98 例炎癥性腸病患者與98 例健康體檢者作為研究對象,討論血常規檢驗對炎癥性腸病的診斷價值。具體報告如下。
1 資料與方法
1.1 一般資料 經過本院醫學倫理委員會同意,選取2019年9月~2020年3月本院98 例病理學診斷為炎癥性腸病的患者作為研究組,另選取同期98 例健康體檢者作為參照組。參照組男56 例,女42 例;年齡21~39 歲,平均年齡(30.91±3.62)歲。研究組男55 例,女43 例;年齡21~39 歲,平均年齡(30.93±3.61)歲。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。納入標準:①均符合炎癥性腸病的診斷標準;②經解釋,炎癥性腸病患者及健康體檢者均愿加入本次研究;③炎癥性腸病患者無死亡風險。排除標準:①存在精神障礙的炎癥性腸病患者;②有著嚴重的肝腎功能障礙的炎癥性腸病患者;③知曉研究情況后拒絕簽署知情同意書的炎癥性腸病患者。
1.2 方法 兩組研究對象均進行血常規檢驗,在進行血常規檢驗前,向研究對象介紹血常規檢驗的一系列注意事項,保證在抽血前為空腹狀態。同時,檢查人員需要在血常規檢查前全面的檢查醫療器械,為后續血液參數的分析做好準備。在研究對象的穿刺部位上5 cm 左右位置綁緊止血帶,同時握緊拳頭,待靜脈血管充盈顯露后行常規消毒處理,保證抽血操作的精準規范,操作者在穿刺部位下方用拇指拉緊患者皮膚,保證靜脈血管的固定。抽取研究對象靜脈血2 ml,將收集到的血液倒入EDTA-K2抗凝管中,對其進行輕輕晃動,保持混勻。抽血后緊按住穿刺部位。將抗凝管中的靜脈血放入血液分析儀中進行檢驗,保證抽血后的2 h 內進行檢驗操作,控制其操作環境室溫。檢驗者需要妥善記錄兩組的血常規檢查結果。
1.3 觀察指標 觀察比較兩組平均紅細胞比容、C 反應蛋白、平均紅細胞血紅蛋白濃度、血紅蛋白濃度以及血小板計數。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差 (±s)表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
研究組平均紅細胞比容、平均紅細胞血紅蛋白濃度、血紅蛋白濃度均低于參照組,C 反應蛋白、血小板計數均高于參照組,差異具有統計學意義(P<0.05)。見表1。
表1 兩組平均紅細胞比容、C 反應蛋白、平均紅細胞血紅蛋白濃度、血紅蛋白濃度及血小板計數比較 (±s)
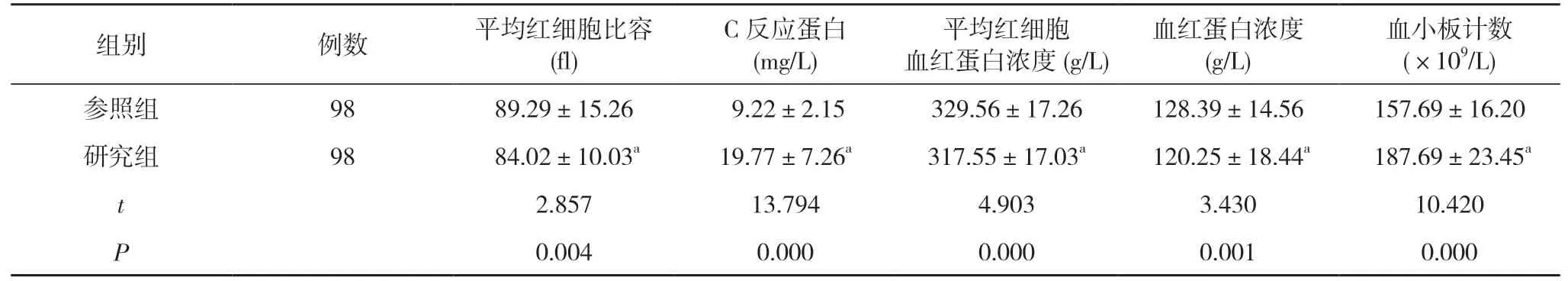
表1 兩組平均紅細胞比容、C 反應蛋白、平均紅細胞血紅蛋白濃度、血紅蛋白濃度及血小板計數比較 (±s)
注:與參照組比較,aP<0.05
3 討論
炎癥性腸病的發病原因尚未明確,在當前臨床上將其劃分為克羅恩病以及潰瘍性結腸炎,屬于一種較為嚴重的慢性非特異性腸道炎癥性疾病。不同的種類疾病患者的臨床表現不同,如:克羅恩病患者無明顯的特異性表現,但是其疾病發展速度很快,有可能會導致全消化道出現病灶,部分克羅恩病患者還存在著一系列并發癥及腸外表現。潰瘍性結腸炎患者的主要臨床表現為不同程度的全身癥狀、里急后重、黏液膿血便伴腹痛及反復發作的腹瀉[3]。主要發病人群為存在消化道疾病病史、有炎癥性腸病家族遺傳史及免疫功能失衡者[4]。其中,存在消化道疾病病史者腸道微生態平衡被打亂,在確診炎癥性腸病前往往有慢性胃腸炎及腸道息肉等消化道疾病史;有炎癥性腸病家族遺傳史者主要是由于炎癥性腸病的遺傳易感性,相對于無家族史的群體,有炎癥性腸病家族遺傳史者有更高的發病率。免疫功能失衡者主要是由于接受了大量的免疫抑制劑及激素治療的患者,其自身的胃腸道功能由于治療出現了功能障礙,其免疫系統功能也存在缺陷,進一步出現了腸道屏障功能損傷以及炎癥感染[5]。
伴隨著我國居民的飲食習慣以及生活質量的改變,炎癥性腸病的發病率也隨之升高,很多患者的發病原因往往與遺傳、環境以及機體腸道免疫系統功能變化有關[6]。炎癥性腸病的早期癥狀不明顯,往往不能引起患者重視,導致其疾病隨著時間的推移逐漸加重。由于疾病難以治愈,其復發率也較高,所以盡早診治炎癥性腸病是當前醫護人員研究的重要方向。通過對患者進行血常規檢驗盡早診斷炎癥性腸病,可以實現盡早進行治療[7]。
在診斷炎癥性腸病的過程中醫護人員需重視炎癥性腸病與其他相似疾病的鑒別診斷,常見的鑒別診斷疾病為:①阿米巴腸炎:該患者的病灶主要為右側結腸,少部分患者存在左側結腸病變,往往邊緣潛行,其自身導致較深的結腸潰瘍,分析患者結腸潰瘍部位的黏膜未見異常。進一步鑒別診斷,可以在患者的便常規結果及結腸鏡取潰瘍滲出物檢查結果中發現阿米巴包囊及阿米巴滋養體[8]。②感染性腸炎:感染性腸炎主要由多種細菌的侵襲感染進一步導致患者出現里急后重、黏液膿血便以及腹瀉等癥狀,主要為沙門菌以及志賀菌感染造成。鑒別診斷需要患者行便常規檢查,分析是否存在致病菌。③大腸癌:患者可以直腸指檢感知到腫塊的存在,可以經病理學活檢及結腸鏡診斷明確疾病。④血吸蟲病:血吸蟲病的患者往往伴隨著肝脾大的情況,詢問其接觸史發現直接接觸疫水,經過糞便檢查可以得到其中存在著血吸蟲卵[9]。部分患者可以在血吸蟲病急性期的結腸鏡檢查發現黏膜黃褐色顆粒。⑤腸易激綜合征:腸易激綜合征患者未出現膿血情況,但是其糞便中伴有黏液[10]。上述疾病的鑒別診斷是明確炎癥性腸病診斷相似結果的,需要在炎癥性腸病診斷過程中綜合考慮,從而精準判斷疾病種類及病情嚴重情況,為后續治療提供參考價值,保證針對性治療。
本次研究中對比兩組研究對象的平均紅細胞比容、C 反應蛋白、平均紅細胞血紅蛋白濃度、血紅蛋白濃度及血小板計數,結果顯示,研究組平均紅細胞比容、平均紅細胞血紅蛋白濃度、血紅蛋白濃度均低于參照組,C 反應蛋白、血小板計數均高于參照組,差異具有統計學意義(P<0.05)。
綜上所述,通過血常規參數可明確診斷炎癥性腸病,可及早診斷,為炎癥性腸病患者的長期間歇性治療提供病情的參考信息,積極進行治療,提高患者生活質量。

