孕前體重指數、孕期體重增加與妊娠期并發(fā)癥及妊娠結局的關系
馮銀宏,錢晶晶,宋學軍
(余姚市人民醫(yī)院 婦產科,浙江 余姚315400)
近年來,孕產婦肥胖問題越來越受到醫(yī)學界關注。研究調查顯示,我國育齡期婦女平均體重及孕期體重均呈明顯遞增趨勢[1]。孕前及孕期體重增加水平是評價孕產婦營養(yǎng)狀況適宜程度的重要指標,也是產婦發(fā)生妊娠期并發(fā)癥和不良妊娠結局的重要因素[2-3]。因此,加強孕婦圍產期體重管控對于減少妊娠并發(fā)癥的發(fā)生,改善母嬰結局具有重要臨床意義。鑒于此,本研究選取在余姚市人民醫(yī)院門診就診并住院分娩的425 例初產婦,旨在探討孕前體重指數(BMI) 和孕期體重增加(GWG)與妊娠期并發(fā)癥及妊娠結局的關系,現報道如下。
1 資料與方法
1.1 臨床資料
選取2017年1月—2019年8月在余姚市人民醫(yī)院婦產科住院分娩的育齡期初產婦425 例作為研究對象,均為初次妊娠且為單胎活產,妊娠28 ~42 周。排除經產婦或多胎妊娠、孕前高血壓、糖尿病、嚴重肝腎功能疾病、自身免疫系統(tǒng)疾病及資料不全者。本研究經醫(yī)院倫理委員會審批,所有產婦簽署知情同意書。
1.2 分組標準
1.2.1 BMI孕前BMI=體重(kg)/身高2(m2)。測量方法:清晨空腹下行體重、身高測量,體重值精確到0.1 kg,身高值精確到0.1 cm,共測量2 次,取平均值。將425 例產婦根據孕前BMI 分為:消瘦組162 例(BMI<18.5 kg/m2)、正常組145 例(BMI 18.5~25.0 kg/m2)、超重和肥胖組128 例(BMI 25.0~30.0 kg/m2為超重,BMI>30.0 kg/m2為肥胖)。
1.2.2 GWGGWG=分娩前體重(kg)-孕期體重(kg)。測量方法:孕前體重為初診記錄,分娩前體重由產科護士測量,共測量2 次,取平均值。孕期GWG 根據美國國家科學院(IOM)相關標準[4],消瘦孕婦孕期正常增重范圍12.5~18.0 kg,正常孕婦孕期正常增重范圍11.5~16.0 kg,超重孕婦孕期正常增重范圍7.0~11.5 kg,肥胖孕婦孕期正常增重范圍5.0~9.0 kg,將425 例產婦分為GWG 不足組127 例,GWG 正常組211 例,GWG 過度組87 例。
1.3 觀察指標
1.3.1 妊娠期并發(fā)癥包括妊娠期高血壓、妊娠期糖尿病、產后出血、胎膜早破。
1.3.2 不良妊娠結局包括早產、巨大兒、剖宮產、新生兒窒息。
1.4 統(tǒng)計學方法
數據分析采用SPSS 21.0 統(tǒng)計軟件。計數資料以率(%)表示,比較用χ2檢驗,進一步兩兩比較用χ2分割法;計量資料以均數±標準差(±s)表示,比較用方差分析,進一步兩兩比較用LSD-t檢驗,P<0.05 為差異有統(tǒng)計學意義。
2 結果
2.1 不同孕前BMI組孕婦及其新生兒體重
消瘦組、正常組、超重和肥胖組的孕前體重、分娩體重、GWG 及新生兒體重比較,經方差分析,差異均有統(tǒng)計學意義(P<0.05);消瘦組孕前體重、分娩體重及新生兒體重均低于正常組(P<0.05),GWG 高于正常組(P<0.05);而超重和肥胖組孕前體重、分娩體重及新生兒體重均高于正常 組(P<0.05),GWG低于正常組(P<0.05)。見表1。
2.2 不同GWG組孕婦及其新生兒體重
GWG 不足組、GWG 正常組、GWG 過度組孕前體重、分娩體重、GWG 及新生兒體重比較,經方差分析,差異均有統(tǒng)計學意義(P<0.05);GWG 不足組孕前體重、分娩體重、GWG 及新生兒體重均低于GWG 正常組(P<0.05);而GWG 過度組孕前體重、分娩體重、GWG 均高于GWG 正常組(P<0.05),新生兒體重低于GWG 正常組(P<0.05)。見表2。
表1 不同孕前BMI組孕婦及其新生兒體重比較 (kg,±s)
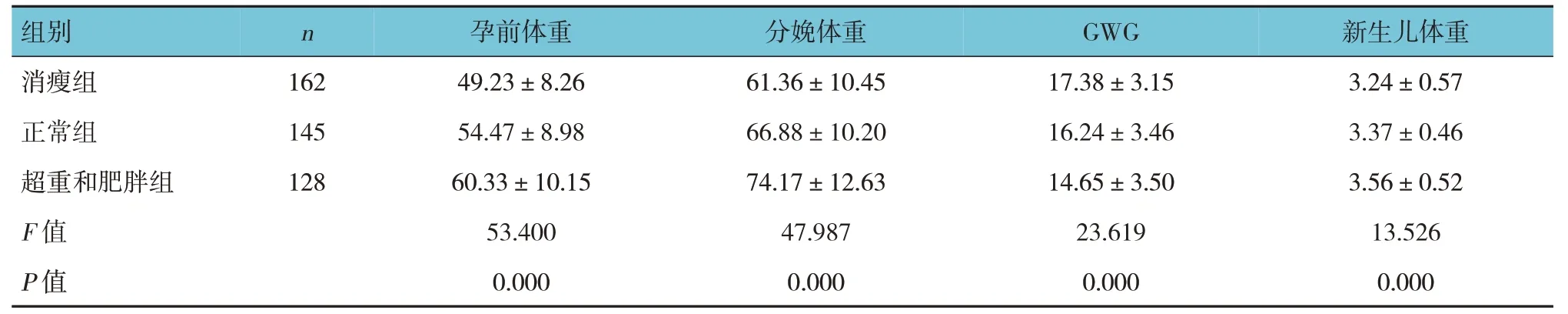
表1 不同孕前BMI組孕婦及其新生兒體重比較 (kg,±s)
組別n 孕前體重分娩體重GWG 新生兒體重消瘦組正常組超重和肥胖組F 值P 值162 145 128 49.23±8.26 54.47±8.98 60.33±10.15 53.400 0.000 61.36±10.45 66.88±10.20 74.17±12.63 47.987 0.000 17.38±3.15 16.24±3.46 14.65±3.50 23.619 0.000 3.24±0.57 3.37±0.46 3.56±0.52 13.526 0.000
表2 不同GWG組孕婦及其新生兒體重比較 (kg,±s)
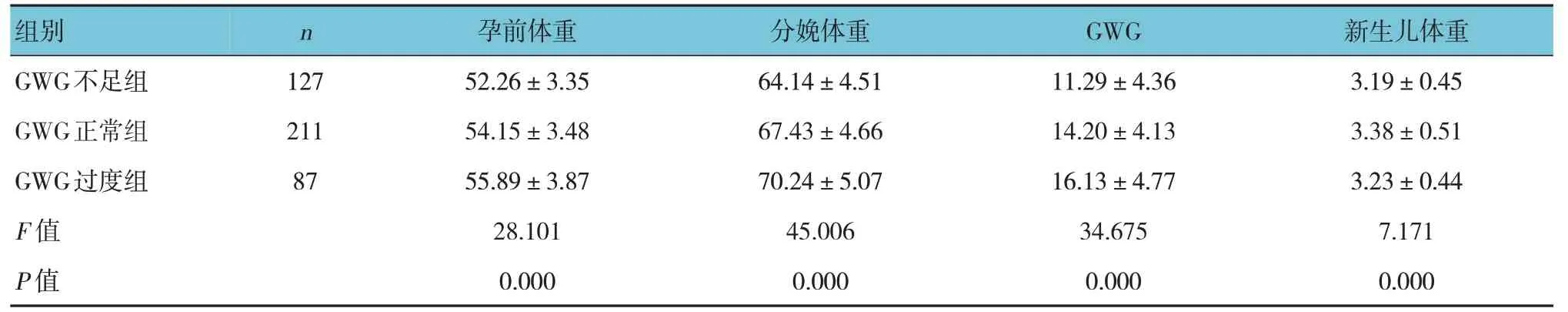
表2 不同GWG組孕婦及其新生兒體重比較 (kg,±s)
組別n 孕前體重分娩體重GWG 新生兒體重GWG不足組GWG正常組GWG過度組F 值P 值127 211 87 52.26±3.35 54.15±3.48 55.89±3.87 28.101 0.000 64.14±4.51 67.43±4.66 70.24±5.07 45.006 0.000 11.29±4.36 14.20±4.13 16.13±4.77 34.675 0.000 3.19±0.45 3.38±0.51 3.23±0.44 7.171 0.000
2.3 不同孕前BMI組孕婦妊娠并發(fā)癥和妊娠結局
消瘦組、正常組、超重和肥胖組的妊娠期并發(fā)癥(妊娠高血壓、妊娠糖尿病、產后出血、胎膜早破)和妊娠結局(新生兒窒息、巨大兒、低出生體重兒、剖宮產)發(fā)生率比較,經χ2檢驗,差異均有統(tǒng)計學意義(P<0.05)。與正常組比較,消瘦組妊娠高血壓、胎膜早破及巨大兒發(fā)生率較低(P<0.05);新生兒窒息、低出生體重兒、剖宮產發(fā)生較率高(P<0.05)。超重和肥胖組妊娠期高血壓、妊娠糖尿病、產后出血、胎膜早破、新生兒窒息、巨大兒、剖宮產發(fā)生率高于正常組(P<0.05),低出生體重兒發(fā)生率低于正常組(P<0.05)。見表3。
2.4 不同GWG組孕婦妊娠并發(fā)癥和妊娠結局
GWG 不足組、GWG 正常組、GWG 過度組的妊娠期并發(fā)癥(妊娠高血壓、妊娠糖尿病、胎膜早破)和妊娠結局(新生兒窒息、巨大兒、低出生體重兒、剖宮產)發(fā)生率比較,經χ2檢驗,差異均有統(tǒng)計學意義(P<0.05)。3 組的產后出血發(fā)生率比較,差異無統(tǒng)計學意義(P<0.05)。與GWG 正常組比較,GWG 不足組胎膜早破、新生兒窒息、低出生體重兒、剖宮產發(fā)生率較高(P<0.05)。GWG 過度組妊娠期高血壓、妊娠糖尿病、胎膜早破、巨大兒、剖宮產發(fā)生率高于GWG 正常組(P<0.05)。見表4。
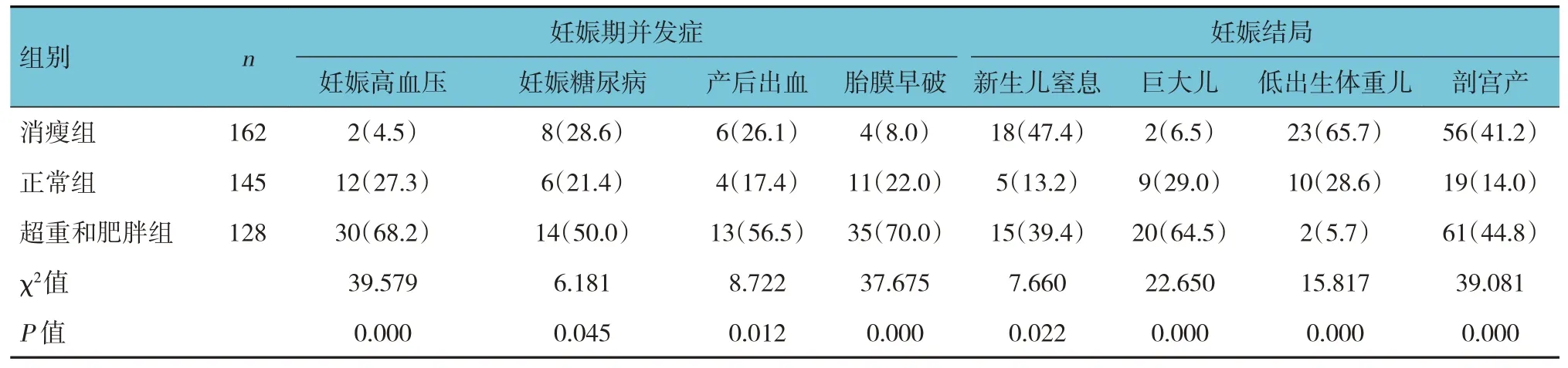
表3 不同孕前BMI組孕婦妊娠并發(fā)癥和妊娠結局比較 例(%)
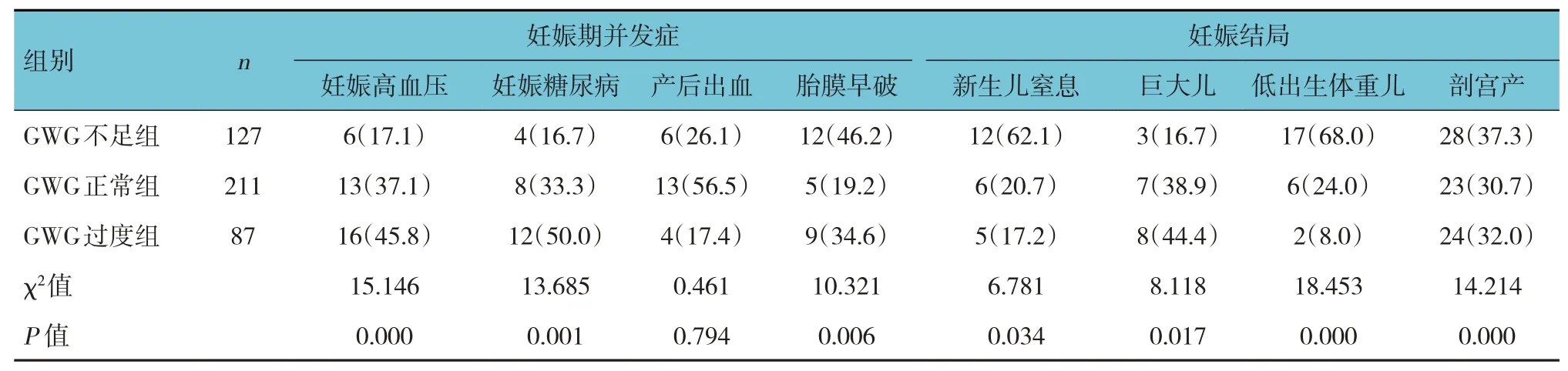
表4 不同GWG組孕婦妊娠并發(fā)癥和妊娠結局比較 例(%)
3 討論
隨著人們物質生活水平的提高,孕婦普遍存在營養(yǎng)補充過度,加之妊娠期運動量減少,導致體重大幅度增加,進一步加劇機體脂質代謝異常,增加了妊娠期并發(fā)癥,如妊娠期高血壓、妊娠糖尿病的發(fā)生風險[5-7]。研究報道,GWG 過度增高的產婦,脂質代謝異常、胰島素抵抗等不良現象的發(fā)生風險遠高于體重適度增加的產婦[8-9]。由此可見,妊娠期體重過度增加與妊娠期并發(fā)癥、妊娠結局密切相關。
超重或肥胖者常伴有內分泌代謝紊亂,導致體內炎癥因子過氧化物酶釋放增加,引起血管收縮、血小板聚集而誘發(fā)高血壓[10-12]。王芳等[13]研究發(fā)現,孕前BMI<18.5 kg/m2是妊娠高血壓疾病的保護因子,而孕前BMI>24.0 kg/m2及GWG 過度是發(fā)生妊娠高血壓的獨立危險因素。本研究發(fā)現,超重和肥胖組妊娠高血壓發(fā)病率高于正常組;GWG 過度組高血壓發(fā)病率高于GWG 正常組,說明超重或肥胖可增加妊娠高血壓的發(fā)生風險。多項研究表明,孕前BMI 超重、肥胖及GWG 過度與妊娠期糖尿病的發(fā)病關系明確,為妊娠期糖尿病的獨立危險因素。肥胖孕婦普遍存在脂肪酸代謝功能障礙,造成胰島素抵抗,導致周圍組織對胰島素反應敏感性降低,從而增加了發(fā)生妊娠糖尿病的風險[14-16]。本研究結果顯示,孕前超重、肥胖及GWG過度孕婦妊娠期糖尿病發(fā)病率明顯升高。孕前BMI、GWG 與產后出血的相關性臨床尚無統(tǒng)一定論。部分學者認為,孕前超重、肥胖及GWG 過度是產后出血的保護因子,考慮與肥胖患者血液黏稠度高有關[17-19]。另有學者認為,肥胖可增加孕產婦妊娠期相關并發(fā)癥的發(fā)生風險,從而影響宮縮,導致剖宮產率明顯升高,引起產后出血[20-22]。胎膜早剝與炎癥反應密切相關,而妊娠進程可誘發(fā)炎癥反應,BMI 越高,炎癥反應發(fā)生風險越高,發(fā)生胎膜早剝的風險也隨之增加。本研究發(fā)現,隨著孕前BMI 增加及GWG 過度,產后出血、胎膜早破的發(fā)生率呈上升趨勢,說明孕前超重、肥胖及GWG 過度可增加妊娠期并發(fā)癥的發(fā)生風險。
研究報道,孕前超重、肥胖及GWG 過度會導致過量營養(yǎng)物質流入子宮,尤其是葡萄糖及脂肪酸通過胎盤轉移至胎兒,導致胎兒生長過快及脂肪增加過度,從而增加了巨大兒的發(fā)生率[23-25]。有研究結發(fā)現,妊娠期體重增加與新生兒體重呈正相關,GWG 過度增加了巨大兒的發(fā)生風險,降低了低出生體重兒的風險。相反,GWG 低于IOM 推薦的范圍會降低巨大兒的風險[26]。由此可見,妊娠期體重適度增加的產婦相關并發(fā)癥較少,可獲得較好的妊娠結局。本研究發(fā)現,孕前超重、肥胖及GWG 過度孕婦巨大兒、胎膜早破、剖宮產發(fā)生率升高,孕前消瘦及GWG 不足產婦新生兒窒息、低出生體重兒、剖宮產發(fā)生率升高。說明孕前BMI超重、肥胖及GWG 過度均會造成不良妊娠結局。因此,產婦應加強體重管理意識,嚴格遵循體重管理指南,在產科醫(yī)師指導下備孕,以避免不良妊娠結局的發(fā)生。
綜上所述,孕前肥胖、孕期體重增加過度均可導致妊娠期并發(fā)癥及不良妊娠結局的發(fā)生,應加強孕婦營養(yǎng)評價和體重管理,合理控制孕前BMI及孕期體重增加。本研究局限性在于未納入影響孕期體重增加的其他指標,如營養(yǎng)攝入、合并基礎疾病、吸煙及心理因素;其次研究對象僅為本院就診的孕婦,結果可能存在樣本代表性偏差,筆者將在后期的研究中加以完善。

