以個案管理為中心的院外家庭干預對DNP患者的影響
王慧嫻,宋艷麗,盧楠楠
(鎮江市第四人民醫院 江蘇鎮江212000)
糖尿病最常見且嚴重并發癥是糖尿病周圍神經病變(DPN)[1]。相關調查顯示,糖尿病患者中超過一半存在程度不同的周圍神經病變,該并發癥會對患者自主神經、顱神經等造成損傷[2]。DPN是患病率最高的慢性并發癥之一,嚴重影響患者心理狀態和生活質量[3]。家庭支持對糖尿病患者血糖管理、病情改善、依從性提高起良好效果。對糖尿病患者進行系統化、專業化的教育和指導,能夠促進患者行為發生改變,進而改善臨床效果和減少并發癥。DNP患者病情轉歸、發展不僅與臨床治療關系密切,還與患者生活方式、行為習慣、護理康復等緊密相關。在患者接受治療時輔助以系統全面的護理干預,以保證血糖水平維持穩定,改善神經功能。以個案管理為中心的院外家庭干預屬于一種具有系統性、延續性的護理干預模式,該模式通過對患者出院后實施延續干預,運用一切可以利用的資源,提升護理工作質量,改善預后[4]。2019年1月1日~12月1日,我們對40例DNP患者實施以個案管理為中心的院外家庭干預,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取同期收治的80例DPN患者為研究對象。納入標準:①確診為糖尿病者;②年齡18~80歲;③臨床體征及相關癥狀符合DNP,按照WHO的診斷標準,符合以下任意一點:踝反射異常(或踝反射正常,膝反射異常);針刺痛覺異常;振動覺異常;壓力覺異常;④了解本研究自愿加入者,均簽署知情同意書者;⑤未合并凝血功能異常,局部皮膚狀態較好,無潰瘍或者破損者。排除標準:①心腦血管疾病、凝血功能障礙、惡性腫瘤者;②精神疾病、智力異常,無法正常溝通,存在運動障礙者;合并嚴重性的心肝腎器質性病變者;④妊娠或哺乳期女性。將所有患者隨機分為研究組和對照組各40例,研究組男29例(72.50%)、女11例(27.50%),年齡(58.29±1.40)歲;糖尿病時間(9.60±1.05)年;周圍神經病變病程時間(4.49±0.50)年。對照組男28例(70.00%)、女12例(30.00%),年齡(58.30±1.39)歲;糖尿病時間(9.59±1.04)年;周圍神經病變病程時間(4.50±0.49)年。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會已批準。
1.2 方法
1.2.1 對照組 接受常規護理。在入院后護士給予患者疾病、治療等健康教育,同時進行心理輔導;在出院前,給予出院相關健康教育并告知注意事項,囑其按時返院復診。
1.2.2 研究組 在常規護理基礎上實施以個案管理為中心的院外家庭干預,具體如下。①建立以個案管理為中心的院外家庭干預小組并建立患者個人檔案。小組成員由科室主治醫生、康復醫生、營養師、護士長、責任護士及護士組成,對小組全部成員進行系統培訓,包括DNP疾病專項知識、護理技能、以個案管理為中心的院外家庭干預護理等,在考核合格后進行工作;患者個人檔案包括基礎資料、相關檢查項目結果、家庭住址、聯系方式等。在出院前,小組成員評估患者身心狀況、疾病情況,根據評估結果制定院外家庭干預方案。②院外干預內容。a.電話隨訪。每周1次電話隨訪,了解患者疾病情況、藥物使用、營養飲食、身心狀況等,重點詢問患者出院后出現的問題并給予相應解決方案。b.營養飲食指導。告知患者科學飲食,以低糖、低脂肪、低鹽、高蛋白飲食為主。c.血糖監測指導。指導患者及家屬掌握正確的血糖監測方法,并囑如實做好記錄。d.足部干預。康復醫生指導患者及家屬掌握足部干預技能,為其示范講解穴位按摩、足浴等,告知進行抗鍛煉3次/d。e.上門隨訪。小組成員上門了解患者自護情況如飲食、足部自我干預,小組糾正其錯誤行為,并結合恢復情況及時調整護理方案。科室每個月組織1次NDP患者交流座談會、建立微信群或QQ群,群內每天推送1條疾病防治知識,連續干預60 d。
1.3 觀察指標
1.3.1 血糖情況 使用血糖檢測儀,評估兩組護理前后空腹血糖(FPG)、餐后2 h血糖(2 h PBG)及糖化血紅蛋白(HbA1c)[5]。
1.3.2 神經功能情況 借助肌電圖儀器對兩組護理前后神經功能進行神經傳導速度評價,如尺神經傳導速度、正中神經傳導速度及腓總神經傳導速度,雙電機間距調整為20~30 mm,刺激點選擇神經干近點與遠點。
1.3.3 生活質量 采用健康調查簡表(SF-36)評估兩組生活質量,由生理功能(10~30分)、生理職能(4~8分)、軀體疼痛情況(2~11分)、總體健康狀況(5~25分)、活力情況(4~24分)、社會狀況(2~10分)、情感狀況(3~6分)及精神狀況(5~30分)8個維度組成,評分越高表明患者生活質量越好[6]。
1.3.4自護能力 采用自我護理能力量表(ESCA)評估兩組自護能力,包括自我護理概念、自我護理責任及自我護理技能及健康知識水平4個維度,各維度評分1~25分,評分越高表明患者自護能力越強。
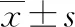
2 結果
2.1 兩組護理前后血糖比較 見表1。
2.2 兩組護理前后神經功能比較 見表2。
2.3 兩組SF-36評分比較 見表3。
2.4 兩組ESCA評分比較 見表4。
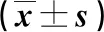
表1 兩組護理前后血糖比較

表2 兩組護理前后神經功能比較
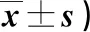
表3 兩組SF-36評分比較(分,
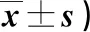
表4 兩組ESCA評分比較(分,
3 討論
在糖尿病病程時間長且年齡高者中易發生DNP,該并發癥是因多種病因所引起[7]。糖尿病的臨床治療工作極為復雜,患者要終生接受治療,因為多數患者對于糖尿病周圍神經病變缺乏足夠認識與了解,其病情會持續加重[8]。因此在患者治療期間必須做好相關護理干預工作,尤其是疾病治療知識等方面健康教育工作,提高患者重視度,在增強治療效果的同時,保證改善預后質量[9]。
DNP患者接受足部護理干預,可有效改善患者血糖水平與神經功能[10]。本研究結果顯示,護理后,研究組血糖、神經功能均優優于對照組(P<0.01),提示以個案管理為中心的院外家庭干預,在保證患者血糖維持穩定,改善神經功能方面效果較理想。該護理模式中營養飲食指導、康復運動鍛煉、血糖監測是DNP疾病臨床治療工作的基礎,經過60 d的護理干預,患者能夠養成科學健康生活習慣與方式,改變不良生活方式與習慣。該模式中通過溫水與中藥溫熱作用、化學作用等,有效加速血液循環,使足部通絡活血,活血化瘀藥物在足部通過熱力效應使局部組織松懈,使周圍神經傳導速度加速,同時,改善患者臨床癥狀、體征。對患者足底部周圍神經反射區域、糖代謝反射區域等進行有效刺激,不但能夠修復神經元與周圍神經的敏感度,還能加快糖代謝速度,提高患者血糖自我控制水平,經過上述研究,使患者受損神經得到修復,神經傳導速度提高,臨床癥狀緩解[11]。
DNP患者經過以個案管理為中心的院外家庭干預后,其血糖水平能夠維持穩定,神經功能改善后生活質量必然隨之提高[12]。本研究結果顯示,研究組SF-36評分高于對照組(P<0.01),提示該模式在提高患者生活質量方面作用明顯。分析認為,以個案管理為中心的院外家庭干預是對院外居家護理深度優化發展而來的一種新型護理模式,同其他常規護理模式對比,能保證患者出院后在家庭中仍然能夠得到相同的優質、持續護理服務,滿足護理需求。通過建立專項護理小組,評估患者身心狀態后,制定靶向性護理方案,兼顧患者個體護理需求。通過使用電話隨訪、上門隨訪等方式,給予患者專業自護指導,解決患者問題,提高自護水平,以改善生活質量[13]。
另外,以個案管理為中心的院外家庭護理干預,通過綜合評估患者身體及情緒現狀,隨后制定個體化護理策略,滿足患者個體化需求。院后進行定期隨訪,不僅能夠及時掌握患者自我護理及預后轉歸情況,補充和糾正不足之處及錯誤行為。以個案管理為中心的院外家庭護理堅持患者為護理工作主體,提升患者對自身生活方式的規劃,促使患者自覺采取健康生活行為方式;鼓勵家屬參與其中,不僅有助于增強患者自信心,起監督督促作用,保障院外護理方案順利開展,有助于控制病情,恢復患者社會功能,促進和諧護患關系。本研究結果顯示,研究組ESCA評分高于對照組(P<0.05,P<0.01),提示對DPN患者基于個案管理的延伸護理服務,提高患者自護能力,改善生活質量。
綜上所述,對DNP患者實施以個案管理為中心的院外家庭干預,可有效改善患者血糖水平與神經功能,提高其自護能力和生活質量。

