脊柱內鏡椎板間隙入路與BEIS入路術式治療腰骶椎間盤突出癥的效果
劉漢輝 趙曉東 陳光福
廣東省佛山市禪城區中心醫院脊柱中心,廣東佛山 528200
腰骶椎間盤突出癥是脊柱外科多發病與常見病,也是引起腰腿疼痛常見原因[1]。目前,臨床上治療腰骶椎間盤突出癥的方法較多,主要分成手術方式與非手術方式兩大類[2]。非手術方式雖然可獲得一定治療效果,但其療程較長,易復發。手術療法是當今治療腰骶椎間盤突出癥的有效手段,其能有效解除神經壓迫及組織粘連,促進患者臨床癥狀較快消失[3]。經皮脊柱內窺鏡下腰椎間盤摘除術(PELD)是臨床常用的一種腰骶椎間盤突出癥手術治療方式,其具有創傷小、術后恢復快、患者痛苦小等優勢,因此,獲取廣泛應用及推廣[4-5]。脊柱內鏡椎板間隙入路、椎間孔鏡(BEIS)入路是PELD常用的兩種入路方式,為明確此兩種入路方式在腰骶椎間盤突出癥治療中的應用效果與安全性,現對佛山市禪城區中心醫院(本院)400例腰骶椎間盤突出癥患者展開研討。
1 資料與方法
1.1 一般資料
選擇2016年1月至2019年12月本院脊柱中心收治的400例腰骶椎間盤突出癥患者,根據隨機摸球法分成甲組與乙組,每組各200例。甲組 男108例,女92例;年 齡38~75歲,平均(52.17±3.25)歲;病 程1~12年,平 均(6.79±1.24)年。乙組男104例,女96例,年齡38~76歲,平均(52.21±3.27)歲;病程1~11年,平均(6.57±1.15)年。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
納入標準:①滿足腰椎間盤突出診斷標準[6],經CT或MRI檢查確診;②手術耐受性較佳;③患者、家屬均了解且支持本研究,簽署知情同意書,并經醫院醫學倫理委員會批準。排除標準:①合并腰椎畸形或滑脫疾病者;②伴有嚴重腰椎狹窄或不穩者;③重要器官功能缺陷者;④具有危急重癥者;⑤有麻醉、手術禁忌證者;⑥精神疾病者。
1.2 方法
甲組給予脊柱內鏡下椎板間隙入路手術方式治療:全麻條件下,取俯臥位,在L5/S1椎間隙平面、患側棘突旁開約0.5 cm處實施標記,將其作為穿刺點。于C型臂機透視下,確認穿刺點,根據患者癥狀及影像學檢查結果,明確穿刺角度,將患側上位椎板下緣線與下關節內側線交點作為進針點,置入導針,穿刺到對應節段的黃韌帶表面,沿導針放入擴張管、工作套管。再次透視下,查看手術間隙定位是否正確;確認無誤后,將椎間孔鏡置入,開始鏡下操作。緊貼關節突內側緣縱行破開黃韌帶后進入椎管,充分暴露神經根、硬膜囊,通過旋管將神經根推至對側,充分暴露突出椎間盤或脫出髓核組織。逐次置入合適工具,實施鏡下操作,直到神經根及硬膜囊充分松解。
乙組予以椎間孔鏡BEIS入路手術方式治療:取俯臥位,標記棘突中線,以C型臂對L5/S1椎間盤間隙實施定位,對腰部穿刺點給予定位,在L5/S1向左或右(癥狀側)旁開12~14 cm、水平面成角30°~50°交點,對穿刺點給予標記。以0.5%利多卡因(國藥集團容生制藥有限公司,H20043676)行皮膚、深筋膜層局部麻醉,利用腰穿針進行穿刺,于C型臂透視下,將穿刺針經下位椎體上關節突尖穿入下位椎體后上角。待穿刺成功后,用0.5%利多卡因行關節突前方局麻處理,通過穿刺針引導,用骨鉆對上關節突尖端腹部進行磨除,以擴張椎間孔,將工作套管經椎間孔置入。再次行C型臂透視,正位見工作套管尖端位于棘突連線,側位到達椎體后緣連線,明確套管抵達神經根與硬膜囊腹側后,開展鏡下操作,直至神經根及硬膜囊充分松解。
1.3 觀察指標
觀察兩組手術相關指標(手術時間、術中X線照射次數、臥床時間、住院時間)、術前術后脊柱穩定性、并發癥發生情況及復發狀況。術前、術后3個月行腰椎X線檢查,測量患者腰骨傾斜角、腰椎前凸角、腰椎曲度,并計算平均椎間隙高度,以評價其腰椎穩定性。隨訪6個月,統計兩組患者復發例數。
1.4 統計學分析
應用SPSS 24.0統計學軟件進行數據分析,計量資料用(x±s)表示,組間比較采用t檢驗;計數資料用[n(%)]表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術相關指標比較
與甲組相比,乙組手術時間較長,術中X線照射次數較多,臥床時間較短(P<0.05)。兩組住院時間相比,差異無統計學意義(P>0.05),見表1。
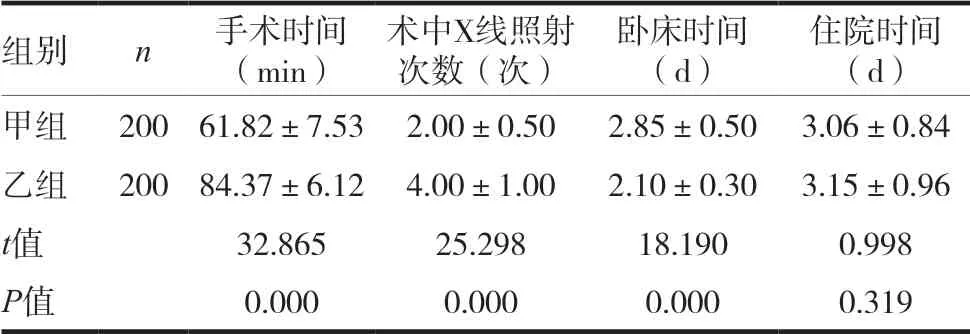
表1 兩組患者手術相關指標比較(x ± s)
2.2 兩組術前術后脊柱穩定性比較
兩組術后腰骨傾斜角、腰椎前凸角、腰椎曲度、平均椎間隙高度均顯著高于術前(P<0.05)。兩組術前術后腰骨傾斜角、腰椎前凸角、腰椎曲度、平均椎間隙高度相比,差異均無統計學意義(P>0.05),見表2。
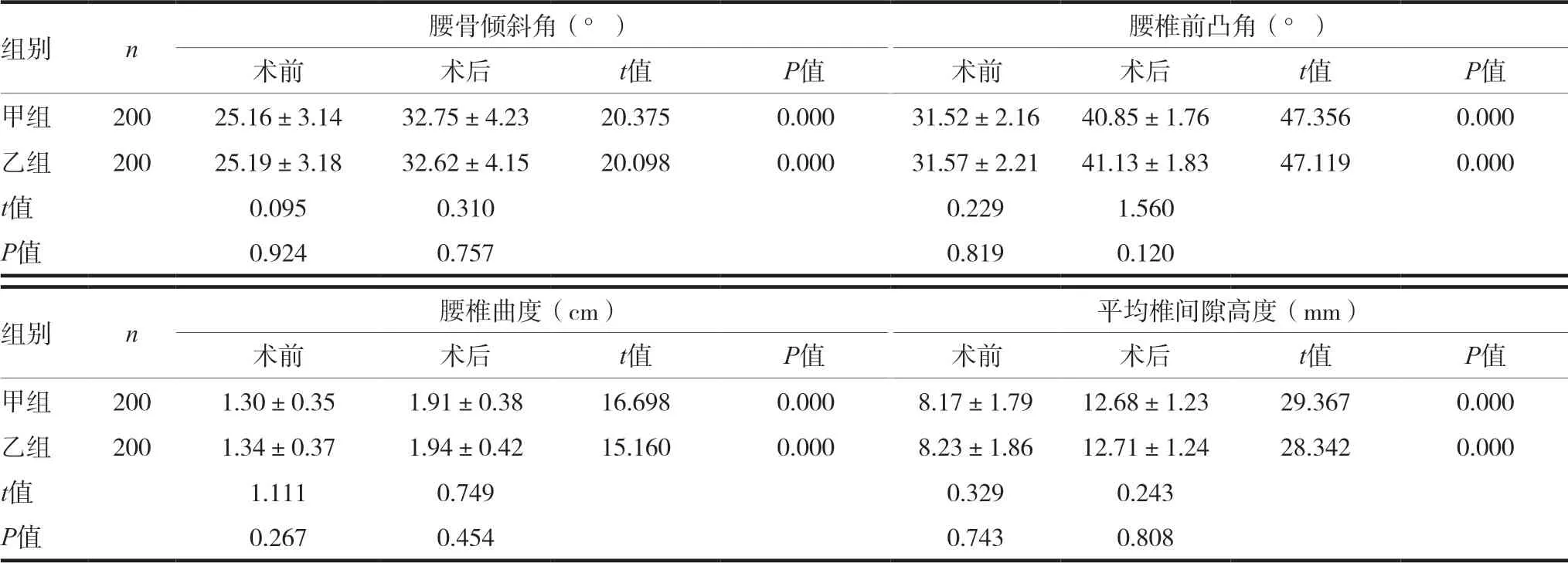
表2 兩組患者術前術后脊柱穩定性比較(x ± s)
2.3 兩組患者并發癥發生情況與復發狀況比較
兩組患者并發癥總發生率、復發率相比,差異均無統計學意義(P>0.05),見表3。
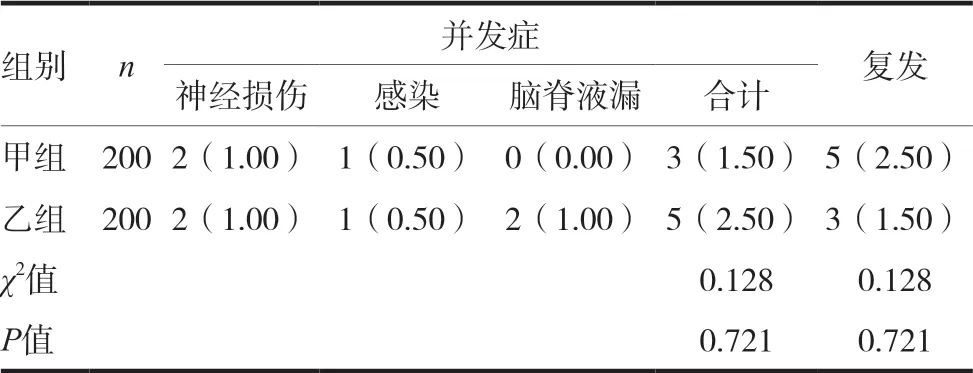
表3 兩組患者并發癥發生情況、復發狀況比較[n(%)]
3 討論
腰骶椎間盤突出癥屬于脊柱外科最常見疾病之一,具有病情反復、病程長特點,臨床癥狀以腰骶疼痛表現為主,可影響患者日常生活質量[7-8]。外科手術是治療該病的首選、有效方式[9]。開放性椎間盤摘除術是治療腰骶椎間盤突出癥的一種典型手術方式,具有操作簡單、療效確切特點,但其切開組織范圍較為廣泛,對患者機體損傷較大,不利于其術后恢復[10-11]。近年來,隨著微創手術技術的快速發展,促使PELD在腰骶椎間盤突出癥治療中獲得廣泛應用。
內鏡椎板間隙入路在腰骶椎間盤突出癥治療中的應用較為常見,其工作流程如下:經皮穿刺-構建工作通道-脊柱內鏡置入-于顯示屏幕監視下完成手術,由于以上操作均在是內鏡監測下完成,可明顯減少術中操作對周邊組織的損傷[12]。根據筆者多年工作經驗與相關文獻查證,將內鏡椎板間隙入路優勢歸納為以下幾點:①創傷性小。該種入路方法一般無需切除正常骨質,只需在黃韌帶上做1個小切口,之后,在內鏡引導下,將工作通道置入椎管內,切除椎間盤組織,充分松解神經根、硬膜囊[13]。②穿刺步驟簡單,無需實施反復穿刺、椎間孔成形,且術中X線照射次數較少。③符合脊柱外科手術醫生臨床操作習慣,有助于手術效率的提升[14]。④術后并發癥發生率較低。杜明奎等[15]報道,通過髂嵴鉆孔穿刺構建通道處理高髂嵴L5/S1腰椎間盤突出癥,易引發髂骨骨折、臀上動脈與神經損傷等諸多并發癥,手術風險高;而椎板間入路方式能避免以上并發癥的發生。但椎間板入路方式也具有一些不足之處,如該技術有陡峭學習曲線,手術醫生需熟練掌握鏡下操作技術與經皮穿刺技術,并具備豐富解剖經驗等[16-18]。
椎間孔鏡BEIS技術是近年來興起的一種新型外科手術方式,其在神經根和硬膜囊腹側減壓基礎上,利用先進技術理念與手術器械設計,拓展了PELD適應證,促使脊柱微創技術獲得進一步發展[19]。椎間孔鏡BEIS入路的應用優勢主要體現在以下幾方面:①適應證廣。該種入路方式可有效解決以往難以處理的黃韌帶肥厚、后縱韌帶鈣化、椎間盤鈣化、椎間孔狹窄等骨性病變,明顯擴展了脊柱微創外科手術治療范圍[20]。②術野范圍寬廣,鏡下能充分顯示椎間孔頭尾端、神經根腹背側,工作套筒可抵達中央椎管,為臨床操作提供清晰視野。③促使手術難度下降。通過先進醫療器械的應用,明顯降低手術難度。④能近距離直接處理病灶。⑤術后臥床時間短。該種入路方式主要采用局部麻醉方式,能有效縮短患者術后清醒時間,促進早期功能訓練的開展,從而減短其臥床時間。⑥創傷性小。椎間孔鏡BEIS入路方式十分獨特,可避免后路手術操作對馬尾神經的損傷,并能降低神經受損風險。術中醫生可與患者進行互動,從而避免損傷到血管與神經。但此種入路方式實施椎間孔成型過程中,后骨面滲血較多,易影響到手術視野及鏡下操作,須徹底止血,進而造成操作時間增加。
本研究中,乙組手術時間長于甲組,術中X線照射次數多于甲組,臥床時間短于甲組。提示內鏡椎板間隙入路在縮短手術時間、降低術中X線照射次數方面更具有優勢,椎間孔鏡BEIS入路在縮短術后臥床時間方面的更具優勢。兩組術前術后腰骨傾斜角、腰椎前凸角、腰椎曲度、平均椎間隙高度相比,均無明顯差異。表示以上兩種入路方式對脊柱穩定性均無顯著影響。兩組并發癥發生率、復發率相比,差異無統計學意義。可見以上兩種入路方式的安全性、長期治療效果相當。
綜上所述,內鏡椎板間隙入路、椎間孔鏡BEIS入路在腰骶椎間盤突出癥治療中均具有各自獨特優勢,實際治療過程中,還應根據患者情況,選擇合適入路方式。

