對(duì)側(cè)控制功能性電刺激鏡像反饋治療偏癱手功能療效觀察
周亞飛,陳慶珍,胡世紅,李瑩瑩,于 磊,金佳然
復(fù)旦大學(xué)附屬上海市第五人民醫(yī)院,上海200240
* 通信作者:胡世紅,E-mail:2635396369@qq.com
腦卒中后約69%幸存者留有不同程度上肢功能障礙[1]。 同時(shí),50%~80%急性期患者以及約40%慢性期患者存在不同程度的手部運(yùn)動(dòng)功能障礙[2]。偏癱患者手功能的恢復(fù)對(duì)其重新回歸家庭、工作和社會(huì)具有重要意義。 鏡像治療(mirror therapy,MT)可促進(jìn)腦卒中后手與上肢功能的恢復(fù)[3-5],但在大部分鏡像療法中, 患者由于功能受限和主觀意識(shí)較弱,他們的患側(cè)肢體并沒有真正參與活動(dòng),造成患者視覺與本體感覺輸入的不協(xié)調(diào),干擾療效[6]。對(duì)側(cè)控制功能性電刺激(contralaterally controlled functional electrical stimulation,CCFES)[7]是一種新型的功能性神經(jīng)肌肉電刺激療法,在患者主動(dòng)運(yùn)動(dòng)時(shí),輸入通道采集健側(cè)上肢的肌電信號(hào),輸出通道同步產(chǎn)生的電流作用于患側(cè)上肢相同部位的肌肉,從而使患側(cè)上肢同步做出與健側(cè)相似的動(dòng)作,該治療方法可與鏡像療法相結(jié)合,提高鏡像療法中患者的主動(dòng)參與度。 因此,本研究嘗試基于鏡像反饋進(jìn)行對(duì)側(cè)控制功能性電刺激治療,探討其對(duì)偏癱患者手功能的療效。
1 臨床資料
1.1 病例選擇標(biāo)準(zhǔn)
1.1.1納入標(biāo)準(zhǔn) ①經(jīng)CT 或MRI 確診為腦卒中,經(jīng)臨床相關(guān)科室治療后,生命體征穩(wěn)定;②初次發(fā)病,伴有一側(cè)上肢癱瘓;③年齡40~70 歲;④病程<3 個(gè)月;⑤手部Brunnstrom 分期Ⅰ~Ⅲ期;⑥可配合治療和評(píng)估;⑦自愿簽署知情同意書。
1.1.2排除標(biāo)準(zhǔn) ①各種重要臟器疾病急性進(jìn)展期和危重期;②癱瘓側(cè)前臂及手部有金屬異物或嚴(yán)重的骨關(guān)節(jié)疾病;③治療期間病情惡化,出現(xiàn)新的腦梗死灶或腦出血灶;④雙側(cè)前臂皮膚過敏、破損、感染、皮疹等。
1.2 一般資料
選取2018 年4 月—2020 年3 月在復(fù)旦大學(xué)附屬上海市第五人民醫(yī)院行康復(fù)治療的腦卒中偏癱患者60 例,按照隨機(jī)數(shù)字表法將60 例患者分為A 組(鏡像治療組)、B 組(對(duì)側(cè)控制功能性電刺激組)和C 組(對(duì)側(cè)控制功能性電刺激鏡像反饋治療組),每組20 例。 3 組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表1。
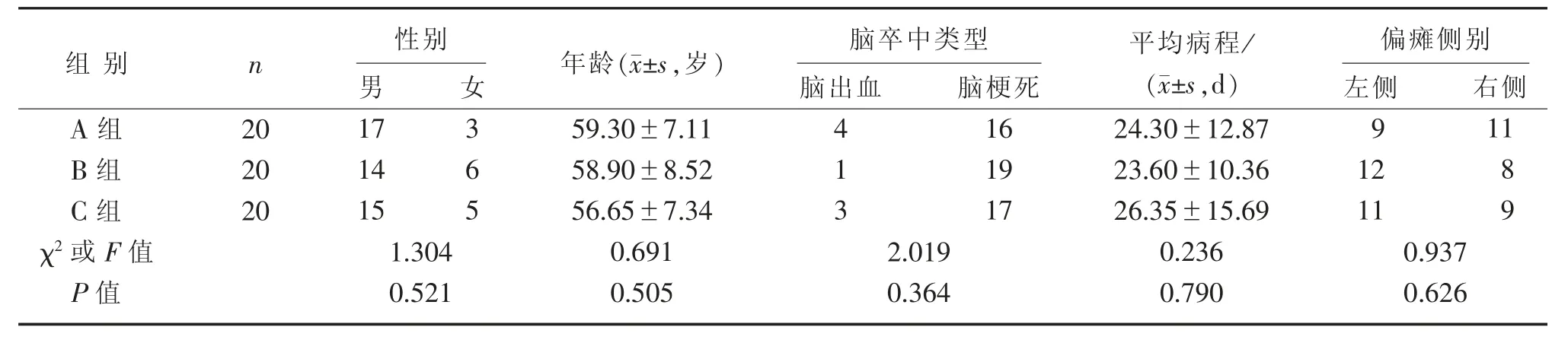
表1 3 組一般資料比較Table 1 Comparison of general data in three groups
本研究經(jīng)復(fù)旦大學(xué)附屬上海市第五人民醫(yī)院倫理委員會(huì)批準(zhǔn)(2019 倫審第122 號(hào)),所有患者均簽署知情同意書。
2 方 法
2.1 治療方法
所有患者均接受腦卒中常規(guī)的康復(fù)治療。 常規(guī)康復(fù)治療主要包括腦卒中后康復(fù)宣教、體位轉(zhuǎn)移訓(xùn)練、關(guān)節(jié)活動(dòng)度訓(xùn)練、神經(jīng)肌肉促進(jìn)技術(shù)、平衡功能訓(xùn)練、步行能力訓(xùn)練,以及物理因子治療、作業(yè)治療等。 常規(guī)康復(fù)治療由對(duì)分組不知情、工作經(jīng)驗(yàn)相仿的治療師實(shí)施。 在常規(guī)治療基礎(chǔ)上,A 組給予鏡像治療,B 組給予對(duì)側(cè)控制功能性電刺激,C 組給予對(duì)側(cè)控制功能性電刺激鏡像反饋治療,以上治療均每次20 min,每天1 次,每周治療5 d,連續(xù)治療4 周。
2.1.1鏡像治療 采用三角形鏡像治療箱,三角形邊長(zhǎng)為35 cm×35 cm×35 cm,箱體長(zhǎng)40 cm,平面鏡固定于一側(cè)箱體木板上。 將鏡箱置于作業(yè)臺(tái)面上,鏡面朝向內(nèi)側(cè),患手伸入鏡箱內(nèi),健手完成抓握、伸指、屈伸腕等動(dòng)作,可配合抓握球、堆疊積木、拿放杯子等任務(wù)性活動(dòng);要求患者觀察鏡中健手,形成視錯(cuò)覺,想象成患手執(zhí)行相關(guān)的動(dòng)作。
2.1.2對(duì)側(cè)控制功能性電刺激 采用南京偉思醫(yī)療科技有限公司S4Plus 生物刺激反饋儀,選擇“對(duì)側(cè)控制功能性電刺激-垂腕”模塊。 分別在患者健側(cè)產(chǎn)生輕微幅度動(dòng)作(<10%完全動(dòng)作幅度)、中等幅度動(dòng)作(50%完全幅度動(dòng)作)、完全幅度動(dòng)作3 個(gè)點(diǎn)位標(biāo)定健側(cè)腕伸肌表面肌電,等比分別設(shè)置患側(cè)腕伸肌收縮所需要的刺激電流強(qiáng)度,從而使得雙側(cè)上肢產(chǎn)生相同幅度或相似的動(dòng)作,電流強(qiáng)度以患者耐受為宜。 根據(jù)治療儀指令完成“抓握”-“伸展”-“放松”循環(huán)訓(xùn)練。
2.1.3對(duì)側(cè)控制功能性電刺激鏡像反饋治療 將患手伸入三角形鏡像治療箱內(nèi),遮擋患手運(yùn)動(dòng),同時(shí)進(jìn)行CCFES 治療。 根據(jù)CCFES 治療儀指令執(zhí)行“抓握”-“伸展”-“放松”等動(dòng)作,配合抓握球、拿放杯子等任務(wù)性活動(dòng)。 要求患者在治療時(shí),注視鏡中健手鏡像想象患手執(zhí)行相關(guān)動(dòng)作, 并感知箱體內(nèi)CCFES 刺激時(shí)患手的活動(dòng),如圖1 所示。
2.2 評(píng)估方法
于治療前及治療4 周后,采用表面肌電圖(surface electromyography,sEMG)、Fugl-Meyer 量表上肢運(yùn)動(dòng)功能測(cè)試部分(upper extremities motor function test of Fugl-Meyer movement assessment,U-FMA)、組塊測(cè)試(box and block test,BBT)、腕關(guān)節(jié)主動(dòng)活動(dòng)角度(active range of motion,AROM)對(duì)患者手功能進(jìn)行評(píng)估。

圖1 對(duì)側(cè)控制功能性電刺激鏡像反饋治療Figure 1 Contralaterally controlled functional electrical stimulation mirror feedback therapy
2.2.1sEMG 采用上海諾誠(chéng)電氣股份有限公司生產(chǎn)的XRHK 型肢體功能評(píng)定與康復(fù)訓(xùn)練系統(tǒng)進(jìn)行表面肌電評(píng)估。 受試者取坐位,將電極片粘貼于受試者患側(cè)橈側(cè)腕伸肌的位置,測(cè)試前給予3~5 min的訓(xùn)練,讓其理解整個(gè)測(cè)試過程,測(cè)試時(shí)要求患者用最大力氣做腕背伸肌的等長(zhǎng)收縮,堅(jiān)持5 s,然后休息10 s,重復(fù)3 次。 設(shè)置靈敏度500 μV/D、掃描速度2 S/D 采集表面肌電信號(hào),波形RMS 平滑處理,進(jìn)行信號(hào)頻譜分析,提取sEMG 信號(hào)的時(shí)域指標(biāo)——平均肌電值(average EMG,AEMG)以及頻域指標(biāo)——中位頻率值(median frequency,MF)。AEMG是指一定時(shí)間內(nèi)瞬時(shí)肌電振幅的平均值,主要反映肌電信號(hào)的強(qiáng)度與參與活動(dòng)的運(yùn)動(dòng)單位數(shù)目、類型及其放電頻率同步化程度;MF 是指骨骼肌收縮過程中肌纖維放電頻率的中間值[8]。
2.2.2其他手功能評(píng)定方法 ①U-FMA: 該部分共33 個(gè)項(xiàng)目,每項(xiàng)的評(píng)分范圍為0~2 分,總分為66 分,總分越高表示上肢運(yùn)動(dòng)功能越好[9]。②BBT:要求受試者盡可能快速地將1 英寸大小的方塊從一側(cè)盒子跨過隔板放至另一側(cè)目標(biāo)盒子內(nèi),記錄60 s內(nèi)移動(dòng)的數(shù)量,這是一種用來衡量手部靈活性的評(píng)估方法[10]。③AROM:受試者取坐位,使用通用型量角器,軸心位于橈骨莖突,固定臂與橈骨平行,移動(dòng)臂與示指掌骨平行,測(cè)量腕關(guān)節(jié)掌屈角度(參考范圍0°~80°)及背伸角度(參考范圍0°~70°)[11]。 本研究取兩者之和作為AROM,數(shù)值越大,腕關(guān)節(jié)主動(dòng)活動(dòng)度越好。
2.3 統(tǒng)計(jì)學(xué)方法
采用SPSS 19.0 版軟件進(jìn)行統(tǒng)計(jì)分析。 計(jì)數(shù)資料(如患者性別、病變性質(zhì)及偏癱側(cè)別)以頻數(shù)表示,組間比較采用χ2檢驗(yàn)。 計(jì)量資料以(±s)表示,組間比較采用單因素方差分析,進(jìn)一步兩組間互相比較采用LSD-t檢驗(yàn);組內(nèi)比較采用配對(duì)樣本t檢驗(yàn)。P<0.05 認(rèn)為差異有統(tǒng)計(jì)學(xué)意義。
3 治療結(jié)果
3.1 3 組治療前后AEMG、MF 值比較
見表2。
表2 3 組治療前后AEMG、MF 值比較(±s)Table 2 Comparison of AEMG and MF values in three groups before and after treatment (±s)
注:與A 組比較,1) P<0.05;與B 組比較,2) P<0.05。Note: Compared with group A, 1) P<0.05; Compared with group B, 2) P<0.05.
組別A 組B 組C 組F 值P 值n AEMG 值/μV MF 值/Hz 20 20 20治療前37.38±19.72 32.92±17.03 39.06±21.99 0.519 0.598治療后57.33±18.47 55.61±20.17 73.17±29.121)2)3.522 0.036 t 值-6.044-8.166-6.834 P 值<0.001<0.001<0.001治療前52.85±17.11 48.79±16.76 49.50±19.22 0.399 0.692治療后77.62±31.10 74.45±23.22 95.67±26.541)2)3.682 0.001 t 值-5.577-5.426-6.384 P 值<0.001<0.001<0.001
3.2 3 組治療前后U-FMA、BBT 評(píng)分比較
見表3。
3.3 3 組治療前后腕關(guān)節(jié)AROM 比較
見表4。
表3 3 組治療前后U-FMA、BBT 評(píng)分比較(±s) 分Table 3 Comparison of U-FMA and BBT scores in three groups before and after treatment (±s)Scores
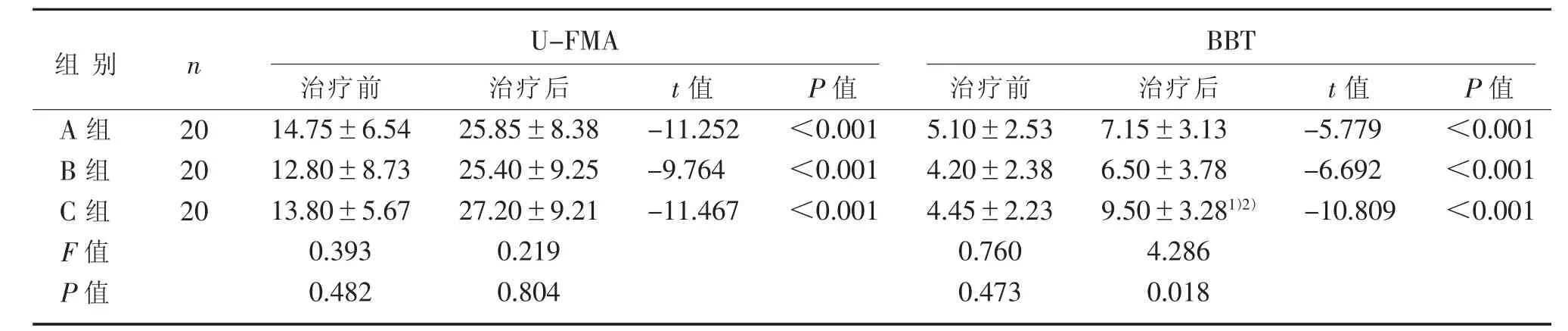
表3 3 組治療前后U-FMA、BBT 評(píng)分比較(±s) 分Table 3 Comparison of U-FMA and BBT scores in three groups before and after treatment (±s)Scores
注:與A 組比較,1) P<0.05;與B 組比較,2) P<0.05。Note: Compared with group A, 1) P<0.05; Compared with group B, 2) P<0.05.
組別A 組B 組C 組F 值P 值n 20 20 20治療前14.75±6.54 12.80±8.73 13.80±5.67 0.393 0.482 t 值-11.252-9.764-11.467 U-FMA BBT治療后25.85±8.38 25.40±9.25 27.20±9.21 0.219 0.804 P 值<0.001<0.001<0.001治療前5.10±2.53 4.20±2.38 4.45±2.23 0.760 0.473 t 值-5.779-6.692-10.809治療后7.15±3.13 6.50±3.78 9.50±3.281)2)4.286 0.018 P 值<0.001<0.001<0.001
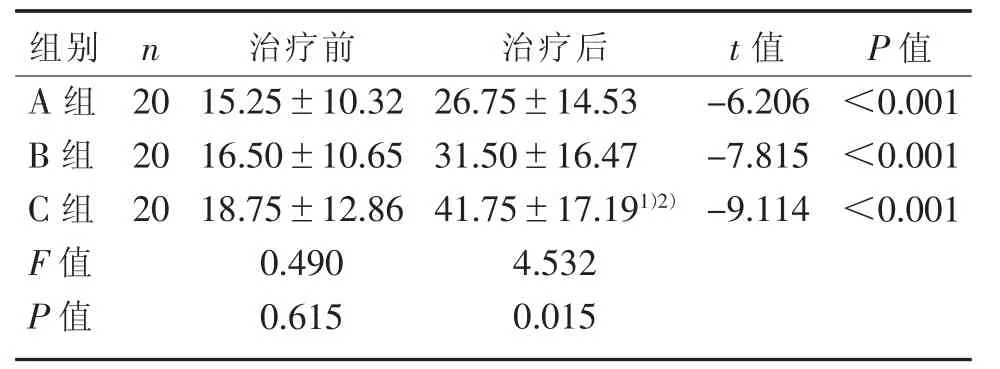
表4 3 組治療前后腕關(guān)節(jié)AROM 比較(x±s)°Table 4 Comparison of wrist AROM in three groups before and after treatment (x±s)°
4 討 論
CCFES 作為一種在電刺激輔助下健側(cè)觸發(fā)患側(cè)產(chǎn)生運(yùn)動(dòng)的功能性電刺激治療方法,由KNUTSON等[12]于2007 年提出,該學(xué)者團(tuán)隊(duì)對(duì)CCFES 在腦卒中偏癱上肢康復(fù)中的應(yīng)用進(jìn)行了一系列的臨床研究[7,13-15],研究結(jié)果顯示CCFES 對(duì)改善腦卒中患 者上肢和手部運(yùn)動(dòng)功能的恢復(fù)有著積極的作用。 其中,在KNUTSON 等[15]進(jìn)行的臨床隨機(jī)對(duì)照試驗(yàn)中,CCFES 的治療效果優(yōu)于常規(guī)的神經(jīng)肌肉電刺激,因?yàn)镃CFES 刺激是由意圖驅(qū)動(dòng)的,患者控制刺激強(qiáng)度,從而控制患手的張開程度。 運(yùn)動(dòng)意圖與運(yùn)動(dòng)反應(yīng)的時(shí)間性重復(fù)耦合可能促進(jìn)神經(jīng)可塑性與重組,而后者是腦卒中患者功能恢復(fù)的基礎(chǔ)。 ZHENG 等[16]對(duì)早期腦卒中(<15 d)患者進(jìn)行CCFES 治療,結(jié)果顯示:CCEFS 組21例患者中有19例在治療期間恢復(fù)了主動(dòng)伸腕動(dòng)作,且Fugl-Meyer 上肢運(yùn)動(dòng)功能、伸腕肌肌力、伸腕主動(dòng)關(guān)節(jié)活動(dòng)度等比治療前有明顯提高。 提示CCFES 縮短了腕部恢復(fù)主動(dòng)背伸的時(shí)間,并改善了早期腦卒中患者的上肢功能。
在臨床治療中,由于個(gè)體對(duì)CCFES 刺激反應(yīng)的差異性,大部分患者雙側(cè)上肢不能達(dá)到治療所需理想的對(duì)稱效果。 隨著時(shí)間的延長(zhǎng),肌肉對(duì)低頻電刺激逐漸耐受,肌肉收縮效應(yīng)也會(huì)有所減弱[17]。 基于CCFES 的疲勞性和非完全對(duì)稱性,以及鏡像療法中主動(dòng)參與度的缺乏[6],本研究提出采用鏡像反饋進(jìn)行對(duì)側(cè)控制功能性電刺激治療,以改善兩者的不足之處。
本研究結(jié)果顯示,治療前各組AEMG 值、MF 值、U-FMA 評(píng)分、BBT 評(píng)分以及腕關(guān)節(jié)AROM 均無統(tǒng)計(jì)學(xué)意義(P>0.05);治療4 周后C 組AEMG 值、MF值、BBT 評(píng)分以及腕關(guān)節(jié)AROM 優(yōu)于A 組和B 組(P<0.05),表明對(duì)側(cè)控制功能性電刺激鏡像反饋治療效果優(yōu)于這2 種療法的單獨(dú)使用。 該方法有別于這2 種治療措施單純時(shí)間上的疊加,而是基于鏡像反饋技術(shù)同時(shí)進(jìn)行對(duì)側(cè)控制功能性電刺激治療。 治療中,CCFES 需要患者注意力集中于雙側(cè)的肢體,盡自己最大的努力移動(dòng)患側(cè)去配合健側(cè)的動(dòng)作,這樣患者的運(yùn)動(dòng)意向和刺激效應(yīng)可最大限度地同步化,充分調(diào)動(dòng)患者的主觀能動(dòng)性[18]。 同時(shí),鏡像裝置將患側(cè)肢體正常運(yùn)動(dòng)的鏡像錯(cuò)覺代替患側(cè)肢體本體感覺輸入,通過鏡子使視覺信號(hào)不斷輸入相對(duì)應(yīng)的運(yùn)動(dòng)腦區(qū),增強(qiáng)視覺輸入和運(yùn)動(dòng)腦區(qū)的聯(lián)系,建立對(duì)患側(cè)肢體運(yùn)動(dòng)的視覺反饋,從而有助于患側(cè)肢體功能的恢復(fù)[19]。 MT 作用于“中樞”與CCFES 作用于“外周”形成雙途徑干預(yù),“外周干預(yù)”與“中樞干預(yù)”的功能互補(bǔ),作用于患者特定腦區(qū)或功能相關(guān)腦區(qū),以大腦的可塑性以及神經(jīng)通路的重塑為基礎(chǔ),促進(jìn)中樞重塑和外周控制,進(jìn)而促進(jìn)功能恢復(fù)[20]。
本研究中,3 組患者治療4 周后,U-FMA 評(píng)分3 組之間未顯示出明顯的差異(P>0.05),可能是因?yàn)閁-FMA 的權(quán)重更多地用于評(píng)估近端上肢運(yùn)動(dòng)而不是遠(yuǎn)端手部功能,而CCFES 可能對(duì)肢體遠(yuǎn)端功能具有更大的作用。 這與KNUTSON 等[15]、黃崧華等[21]研究結(jié)果相一致。 另外,也可能與樣本量偏少、有效治療時(shí)間不足等因素相關(guān),有待進(jìn)一步的探討。
綜上所述,對(duì)側(cè)控制功能性電刺激鏡像反饋治療可有效地改善腦卒中偏癱患者的手部運(yùn)動(dòng)功能,且該方法操作簡(jiǎn)便,可在臨床中推廣應(yīng)用。

