高齡孕產婦心理健康狀況及妊娠結局調查分析*
姚瑞, 安曉妤, 張闊亮, 安慰, 張毅娟, 張華**
(1.黔南民族醫學高等專科學校 護理系, 貴州 都勻 558000; 2.黔南州人民醫院 產科, 貴州 都勻 558000)
國際婦產科聯盟將妊娠或分娩時年齡達到或超過35周歲的孕產婦定義為高齡孕產婦。近年來,隨著我國生育政策的調整,女性受教育程度的提高和生育觀念的改變,使高齡孕產婦數量持續增長[1]。有研究顯示,高齡孕產婦妊娠期間更容易出現焦慮、抑郁等負性情緒及情感體驗[2-3]。長期不良的心理狀態將通過機體的生理、內分泌及免疫系統在一定程度上影響妊娠的順利進行、甚至會導致不良妊娠結局的發生[4-5]。為此,本研究對296例高齡孕產婦的心理健康水平、妊娠合并癥與并發癥、分娩方式、圍產兒結局進行調查,并與561例適齡孕產婦進行對比,考察兩者間的差異性,以期為后續不良妊娠結局的病因研究、孕產婦圍生期保健及預防提供參考,報道如下。
1 對象與方法
1.1 研究對象
采用隨機抽樣法,抽取2018年7月—2019年9月在貴州省黔南州某三甲醫院住院分娩的857名孕產婦作為研究對象。納入標準:(1)長期生活在貴州黔南地區;(2)年齡20~46歲;(3)自愿參加本次調查并簽署知情同意書;(4)具備正常溝通理解能力并能獨立填寫調查問卷。排除有精神病史、重大心理創傷史、藥物依賴史、惡性腫瘤患者及意識不清者。根據年齡將其分為高齡組(≥35歲)296例和適齡組(<35歲)561例。
1.2 方法
由經過專業培訓的醫務人員向調查對象說明本研究的目的、意義和調查方法,征得其同意后先采用一般資料調查表(經查閱相關文獻和專家咨詢后自行設計,包括妊娠基本信息和個體、家庭相關信息)、90項癥狀(SCL-90)自評量表 對其最近一周心理狀況進行測評,問卷填寫時間為30 min,所有問卷當場回收并檢查其完整性;再通過查閱病歷的方式記錄其妊娠合并癥與并發癥、分娩方式、圍產兒結局等信息。妊娠期高血壓、妊娠期糖尿病、胎膜早破、前置胎盤、產后出血及甲狀腺功能減退癥的診斷參照人衛出版社8年制第3版《婦產科學》及《內科學》的診斷標準執行。SCL-90自評量表包括90個條目,由軀體化、強迫癥狀、人際關系敏感、抑郁、焦虛、敵對、恐怖、偏執、精神癥性9個因子組成,各分量表的Cronbach’sα系數為0.628~0.801,重測信度為0.829~0.863;采用Liker 5級評分,無為0分、輕度為1分、中度為2分、偏重為3分、嚴重為4分,總分0~360分,>160分為陽性,分數越高表明心理健康狀況越差。
1.3 觀察指標
比較2組孕婦的一般資料(包括年齡、孕周、孕次、產次、受孕方式、是否計劃內妊娠、不良孕產史、對胎兒性別期盼、既往健康狀況、職業、睡眠質量、婚姻關系及家庭月收入)、SCL-90癥狀自評量表得分、主要妊娠合并癥與并發癥、分娩方式及圍產兒結局的差異。
1.4 統計學分析
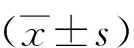
2 結果
2.1 一般資料
本次共調查高齡孕產婦296例,適齡孕產婦561例,2組孕產婦在年齡、孕周、孕次、產次、受孕方式、是否計劃內妊娠、是否有不良孕產史、是否對胎兒性別有期盼、既往健康狀況、職業、婚姻關系方面比較,差異有統計學意義(P<0.05或P<0.01);在睡眠質量和家庭月收入方面比較,差異無統計學意義(P>0.05)。見表1。

表1 高齡組和適齡組孕產婦一般資料比較Tab.1 Comparison of general information of pregnant women between advanced-age and age-appropriate groups
2.2 SCL-90癥狀自評量表得分
結果顯示,高齡組孕產婦在SCL-90總分及軀體化、抑郁、焦慮、恐怖因子上得分高于適齡組孕產婦,差異有統計學意義(P<0.05或P<0.01);而強迫癥狀、人際關系敏感、偏執因子上低于適齡組孕產婦,差異有統計學意義(P<0.05);敵對和精神癥性與適齡組孕產婦比較,差異無統計學意義(P>0.05)。見表2。

表2 高齡組和適齡組孕產婦SCL-90得分Tab.2 Comparison of SCL-90 scores between advanced-age and age-appropriate groups
2.3 主要妊娠合并癥與并發癥
結果顯示,高齡組孕產婦在妊娠期糖尿病、胎膜早破、妊高癥、前置胎盤、甲狀腺功能減退癥及產后出血的發生率高于適齡組,差異有統計學意義(P<0.05或P<0.01)。見表3。

表3 高齡組和適齡組孕產婦主要妊娠合并癥與并發癥Tab.3 Comparison of major pregnancy complications and pregnancy-induced diseases between advancedage and age-appropriate groups
2.4 分娩方式及圍產兒結局
結果顯示,高齡組孕產婦剖宮產率高于適齡組,圍產兒在早產、新生兒窒息、低出生體重、圍產兒死亡的發生率也高于適齡組孕產婦,差異有統計學意義(P<0.05);而胎兒畸形的發生率與適齡組比較,差異無統計學意義(P>0.05)。見表4。

表4 高齡組和適齡組孕產婦分娩方式及圍產兒結局Tab.4 Comparison of delivery modes and perinatal outcomes between advanced-age and age-appropriate groups
3 討論
妊娠與分娩不僅是女性一生中特殊的生理時期,對高齡孕產婦更是一種應激因素[6]。孕母良好的心理狀態對于保障妊娠的順利進行及胎兒出生后情緒、智力及行為的發展均有重要意義和深遠影響[7-8]。本研究結果顯示:貴州黔南地區高齡孕產婦心理健康水平較適齡孕產婦更差,與文獻研究結果相似[9]。分析其原因:(1)高齡孕產婦已錯失最佳生育年齡,身體各系統機能開始下滑,難以支撐整個孕期的身體負荷,且各種妊娠合并癥及并發癥的風險也隨之增高;(2)高齡孕產婦受孕困難、或合并某些基礎疾病從而導致孕婦擔心對胎兒健康造成不良影響;(3)來自家庭和社會各方面的壓力。
在妊娠合并癥及并發癥方面,本研究結果顯示,高齡孕產婦在妊娠期糖尿病、胎膜早破、妊高癥、前置胎盤、甲狀腺功能減退癥及產后出血的發生率高于適齡組孕產婦。分析其原因為(1)妊娠期糖尿病:隨著年齡的增長,胰島素與其受體的親和力下降,胰腺動脈硬化導致其自身缺血,影響了胰腺的正常功能和對血糖的調節能力[10];部分高齡孕產婦在妊娠早期出現了先兆流產癥狀,為了保胎盡量臥床休息、補充營養、減少活動,這也是糖尿病發生的一個高危因素。(2)胎盤早剝:本身患有子癇前期、慢性高壓血或全身血管癥變的高齡孕產婦,由于其底脫膜螺旋小動脈痙攣或硬化,進而引起遠端毛細血管缺血壞死,以致破裂出血,隨后血液流至底蛻膜形成血腫,導致胎盤剝離;此外,高齡多產、剖宮產史也是胎盤早剝的高危因素[11]。(3)妊高癥:隨著年齡的增長,血管內皮的損傷呈進行性加重,外周血管產生痙攣,導致妊高癥的發生率增加,子宮、胎盤缺血也促使高血壓的發生[12-13],高齡孕產婦精神心理壓力量更大,更容易出現焦慮,這也會增加高血壓的發生幾率[14]。(4)前置胎盤:高齡孕產婦既往的多次流產、宮腔手史術、分娩、剖宮產等導致子宮內膜損傷或瘢痕,再次妊娠時子宮蛻膜生長不良、營養不足,致使胎盤未攝取足夠的營養而延伸至子宮下段,形成前置胎盤[15];高齡孕產婦中通過輔助生殖技術受孕的比例較高,也是前置胎盤發生率更高的因素之一[16]。(5)甲狀腺功能減退癥:有學者提出甲狀腺功能減退癥可能與高齡孕產婦妊娠期間內環境的改變有關,該病的主要病因就是自身免疫性甲狀腺炎[17],需要注意的是孕母患有甲狀腺功能減退癥可造成胎兒甲狀腺激素缺乏,導致其神經系統發育障礙,甚至可發生呆小癥,故醫務人員應加強在孕早期對孕產婦甲狀腺功能的檢測,對異常者及時給予外源性甲狀腺素的補充,避免對胎兒造成無法逆轉的傷害[18]。(6)產后出血:可能與高齡孕產婦焦慮等精神因素致產程延長、生產過程中過多使用鎮靜劑和麻醉劑、多次妊娠致使子宮肌纖維過度伸展及剖宮產術后引起子宮縮乏力有關[19];高齡孕產婦產道彈性變差,也可發生產后出血。
在分娩方式方面,本研究中高齡孕產婦的剖宮產率為62.16%,顯著高于適齡孕產婦的40.46%(P<0.01),造成此差異的原因可能是高齡孕產婦的精神壓力更大,對經陰道分娩信心不足[20],同時隨著年齡的增長,孕產婦的子宮收縮能力逐漸下降,會陰延展性持續降低,導致其宮縮乏力,產程延長,增加了陰道分娩的難度和不確定性,部分產婦合并瘢痕子宮或擔心經陰道分娩發生產道撕裂或產程延長引起新生兒缺氧或窒息;以及高齡孕產婦受孕率低,部分孕產婦既往有不良孕產史,胎兒更加“珍貴”,不愿意承擔陰道分娩的風險[21]。
在圍產兒結局方面,本研究結果顯示,高齡組的早產、新生兒窒息、低出生體重和圍產兒死亡發生率顯著高于適齡組(P<0.05),而高齡組胎兒畸形的發生率與適齡組差異無統計學意義(P>0.05);分析其原因可能與高齡孕產婦患妊高癥、糖尿病、前置胎盤的風險更高,導致了醫源性早產和新生兒窒息的風險也相應增高。另外,由于前置胎盤可造成母體失血而引起胎兒血供不足,最終導致其生長發育受限、低出生體重或妊娠晚期胎兒窘迫。而胎膜早破還可造成陰道內致病菌侵入宮腔引發感染,嚴重者可發生新生兒敗血癥或顱內感染危及生命[22-23]。此外,由于高齡孕產婦的剖宮產率更高,部分新生兒在分娩過程中未受到產道的擠壓,導致其肺內液體難以排出,增加了患肺炎、肺透明膜病的可能性[24];而高齡組胎兒畸形的發生率與適齡組無差異的原因可能是因為高齡孕產婦一旦懷孕后格外重視自身和寶寶的健康狀況,定期進行各項產前檢查,大部分嚴重的胎兒畸形均能夠在產前檢查中發現并及時處理;也可能與本研究樣本量較小,尚未得出差異有關。
綜上所述, SCL-90總分及軀體化、抑郁、焦慮、恐怖因子的得分結果顯示高齡孕產婦心理健康水平低于適齡孕產婦;并且在妊娠期糖尿病、胎膜早破、妊高癥、前置胎盤、甲狀腺功能減退癥、產后出血的發生率、剖宮產率、早產、新生兒窒息、低出生體重,圍產兒死亡的發生率也高于適齡組孕產婦,提示高齡孕產婦心理健康水平較低,且發生不良妊娠結局的風險增加。每個新生命的孕育都牽動著一個家庭的悲歡離和,尤其對高齡孕產婦而言,由于其特殊的心理狀態和生理機能,使其孕期面臨著更大的風險與挑戰。產科醫務人員應加大對高齡孕產婦的關注度,建檔立卡全面掌握其既往健康史、生育史、家族遺傳史,全面篩查妊娠危險因素,并密切監測母嬰各項醫學指標,積極處理妊娠合并癥及并發癥。同時給予孕產婦多維度的心理呵護和社會支持,建立孕產婦“全孕期”管理體系,切實保障母嬰身心健康。

