醫護一體化護理模式在扁桃體切除術患兒術后護理中的應用研究
李 晶,郝 麗,陳彩麗
(鄭州大學附屬兒童醫院/河南省兒童醫院/鄭州兒童醫院耳鼻喉科,河南 鄭州 450018)
扁桃體切除術是一種治療扁桃體反復炎癥的方法[1],其常用方式有低溫等離子切除。該切除方式術后康復較快,但對于年齡較小患兒而言,由于患兒對疼痛的耐受度低,導致患兒常因疼痛發生哭鬧、不配合治療等,從而影響切口愈合,繼而對術后康復造成負面影響[2]。因此,在患兒治療期間進行疼痛干預,降低患兒的體感疼痛程度,可改善患兒哭鬧、不配合治療的情況。醫護一體化模式是一種護理新模式,相較于常規護理,其強調最大限度實現醫生、護士及家屬協調與溝通,從而提高護理質量[3]。有研究顯示,應用醫護一體化模式可緩解外科手術患者術后疼痛[4]。本研究探討了醫護一體化在扁桃體切除術患兒中的臨床應用效果,現報道如下。
1 資料與方法
1.1一般資料 選取2019年5月至2020年5月本院收治的200例行扁桃體切除術的患兒,按照抽簽法隨機分為對照組和觀察組,各100例。納入標準:(1)扁桃體近6個月反復出現炎癥,術前檢測均符合扁桃體切除術適應證和手術指征;(2)患兒家屬知情本研究,自愿參與。排除標準:(1)合并其他嚴重疾病,如先天性免疫功能障礙,凝血功能障礙等;(2)治療依從性極差,對治療存在嚴重抗拒、逆反心理;(3)合并其他導致疼痛的疾病;(4)相關資料保存不完整;(5)合并腺樣體肥大。對照組中,男55例,女45例;年齡3~12歲,平均(7.86±1.85)歲;病程1~4年,平均(2.15±0.63)年。觀察組中,男56例,女44例;年齡3~12歲,平均(7.78±1.82)歲;病程1~4年,平均(2.26±0.60)年。本研究經院倫理委員會審核批準。2組患兒一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2方法
1.2.1護理方法 對照組采用常規術后護理,主要內容有基礎性護理、用藥指導、病情監測等。觀察組在對照組基礎上采用醫護一體化護理模式,具體如下:(1)建立醫護一體化護理小組。該小組由醫生和護士組成,負責患兒治療所有環節。小組成立后,組織相關的醫生、護士進行醫護一體化護理模式的學習,熟練掌握醫護溝通方式,將其應用于日常護理中。(2)疼痛護理。①護理人員進行環境干預,為患兒創造環境整潔的病房,每天早晚對病房環境進行打掃,適時開窗通氣,保持空氣清新,使患兒能夠保持良好心態。②術后采用霧化吸入或口含冰塊方式止痛,同時使用冰袋外敷頸部區域。③醫生可按照醫囑使用止痛藥物。④通過小玩具或其他方式鼓勵患兒,使患兒有信心面對疼痛并戰勝疼痛。⑤在患兒疼痛難忍時,通過講故事、播放動畫片等方式轉移患兒注意力,降低其疼痛感。(3)健康宣教。護士在患兒術前、術后均進行健康宣教。術前,向患兒及家長介紹手術基本內容、治療后預期效果,從而降低患兒的恐懼感,降低其對手術治療的排斥感;術后,由醫生告知患兒和家屬手術情況,增強患兒康復信心。(4)心理輔導。護士對患兒的心理狀態進行評估,積極鼓勵患兒戰勝疾病;同時在患兒積極配合治療時,通過小玩具獎勵患兒。對于有嚴重心理問題的患兒,及時與家屬、醫生溝通,綜合評估后再確定患兒的心理干預方案。(5)醫護協同。在患兒術后康復階段,護士積極與醫生溝通,將患兒的恢復情況及時報告醫生,促進醫生及時調整恢復干預方案,促進患兒及早康復。醫生在患兒治療期間加強與護士、家屬的溝通,從而使治療方案的針對性提升。(6)飲食干預。醫護團隊參考患兒飲食習慣制訂營養搭配方案,在尊重患兒飲食習慣的前提下,選擇高蛋白、低脂食物。既保持營養供應,又促進及早康復。(7)醫護團隊為患兒制訂出院康復方案。與家屬積極溝通并介紹出院康復方案的實際應用。另外,由醫護團隊中的護士定期對患兒術后康復進行隨訪。
1.2.2觀察指標 采用視覺模擬評分法(VAS)評估2組患兒術后1、3、7 d的疼痛緩解情況,疼痛評分為0~10分,得分越高表示疼痛越劇烈。比較2組患兒切口愈合時間、住院時間,其中切口愈合時間指扁桃體切除切口處紅腫消失、疼痛消失,切除位置白膜自然脫落的時間。同時,觀察2組患兒術后并發癥發生情況。
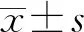
2 結 果
2.12組患兒術后VAS評分比較 觀察組患兒術后1、3、7 d時VAS評分低于對照組,差異有統計學意義(P<0.05)。見表1。
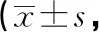
表1 2組患兒術后VAS評分比較分)
2.22組患兒切口愈合時間、住院時間比較 觀察組患兒切口愈合時間、住院時間短于對照組,差異有統計學意義(P<0.05)。見表2。

表2 2組患兒切口愈合時間、住院時間比較
2.32組患兒術后并發癥發生情況比較 觀察組患兒術后并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組患兒術后并發癥發生情況比較[n(%)]
3 討 論
醫護一體化護理模式相較于常規護理模式,更為強調醫生、護士及家屬間的溝通與協調[5]。既往在治療、護理患者時,分別由醫生和護士獨立完成,導致治療與護理存在一定割裂,不能達到最理想的治療和護理效果。為改善治療、護理的割裂,醫護一體化模式應運而生,其極大地促進了患者治療、護理效果的提升。在扁桃體切除術患兒中,由于年齡因素影響導致患兒對疼痛的耐受度低,術后易出現不配合治療、護理的不良事件。應用醫護一體化護理干預,可增加醫生與護士的溝通,最大程度協調醫療資源,從而促進患兒康復。相較于其他護理模式,醫護一體化護理模式的優勢是加強醫、護之間溝通,從而制定更具針對性的護理干預對策,保障患兒康復效果[6-7]。本研究結合患兒生理、心理特點進行適應性修正,使醫護一體化護理模式符合此類患兒的客觀需要,予以患兒疼痛護理、健康宣教、心理輔導等護理措施,使患兒疼痛感顯著緩解,繼而取得理想的護理效果[8-10]。另外,在實施上述護理干預措施時,注意醫護、醫患的溝通,通過溝通使護理干預措施落實時更具體,更適應每例患兒[11]。如在實施疼痛護理措施中,為緩解患兒疼痛程度,采取了創造舒適病房環境、藥物干預、轉移注意力、正面鼓勵等多種方式,使疼痛護理措施盡可能在每一例患兒的護理中發揮作用[12]。
本研究結果顯示,觀察組患兒術后1、3、7 d時VAS評分低于對照組。提示醫護一體化護理模式能幫助扁桃體切除術患兒緩解疼痛,其原因可能是為觀察組患兒提供了更為細致的疼痛護理方案。本研究結果顯示,觀察組患兒切口愈合時間、住院時間短于對照組。提示醫護一體化護理模式可促進扁桃體切除術患兒康復。本研究結果還顯示,觀察組患兒術后并發癥發生率低于對照組患兒。提示醫護一體化護理模式能夠降低術后并發癥發生風險,其原因主要在于醫護一體化護理模式加強了醫護溝通與協調,能盡可能提高護理質量,對并發癥的預防效果更佳。
綜上所述,醫護一體化護理模式在小兒扁桃體切除術后護理中的應用效果理想。但本研究的隨訪時間較短,未對患兒居家護理效果進行探究。下一步工作中將收集患兒居家護理具體情況,并在后續的研究中進行報道。

