AVAPS通氣模式在COPD合并呼吸衰竭患者中的應用研究
陳光喜 杜丹丹 劉志強 張敏

【摘要】 目的:探討AVAPS通氣模式在COPD合并呼吸衰竭患者中的應用研究。方法:選取2020年1月-2021年3月本院收治的COPD合并呼吸衰竭患者60例。根據通氣模式的不同將患者分為對照組和研究組,每組30例。兩組均予以常規治療,在此基礎上,對照組應用雙水平氣道正壓通氣(BiPAP)治療,研究組應用平均容積保證壓力支持(AVAPS)通氣模式治療。比較兩組舒張壓、收縮壓、心率、血乳酸、血氣指標、ESS評分、mMRC分級。結果:治療后,研究組舒張壓、收縮壓、心率、血乳酸均低于對照組,差異均有統計學意義(P<0.05)。治療后,研究組AB、pH值、PaCO2均低于對照組,PaO2高于對照組,差異均有統計學意義(P<0.05)。治療1、3個月后,研究組ESS評分均低于對照組,差異均有統計學意義(P<0.05)。治療1、3個月后,研究組mMRC分級均低于對照組,差異均有統計學意義(P<0.05)。結論:在COPD合并呼吸衰竭患者中,AVAPS通氣模式效果理想,能有效改善血氣指標,臨床上應當進一步推廣應用。
【關鍵詞】 AVAPS通氣模式 COPD 呼吸衰竭 mMRC分級
Application of AVAPS Ventilation Mode in Patients with COPD and Respiratory Failure/CHEN Guangxi, DU Dandan, LIU Zhiqiang, ZHANG Min. //Medical Innovation of China, 2021, 18(27): 00-008
[Abstract] Objective: To explore the application study of AVAPS ventilation mode in COPD patients with respiratory failure. Method: A total of 60 COPD and respiratory failure patients admitted to our hospital from January 2020 to March 2021 were selected. According to different ventilation modes, the patients were divided into control group and study group, 30 cases in each group. Both groups were given routine treatment, on this basis, the control group was treated with Bi-level positive airway pressure ventilation (BiPAP), the study group was treated with average volume assurance pressure support (AVAPS) ventilation mode. Diastolic blood pressure, systolic blood pressure, heart rate, blood lactate, blood gas index, ESS score and mMRC grade were compared between the two groups. Result: After 3 months of treatment, diastolic blood pressure, systolic blood pressure, heart rate and blood lactic acid in the study group were lower than those in the control group, the differences were statistically significant (P<0.05). After 3 months of treatment, AB, pH and PaCO2 in the study group were lower than those in the control group, PaO2 was higher than that in the control group, the differences were statistically significant (P<0.05). After 1 and 3 months of treatment, the ESS scores of the study group were lower than those of the control group, the differences were statistically significant (P<0.05). After 1 and 3 months of treatment, the mMRC grade of the study group were lower than those of the control group, the differences were statistically significant (P<0.05). Conclusion: In patients with COPD and respiratory failure, AVAPS ventilation mode has an ideal effect and can effectively improve blood gas indicators, which should be further promoted and applied in clinical practice.
[Key words] AVAPS ventilation mode COPD Respiratory failure mMRC grade
First-authors address: Jiujiang First Peoples Hospital, Jiujiang 332200, China
doi:10.3969/j.issn.1674-4985.2021.27.002
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)屬于肺部損傷性疾病的一種,主要特征為不完全可逆的氣流受限[1]。臨床癥狀表現為呼吸困難、咳嗽、運動耐受差等,病程持續性發展,患者的生活質量也會受到嚴重影響[2]。COPD患者在急性發作時的常見并發癥為呼吸衰竭,患者主要表現為肺功能喪失、呼吸肌無力[3]。對于此類患者一般需要進行氣管切開或者經氣管插管治療,但是傳統的機械通氣方式屬于有創方法,會導致呼吸機相關性肺炎出現,機械通氣效果受到影響[4]。AVAPS通氣模式是美國公司推出的新型通氣技術,根據目前潮氣量產生的變化,對吸氣流速大小和吸氣壓力進行調整[5]。目前臨床中使用較多的通氣技術就是無創通氣,但相關研究比較少[6]。為提高COPD合并呼吸衰竭患者機械通氣的效果,選擇雙水平氣道正壓通氣(BiPAP)和平均容積保證壓力支持(AVAPS)通氣,了解其效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2020年1月-2021年3月本院收治的COPD合并呼吸衰竭患者60例。(1)納入標準:①均符合中華醫學會呼吸病學分會制定的《慢性阻塞性肺疾病診治指南》診斷標準及急性呼吸衰竭診斷標準;②吸入空氣狀態下動脈血氣分析顯示氧合指數<300 mmHg,動脈血氧分壓<8.00 kPa,動脈血二氧化碳分壓>6.67 kPa;③存在呼吸困難表現,呼吸頻率>25次/min。(2)排除標準:①近期食管、面部、胃部受到創傷或者手術;②意識出現障礙;③需要立即行氣管插管者或者無創通氣治療有禁忌證;④大量或者黏稠的呼吸道分泌物;⑤合并嚴重電解質紊亂、中央型肺癌、肺栓塞、支氣管擴張、左心功能衰竭、肺間質纖維化、阻塞性肺炎、支氣管哮喘等。根據通氣模式的不同將患者分為對照組和研究組,每組30例。患者均知曉本次研究,并簽署同意書表示自愿參與,同時經過醫院倫理委員會批準。
1.2 方法 兩組均予以常規治療,包含解痙平喘、抗感染、抗炎、祛痰。(1)對照組行BiPAP治療,BiPAP使用的是飛利浦偉康公司生產的V60型雙水平正壓無創呼吸機。面罩選擇的是此公司原裝的配套面罩。模式主要選擇的是S/T模式,呼吸頻率為11~16次/min,根據耐受情況吸氣壓由7 cmH2O逐漸升為13~16 cmH2O,吸氧濃度設定為使脈搏血氧飽和度達到95%~99%,觀察BiPAP呼吸機治療3 d后的血氣指標改善情況。病情逐漸改善后下調參數,間斷延長停機時間,轉成鼻導管吸氧,直到全部撤離。(2)研究組應用AVAPS通氣模式治療。呼吸機選擇S/T工作模式,設置呼吸機參數,吸氣壓力為11~25 cmH2O,目標潮氣量為9~10 mL/kg,呼吸機根據測量到的通氣容積,自動調節吸氣相氣道正壓,以達到預定的通氣潮氣量。時間≥8 h/d,在此過程中持續吸氧,保證氧飽和度>90%,同時合理安排吸痰、進食、用藥等措施。
1.3 觀察指標及判定標準 (1)比較兩組治療前后舒張壓、收縮壓、心率、血乳酸,心率監測使用的是床旁心電監護儀,收縮壓、舒張壓監測使用的是血壓儀。(2)比較兩組治療前后血氣指標,對實際碳酸氫鹽(actual bicarbonate,AB)、動脈血氧分壓(PaO2)、動脈二氧化碳分壓(PaCO2)、pH值選擇M78162血氣分析儀測定。(3)比較兩組治療前后嗜睡評分(epworth sleepiness scale,ESS)評分,使用Epowrth嗜睡評估表對患者進行自我問卷評分[7]。內容包括:①乘坐出租車遇到交通阻塞,停車時間段;②坐著閱讀;③乘車旅行持續1 h不休息;④公共場所靜坐;⑤坐著和他人談話;⑥午飯(不飲酒)后靜坐時;⑦如果環境允許的話,午后躺下休息;⑧看電視。其中3分代表每次都發生瞌睡;
2分代表經常瞌睡;1分代表偶爾;0分代表沒有。對以上幾種情景評分,最后相加就是嗜睡評分(EP)。(4)比較兩組治療前后呼吸困難評分,使用英國研究委員會呼吸困難評分表(modified medical research council scale,mMRC)評價患者的呼吸困難程度,共5級。4級:患者呼吸困難較為嚴重,不能離開家,脫衣服、穿衣服時會發生呼吸困難;3級:在平地行走100 m或者行走一段時間需要停下喘氣;2級:因為氣短,走路時會比同齡人緩慢或者需要休息;1級:步行或者行走爬緩坡時發生氣短;0級:患者劇烈運動會出現呼吸困難[8]。
1.4 統計學處理 采用SPSS 20.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 對照組30例,男18例,女12例;年齡56~85歲,平均(70.4±2.9)歲。研究組30例,男20例,女10例;年齡54~87歲,平均(71.2±2.7)歲。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組治療前后舒張壓、收縮壓、心率、血乳酸比較 治療前,兩組舒張壓、收縮壓、心率、血乳酸比較,差異均無統計學意義(P>0.05);治療后,研究組舒張壓、收縮壓、心率、血乳酸均低于對照組,差異均有統計學意義(P<0.05)。見表1。
2.3 兩組治療前后血氣指標比較 治療前,兩組AB、pH值、PaO2、PaCO2比較,差異均無統計學意義(P>0.05);治療后,研究組AB、pH值、PaCO2均低于對照組,PaO2高于對照組,差異均有統計學意義(P<0.05)。見表2。
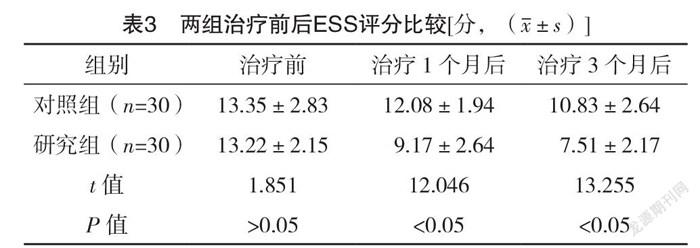
2.4 兩組治療前后ESS評分比較 治療前,兩組ESS評分比較,差異無統計學意義(P>0.05);治療1、3個月后,研究組ESS評分均低于對照組,差異均有統計學意義(P<0.05)。見表3。
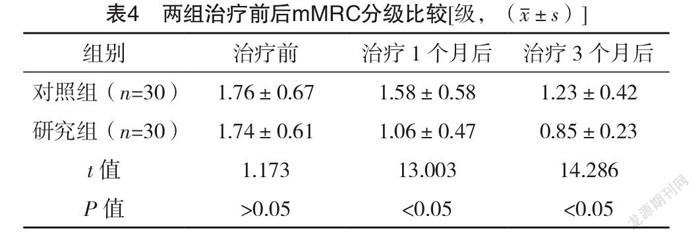
2.5 兩組治療前后mMRC分級比較 治療前,兩組mMRC分級比較,差異無統計學意義(P>0.05);治療1、3個月后,研究組mMRC分級均低于對照組,差異均有統計學意義(P<0.05)。見表4。
3 討論
在慢性進展性肺部疾病中,COPD占據其中一種,長時間的發展,會導致患者出現呼吸衰竭,體重超重的患者還會出現睡眠呼吸紊亂狀態,對患者的安全以及生活質量具有威脅性[9-10]。COPD合并呼吸衰竭常規治療方式是機械通氣治療,目前常用的是ST模式,恒定的壓力在呼吸頻率不固定的狀態下導致潮氣量也發生不穩定,使患者出現不適感,與ST模式相比,AVAPS模式可以提高患者的舒適度,根據潮氣量調整氣道的流速和壓力,保持穩定,效果更好[11-12]。
BiPAP模式是近幾年在臨床中逐漸發展的通氣方法,主要是用來治療通氣不足、呼吸衰竭等癥狀的患者,可以避免有創機械通氣帶來的并發癥和損傷,并且使用較為方便,可以降低醫療費用等[13-14]。BiPAP模式可以改善氣體分布,幫助氣體進入到通氣不良的肺泡中,增加肺泡內壓和氣道內壓,改善通氣/血流的比例,進而促使肺泡復張,改善彌散功能,間質水腫和肺泡滲液被吸收后還需要通過提供外加的PEEP來對抗PEEPi,而減少吸氣作功,緩解呼吸肌疲勞[15-16]。但是使用BiPAP需要設定壓力上升梯度和IPAP水平,由預設IPAP、胸肺順應性、吸氣努力共同決定VT大小、吸氣流速和時間,患者胸肺順應性的好壞、吸氣努力的增減會促使VT發生變化,所以并不能給予患者穩定通氣支持,在對COPD合并呼吸衰竭患者實施治療時也是這樣[17-18]。
AVAPS通氣模式使用的是雙重控制原理,可以在短時間內使用呼吸機調整患者的吸氣壓力,得到恒定的潮氣量[19-20]。AVAPS通氣模式屬于定容模式,可以根據患者實際潮氣量自動調整吸氣壓力和流速,以最低氣壓為患者提供恒定潮氣量,減少氣壓傷發生,患者的感受也更加舒適[21-22]。AVAPS通氣模式屬于較為新型的通氣模式,首先設定潮氣量目標,之后控制壓力和容量,在呼吸機上建立反饋操作,對吸氣壓力自主調節,保證潮氣量[23-25]。這種模式可以保證潮氣量恒定,達到理想中的狀態。因此對患者實施治療時研究組效果更加理想,治療后,研究組舒張壓、收縮壓、心率、血乳酸均低于對照組,差異均有統計學意義(P<0.05)。治療后,研究組AB、pH值、PaCO2均低于對照組,PaO2高于對照組,差異均有統計學意義(P<0.05),COPD合并呼吸衰竭患者使用AVAPS通氣模式可以有效提高氧合功能,提高輔助通氣產生的效果,并改善呼吸肌疲勞,減少呼吸肌做功,減輕心臟負荷。
使用AVAPS模式可以改善患者的睡眠質量,所以被更多的患者所接受。本研究結果顯示,治療1、3個月后,研究組ESS評分均低于對照組,差異均有統計學意義(P<0.05),患者呼吸頻率等指標有所改善后,身體會更加舒適,所以嗜睡評分會有所降低,表明AVAPS模式效果較為明顯。
綜上所述,在COPD合并呼吸衰竭患者中,AVAPS通氣模式效果理想,有效改善血氣指標,臨床上應當進一步推廣應用。
參考文獻
[1]馮濱,邵忠華.平均容積保證壓力支持與無創自動調節通氣對高碳酸血癥患者PaCO2影響的比較[J].中國老年學雜志,2019,39(13):3207-3211.
[2]王洪武,黃琳惠,蔡興俊,等.有創-無創序貫機械通氣治療AECOPD合并Ⅱ型呼吸衰竭患者的臨床療效及影響因素[J].山東醫藥,2020,60(13):79-82.
[3]陳曉潔,李彬,多伶俐,等.自制防二氧化碳潴留霧化器應用于COPD并呼吸衰竭患者中的循證實踐[J].中華危重病急救醫學,2019,31(8):1039-1042.
[4]王奎,王麗華,湯云,等.神經調節輔助通氣在重癥神經系統疾病氣管切開患者中的人機協調性研究[J].中華危重病急救醫學,2020,32(5):575-580.
[5]王蕾,黃卉,倪芳,等.不同氧流量驅動肝素霧化吸入對老年COPD并呼吸衰竭患者血漿和肽素水平的影響[J].中國老年學雜志,2019,39(21):5255-5259.
[6]吳嶠微,吉山寶,林嘉,等.雙水平正壓通氣模式在兒童呼吸衰竭有創機械通氣治療中的效果評價[J].南京醫科大學學報(自然科學版),2020,40(1):86-89.
[7]韓沙沙,黃瀟,潘磊,等.無創血流動力學監測聯合血乳酸對COPD合并Ⅱ型呼吸衰竭患者預后的評估價值[J].山東醫藥,2019,59(29):67-69.
[8]張潔,陳苗,耿直,等.纖維支氣管鏡肺泡灌洗術對老年COPD患者合并重癥肺部感染血氧指標及預后的影響[J].中華醫院感染學雜志,2019,29(4):531-534.
[9]張盼盼,劉晨,韓曉慶,等.麻仁軟膠囊對老年COPD急性加重期合并膿毒血癥患者便秘的影響[J].中國老年學雜志,2019,39(9):84-86.
[10]孫智娜,何秀琴,拉毛卓瑪,等.CT Bhalla評分與COPD合并支氣管擴張患者肺功能、血氣、炎癥因子及氣道阻力的關系[J].山東醫藥,2019,59(2):52-54.
[11]劉奇,陸歡,單夢田,等.頭罩無創通氣在慢性阻塞性肺疾病急性加重合并呼吸衰竭患者中的應用[J].中華危重病急救醫學,2020,32(1):14-19.
[12]羅浩騰,游娜,陳存榮.基于喂養流程的早期腸內營養在慢性阻塞性肺疾病急性加重并呼吸衰竭患者的療效觀察[J].中華急診醫學雜志,2020,29(10):1303-1309.
[13]談定玉,徐艷,王云云,等.經鼻高流量氧療在慢性阻塞性肺疾病急性加重無創正壓通氣間歇期應用的探索性研究[J].中華急診醫學雜志,2020,29(8):1046-1052.
[14]潘美妮,李林霖,潘新梅,等.無創通氣治療老年慢性阻塞性肺疾病急性加重期并Ⅱ型呼吸衰竭患者的療效[J].中國老年學雜志,2019,39(19):111-114.
[15]李文文,任昆侖,于佳,等.三種營養評估方法對老年慢性阻塞性肺疾病急性加重合并呼吸衰竭患者預后評估的比較研究[J].中華結核和呼吸雜志,2020,43(1):54-57.
[16]李萍,林樺,張愛麗,等.血清磷水平與老年慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭患者機械通氣撤機結局的相關性分析[J].中華老年醫學雜志,2020,39(6):613-617.
[17]郝文東,王國芳,張彩蓮.雙水平氣道正壓通氣聯合布地奈德福莫特羅對慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者肺康復作用[J].中國老年學雜志,2019,39(3):560-562.
[18]王建軍,姜宏英,李勍.經鼻高流量濕化氧療與無創正壓通氣治療慢性阻塞性肺疾病急性加重伴Ⅱ型呼吸衰竭的隨機對照研究[J].中國急救醫學,2019,39(10):945-948.
[19]劉莉敏,李玉磊,李春,等.無創呼吸機治療老年慢性阻塞性肺疾病急性加重呼吸衰竭的療效及其對動脈血氣的影響[J].中國老年學雜志,2020,40(9):68-70.
[20]劉春艷,喬志飛,李福龍,等.經鼻高流量濕化氧療對老年AECOPD合并Ⅱ型呼吸衰竭患者肺動脈壓,ET-1及NLR的影響[J].中國老年學雜志,2019,39(22):114-118.
[21]劉景剛,楊圣強,袁繼印,等.經鼻高流量氧療序貫治療慢性阻塞性肺疾病機械通氣患者的臨床研究[J].中華急診醫學雜志,2019,28(4):459-462.
[22]齊娜,鄭玉強,李素,等.大承氣湯臍部濕熱敷治療AECOPD合并Ⅱ型呼吸衰竭NIV并發腹脹患者胃腸動力的影響[J].中國實驗方劑學雜志,2019,25(5):79-84.
[23]方樹青,毛宜虎.痰熱清注射液輔助雙水平無創正壓通氣治療AECOPD合并Ⅱ型呼吸衰竭的臨床效果[J].山東醫藥,2019,59(10):78-81.
[24]唐三輝,龔放華,吳兆黎.β-七葉皂苷鈉注射劑治療慢性阻塞性肺疾病合并肺心病心力衰竭的臨床研究[J].中國臨床藥理學雜志,2019,66(21):2651-2653.
[25]向薇,楊華,趙濤,等.BAL與NIPPV對COPD合并Ⅱ型呼吸衰竭患者肺功能的影響[J].中國老年學雜志,2019,39(12):2901-2904.
(收稿日期:2021-08-02) (本文編輯:姬思雨)

