998例新生兒肺炎痰液標本主要病原菌構成及對抗菌藥物耐藥性探究
王志軍,范旭芳,程艷超,徐發林
(鄭州大學第三附屬醫院,河南 鄭州450052)
新生兒肺炎屬新生兒群體常見呼吸系統疾病,多數為醫院獲得性感染,發病率、病死率均較高,全球每年近200萬新生兒病死于新生兒肺炎[1]。目前新生兒肺炎治療關鍵在于盡早明確病原菌,合理選用抗菌藥物,但病原菌培養耗時較久,而新生兒肺炎潛伏期短、病情進展快,能及時、正確經驗性予以抗感染治療,對抑制病情進展、挽救患兒生命具有重要意義[2,3]。近年受廣譜抗菌藥物應用廣泛影響,病原菌易變遷、出現耐藥性,因此,臨床需定期分析新生兒肺炎痰液標本主要病原菌構成及抗菌藥物敏感性,以指導臨床早期經驗用藥抑制病情進展,為后續治療贏取寶貴時機[4]。本研究選取我院新生兒肺炎患兒998例作為研究對象,旨在探究痰液標本主要病原菌構成及對抗菌藥物耐藥性,為臨床完善治療機制提供參考。報告如下。
1 資料與方法
1.1 一般資料 選取2015年3月-2018年3月我院新生兒肺炎998例,其中醫院感染性肺炎326例,社區獲得性肺炎672例,男541例,女457例,足月兒874例,早產兒124例,胎齡31~42周,平均36.43±1.35周,體質量1563~4106g,平均2834.49±583.75g。納入標準:所有患兒均符合新生兒肺炎診斷標準[5];出生未滿28d;社區獲得性肺炎標準:胸部X線片示片狀、斑片狀陰影或斑點狀陰影,不伴或伴肺氣腫;雙肺呼吸音粗或干濕啰音,且伴或不伴咳嗽、痰鳴、氣促、發熱、黃疸、發紺、吐沫等癥狀;醫院感染性肺炎標準:體溫升高或不升,氣道分泌物性狀顯著改變,肺濕羅音;肺出現持續性滲出性改變。排除標準:伴新生兒呼吸窘迫綜合征、早期慢性肺部疾病、胎糞吸入綜合征、肺不張等其他肺部疾病者;存在免疫系統疾病者。
1.2 方法 確診感染性肺炎后,即留取痰液標本或無菌吸痰管輔助吸取下呼吸道分泌物,置無菌容器即刻送檢,采用法國梅里埃生物公司全自動細菌鑒定儀(VITEK-2型)對菌株進行鑒定,并采用紙片法檢測耐藥性,必要時增加常規生化試驗、耐藥酶試驗完成驗證。質控菌株由北京質量檢測中心提供,包括大腸埃希菌ATCC25922、金黃色葡萄球菌ATCC25923、銅綠假單胞菌ATCC27853。抗菌藥物包括:美羅培南、亞胺培南西司他丁、萬古霉素、青霉素、氨芐西林、利奈唑胺、哌拉西林他唑巴坦、頭孢哌酮舒巴坦、頭孢他啶、氨芐西林、哌拉西林他唑巴坦、頭孢唑林、氨曲南。
1.3觀察指標 ⑴統計新生兒肺炎病原菌分布及構成比。⑵對比不同類型新生兒肺炎病原菌分布及構成比。⑶分析主要病原菌耐藥性。
1.4 統計學處理 統計數據采用Excel 2013錄入與分析,采用Whonet 5.4軟件行藥物敏感率統計。
2 結果
2.1 新生兒肺炎病原菌分布及構成比 998例患兒送檢標本培養陽性728例,陽性率為72.95%(728/998);共檢出病原菌912株,其中革蘭陽性菌262株(占比28.73%),以表皮葡萄球菌、金黃色葡萄球菌、屎腸球菌為主,革蘭陰性菌640株(占比70.18%),以大腸埃希菌、肺炎克雷伯菌、鮑曼不動桿菌為主,真菌10株(占比1.37%),見表1。
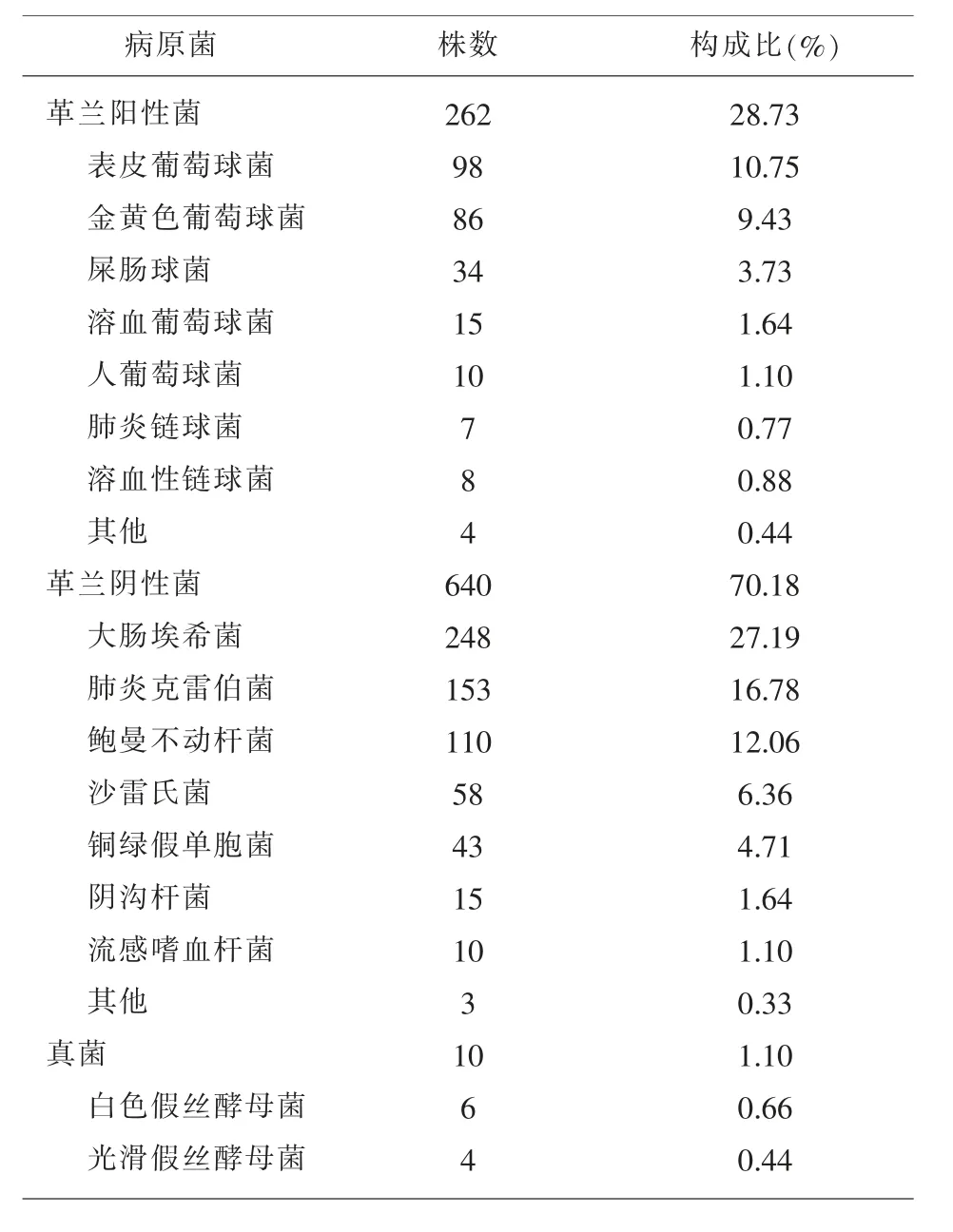
表1 病原菌分布及構成比n(%)
2.2 不同類型新生兒肺炎病原菌分布及構成比醫院感染性肺炎326例,送檢標本培養陽性298例,陽性率為91.41%(298/326);共檢出病原菌407株,其中革蘭陽性菌113株(占比27.76%),以表皮葡萄球菌、金黃色葡萄球菌、屎腸球菌為主,革蘭陰性菌288株(占比70.76%),以肺炎克雷伯菌、大腸埃希菌、鮑曼不動桿菌為主,6株真菌(占比1.47%)。社區獲得性肺炎672例,送檢標本培養陽性430例,陽性率為63.99%(430/672);共檢出病原菌505株,其中革蘭陽性菌149株(占比29.50%),以金黃色葡萄球菌、表皮葡萄球菌為主,革蘭陰性菌352株(占比69.70%),以大腸埃希菌、肺炎克雷伯菌、沙雷氏菌為主,4株真菌(占比0.79%),見表2。

表2 不同類型新生兒肺炎病原菌分布及構成比n(%)
2.3 主要病原菌耐藥性分析 表皮葡萄球菌、金黃色葡萄球菌、屎腸球菌對美羅培南、亞胺培南西司他丁、萬古霉素、利奈唑胺耐藥率較低,大腸埃希菌、肺炎克雷伯菌、鮑曼不動桿菌對美羅培南耐藥率較低。見表3、表4。
3 討論
新生兒受自身免疫功能弱影響,易被病原菌感染,而肺部因與外界直接連通,成為新生兒群體感染性疾病高發部位[6,7]。目前新生兒肺炎早期用藥主要根據經驗,但隨抗菌藥物推廣、不合理應用,病原菌耐藥情況日益嚴重,因此,強化病原菌藥敏性監測,是確保新生兒肺炎治療效果的關鍵環節[8]。
本研究結果顯示,新生兒肺炎痰液標本病原菌構成仍以革蘭陰性菌為主,與侯齊書等[9]學者研究結果近似,但與學者Cadot L等[10]相比,革蘭陰性菌占比70.18%略有降低,提示可能新生兒肺炎痰液標本菌譜已出現變遷。分析可能原因是近年臨床在肺炎抗感染治療中主要以抗革蘭陰性菌為主,受此影響,革蘭陽性菌受抑制作用相對減弱,逐漸成為優勢菌[11]。本研究也發現,與以往痰培養菌對比,大腸埃希菌、肺炎克雷伯菌、沙雷氏菌、鮑曼不動桿菌為主要菌譜構成,近年革蘭陽性菌表皮葡萄球菌、人葡萄球菌、溶血葡萄球菌占比有顯著升高趨勢,此結果符合上述變遷特征,提示臨床在加強抗革蘭陰性菌的同時需警惕革蘭陽性菌感染。此外,本研究對比不同類型新生兒肺炎病原菌分布及構成比發現,二者存在一定差異,盡管革蘭陽性菌以表皮葡萄球菌、金黃色葡萄球菌為主,革蘭陰性菌以肺炎克雷伯菌、大腸埃希菌為主,但社區獲得性肺炎革蘭陽性菌占比略高,提示臨床在早期經驗用藥時可依據感染途徑采用更具針對性的抗菌藥物。

表3 主要革蘭陽性菌耐藥性分析

表4 主要革蘭陰性菌耐藥性分析
藥敏試驗顯示,新生兒肺炎病原菌中革蘭陰性菌對頭孢唑林、哌拉西林他唑巴坦、氨芐西林、頭孢他啶等多種常用抗菌藥物高度耐藥,對美羅培南藥敏性較高,提示臨床可優先選用上述藥物進行抗感染治療;革蘭陽性菌對青霉素、氨芐西林耐藥性高,對美羅培南、亞胺培南西司他丁、萬古霉素耐藥性低,尤其是美羅培南對所檢測革蘭陽性菌敏感性較高,可作為臨床搶救重癥革蘭陽性菌感染肺炎的首選藥物。另外,鑒于新生兒免疫系統及肝、腎等代謝系統發育尚未完善,加之抗菌藥物不良反應顯著[12]。因此,新生兒肺炎用藥僅局限于β-內酰胺類及大環內酯類抗菌藥物,臨床需結合此特征強化新生兒肺炎抗菌藥物用藥監管,避免濫用造成耐藥性增強。
綜上可知,新生兒肺炎痰液標本主要病原菌構成以革蘭陰性菌為主,醫院感染性肺炎與社區獲得性肺炎病原菌構成略有差異,但對常規抗菌藥物均普遍表現耐藥性升高,臨床需結合藥敏試驗選取抗菌藥物。

