三維可視化技術在Bismuth-Corlette Ⅲ、Ⅳ型肝門部膽管癌計劃性肝切除中的應用
溫志堅,陳 戰(zhàn), 閆興洲,楊平華,林 茜,劉理軍,張寶華
肝門部膽管癌占膽道系統(tǒng)惡性腫瘤的50%~70%,早期多無臨床癥狀,常因黃疸而被發(fā)現(xiàn)[1,2]。根治性切除仍是目前治愈肝門部膽管癌和獲得長期生存的最有效方法[3,4]。部分患者因腫瘤進展,累及門靜脈、肝動脈、二級膽管根部,需擴大半肝甚至行肝三葉切除,才能確保切緣陰性[5,6]。為保證手術的有效性和安全性,所以對這一部分患者需要有計劃地增加未來殘余肝的體積和功能,避免和降低肝切除術后的肝衰竭[7,8]。對肝門部膽管癌的可切除性評估傳統(tǒng)方法主要為CT、MRI、磁共振膽胰管成像(magnetic resonance cholangiopancreatography,MRCP)等二維影像學檢查[9,10],無法立體形象地展示腫瘤浸潤深度、脈管受累情況、淋巴結轉移情況及肝臟管道變異情況,也不能精確計算肝切除后殘肝的體積,會引起術后發(fā)生肝衰竭的風險。近年來,隨著三維可視化技術得到較快的發(fā)展,通過三維可視化系統(tǒng)能清晰立體形象地顯示腫瘤的部位、大小、毗鄰、脈管變異情況,測量肝臟各部分的體積,計算殘肝比,更好地對腫瘤的根治切除進行準確的可切除性評估,制定精密手術規(guī)劃,特別適用于計劃性肝切除,有效提高手術成功率,降低手術風險[11]。本研究回顧性分析應用三維可視化技術進行術前評估和指導Bismuth-Corlette Ⅲ、Ⅳ型肝門部膽管癌患者手術治療,旨在探討其在肝門部膽管癌計劃性肝切除術前評估中的應用價值。
1 對象與方法
1.1 對象 選取2015-01至2017-12上海東方肝膽外科醫(yī)院膽道外科收治的Bismuth-Corlette Ⅲ、Ⅳ型肝門部膽管癌患者36 例為研究對象,其中男16例,女20例,年齡46~68歲,平均(56.9±12.3)歲,中位年齡58歲。術前平均總膽紅素(268±162)μmol/L,平均直接膽紅素(185±128)μmol/L。平均住院天數(15.5±12.9) d。腫瘤侵犯右肝動脈1例,侵犯門靜脈壁2例。
1.2 納入及排除標準 納入標準:(1)病理學診斷為原發(fā)性肝門部膽管癌;(2)Bismuth-Corlette Ⅲ、Ⅳ型;(3)愿意接受三維可視化重建評估; (4)計劃性肝切除行肝門部膽管癌根治術,術前行膽道引流及門靜脈栓塞;(5)肝功能Child-pugh分級A級~B級;(6)患者及家屬均簽署知情同意書。排除標準:(1)合并活動性肝炎,肝硬化等基礎疾病無法耐受大手術者;(2)殘肝比>40%;(3)不愿意接受手術治療者。本研究經上海東方肝膽外科醫(yī)院倫理委員會批準通過。
1.3 方法
1.3.1 術前準備 (1)術前評估:術前完善血常規(guī)、生化、心肺功能、凝血指標、腫瘤標志物Ca199、CEA、Ca125、CT、MRI、MRCP、吲哚箐綠試驗,旭東數字醫(yī)學影像三維可視化重建,計算殘肝比。(2)規(guī)劃手術方案:三維可視化重建后的圖像立體、形象,清晰顯示腫瘤的部位、大小、累及膽管范圍,與肝動脈、門靜脈、肝靜脈、淋巴管的關系,測量肝臟的各部分的體積(如左半肝、右半肝、左三葉、右三葉、尾狀葉、腫瘤),按根治性切除理念,模擬切除范圍,計算殘肝比,如因患者黃疸且殘肝比<40%,無法耐受一期手術,行計劃性肝切除。先行健側經皮肝穿刺膽管引流術(percutaneous transhepatic cholangial drainage,PTCD)或經內鏡鼻膽管引流術(Endoscopic naso-biliary drainage,ENBD)減黃,同時行患側經皮經肝門靜脈栓塞術(Percutaneous portal vein embolization,PVE),2~3周后復查CT,且總膽紅素<85 μmol/L,再次用旭東三維重建評估,測量各部分肝臟體積,計算殘肝比>40%,且患者一般情況良好,肝功能Child-pugh A~B級,按原計劃行肝門部膽管癌根治術。
1.3.2 手術方法 采取右側肋緣下斜切口或倒“L”切口進腹,探查腹腔有無種植轉移、第一肝門受累情況及淋巴結轉移情況。(1)清掃淋巴結:區(qū)域淋巴結骨骼化廓清,清掃范圍包括N1站和N2站淋巴結,清掃肝十二指腸韌帶組織和淋巴結、神經叢、肝門區(qū)(12組),肝總動脈周圍淋巴結(8組),胰頭后方淋巴結(13組),如三維重建提示腹腔干周圍淋巴結(9組),腹主動脈旁淋巴結(16組),腸系膜上動脈根部(14組),胰頭前淋巴結(17組)腫大,則擴大清掃范圍,擴大淋巴結清掃未必能改善預后,但能提供臨床準確的分期,對術后的進一步治療方式選擇有指導意義。(2)規(guī)則性肝切除:肝組織切除的范圍根據不同Bismuth-Corlette分期來施行,Bismuth-Corlette Ⅲa型需切除右半肝或擴大右半肝聯(lián)合尾狀葉切除,Ⅲb型需切除左半肝或擴大左半肝聯(lián)合尾狀葉切除,Ⅳ型需切除左三葉或右三葉聯(lián)合圍肝門區(qū)切除、尾狀葉切除,如肝門部腫瘤侵犯膽總管下段及胰頭者,需聯(lián)合肝胰十二指腸切除。(3)累及血管的處理:累及一側的門靜脈則需切除患側門靜脈并重建,切除門靜脈長度<4 cm,可直接端端吻合,切除門靜脈長度>4 cm,需自體血管移植或人工血管替代重建,吻合時避免血管的成角畸形導致狹窄。腫瘤侵犯患側肝動脈,切除后不需要重建;腫瘤侵犯雙側肝動脈,切除后健側需吻合重建;(4)膽道重建:肝門部膽管癌根治后膽道重建的主要方式是膽管-空腸黏膜對黏膜的Roux-en-Y吻合,半肝或擴大半肝切除術后的肝管斷端數目和手術方式有關,吻合前需將相鄰肝管整形成較大吻合口,減少肝管空腸吻合口數目,降低膽汁漏風險。
1.4 觀察指標 全方位觀察患者肝門部腫瘤的立體三維解剖結構、與周圍肝臟、門靜脈、肝動脈、肝靜脈的關系,并了解有無膽管、血管的變異情況。測算全肝體積、擬切除肝臟體積、腫瘤體積、殘余肝臟體積。統(tǒng)計手術方式、手術時間、術中輸血量、淋巴結清掃范圍及并發(fā)癥發(fā)生情況,并進行分析。

2 結 果
2.1 術前三維重建及手術規(guī)劃結果 36例術前均完成三維重建,結果清晰顯示肝門部腫瘤的部位、大小,與肝內外膽管、肝動脈、肝靜脈、門靜脈的清晰解剖關系,區(qū)域淋巴結轉移情況,同時可觀察腹腔干、肝總動脈、肝固有動脈,脾靜脈、腸系膜上靜脈等分支走向,圖像客觀形象,立體逼真,并可對三維重建圖像任意透明化、旋轉、放大、縮小,任意角度觀察腫瘤與周圍臟器的毗鄰關系,避免不同醫(yī)師因知識和經驗的差異而產生不同程度的誤差,影響腫瘤可切除性判斷和精準手術規(guī)劃。根據三維重建結果顯示,Bismuth-Corlette Ⅲa型16例,Ⅲb型8例,Ⅳ12例,三維重建診斷分型診斷準確率100%。測量平均全肝體積(1386±146)ml,腫瘤平均體積(76±22)ml,預切除平均肝體積(896±168)ml,殘肝平均體積(490±172)ml,殘肝比(34.5±3.6)%。行膽道引流及門靜脈栓塞后測量平均全肝體積(1462±162)ml,腫瘤平均體積(78±23)ml,預切除平均肝體積(876±164)ml,殘肝平均體積(586±176)ml,平均殘肝比(41.2±2.6)%。區(qū)域淋巴結未發(fā)現(xiàn)腫大8例,N1站淋巴結腫大20例,N2淋巴結腫大8例。36例實際切除肝臟體積為(887±92)ml,與預切除肝臟體積比較,差異無統(tǒng)計學意義(t=1.148,P>0.05)。
2.2 手術情況 36例均順利完成計劃性肝門部膽管癌根治術,其中行右半肝+肝門部膽管+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃14例,擴大右半肝肝門部膽管+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃4例,左半肝+肝門部膽管+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃10例,擴大左半肝+肝門部膽管+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃2例,左三葉+圍肝門區(qū)切除+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃2例,右三葉+圍肝門區(qū)切除+肝外膽管+膽囊+尾狀葉切除+區(qū)域淋巴結清掃2例,左三葉聯(lián)合胰十二指腸切除2例。選擇半肝阻斷切除肝臟。手術時間(90~320)min,中位手術時間200 min,出血量(150~1800)ml,平均(396.4±120.23)ml,中位出血量300 ml。
2.3 術后情況 術后平均住院天數(12.9±11.7)d。術后發(fā)生并發(fā)癥8例(22.2%),其中術后膽汁漏2例,腹腔出血再手術止血 1 例,中量以上胸腔積液2例,腹腔感染1例,切口感染1例,肺部感染1例,均經非手術治療后痊愈。36例均未出現(xiàn)術后肝衰竭,無死亡病例。所有患者術后1個月復查,CA199、肝功能正常,一般情況良好。
2.4 典型病例 患者因“全身皮膚鞏膜黃染2周”入院,伴皮膚瘙癢、尿黃、白陶土樣便,無畏寒發(fā)熱、無腹痛腹脹,無惡心嘔吐等癥狀。查體:神志清楚,全身皮膚黃染;腹軟,脾肋下未觸及。實驗室檢查:TBIL 246 μmol/L, DBIL 186 μmol/L,CA199>1000 U/ml,入院行CT、MRI、MRCP(圖1A、B),三維可視化重建診斷為肝門部膽管癌(Ⅳ型)(圖1C、D),且腫瘤侵犯門靜脈右支,擬行右半肝切除、膽囊及肝外膽管切除、區(qū)域淋巴結清掃、左肝管Roux-en-Y空腸吻合術。術前應用三維可視化技術,精準評估肝臟各部分肝體積,全肝臟體積2228.8ml,左半肝體積820.7 ml,右半肝體積1401.2 ml,占位體積6.9 ml,殘肝比=左半肝820.7/全肝體積2228.8=36.8%。通過三維可視化技術計算剩余肝體積<40%,無法行外科手術,行ENBD(鼻膽管放置于左肝管),3 d后行右側門靜脈栓塞術,決定待左肝體積代償性增大后再考慮行外科手術治療。PVE后3周后行術后三維重建,見圖2。肝臟體積1605.0 ml,左半肝體積866.7 ml,右半肝體積735.4 ml,占位體積7.0 ml,總膽紅素34.8 umol/L,剩余殘肝體積=左半肝866.7/全肝體積1605.0=54%,按計劃順利完成肝門部膽管癌根治術(圖3)。

圖1 肝門部膽管癌患者術前影像及三維重建
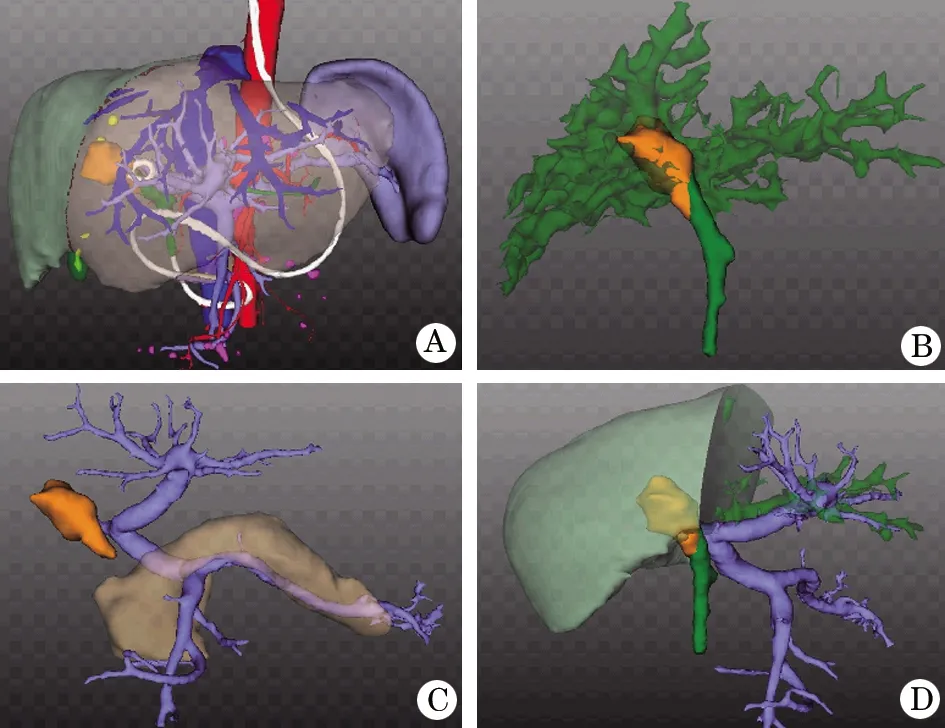
圖2 肝門部膽管癌患者行右側門靜脈栓塞術后三維重建
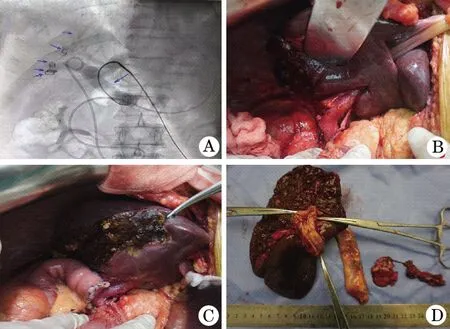
圖3 肝門部膽管癌根治術圖片
3 討 論
肝門部膽管癌為膽道常見的惡性腫瘤,因腫瘤位置特殊,常累及重要血管、膽管,手術難度大,風險高,一直是肝膽外科的疑難雜癥[2,12]。肝門部膽管癌的可切除性評估主要依據以下幾個方面:(1)有無遠處轉移;(2)腫瘤侵犯膽管的程度,累及膽管樹及鄰近受累組織(包括肝臟組織、血管)能否達到全維度R0切除;一般認為,段肝管是近端肝管切除的極限點,超過極限點即為不能獲得R0切除。右肝擴大切除時,極限點為U點(門靜脈矢狀部);左肝擴大切除時,極限點為P點(門靜脈右前支、右后支的分叉部);(3)是否侵犯肝動脈、門靜脈及肝靜脈,血管切除后是否能夠重建,保證肝臟血管結構的完整性,確保有肝動脈、門靜脈供血以及肝靜脈回流;(4)預留肝臟的功能性體積不小于總肝體積的30%~40%。對于肝功能Child-Pugh A級,膽紅素正常,吲哚氰綠試驗(indocyaninegreen,ICG) R15<10%的無肝臟基礎疾病患者,殘肝比≥總肝體積的30%即可達到安全肝切除。對于有梗阻性黃疸患者,殘肝比≥總肝體積的40%,如合并有肝硬化、殘肝萎縮,殘肝比應盡量增大,或者需要膽道引流,肝功能改善后擇期手術治療[1,12]。
以往對腫瘤的影像學資料評估主要通過彩超、CT、MRI和MRCP等傳統(tǒng)二維影像學資料[13],具有較大局限性:(1)不能全貌立體的顯示腫瘤的位置、大小、累及膽管的長度深度及與周圍重要管道的毗鄰關系;(2)缺乏發(fā)現(xiàn)變異膽管、血管的能力;(3)難以準確測算肝臟各部分體積及殘肝體積;(4)因不同醫(yī)師的知識結構差異和經驗累積的差異而產生主觀的不同程度的偏差,往往影響手術根治與否的決策。本研究充分應用先進的計算機影像技術,將二維CT圖像轉化為三維立體成像,能夠客觀、立體、全面、清晰的顯示腫瘤沿膽管樹侵及的范圍。對肝內是否轉移,第一肝門門靜脈、肝動脈的毗連關系,脈管變異情況,回流區(qū)域腫大淋巴結轉移情況,血管是否需要切除重建,仿真肝切除的范圍及殘肝比測算[11],有重要作用。特別是對擴大肝切除的極限范圍的精準定位及精準規(guī)劃意義重大,在腫瘤可切除性判斷方面客觀、精確,避免因臨床經驗,人為因素導致影響治療決策[14]。有研究顯示,膽道系統(tǒng)的三維重建對肝門部膽管癌的臨床分型準確率達87%,對腫瘤侵犯門靜脈的敏感度為75%,對腫瘤侵犯肝動脈的敏感度為100%[15]。本研究36例的三維可視化重建臨床分型準確率高達100%,證明三維可視化重建可指導制定術前精密的手術方案,并且部分患者根據術前重建分析擴大了切除范圍,確保了手術的根治性切除。
多項研究表明,擴大肝切除可提高肝門部膽管癌的手術根治機會[6,16-18],對于一些有手術機會而殘肝體積無法耐受一期切除的患者,我們建議采用“計劃性肝切除”進行治療[7],即有計劃地增加功能性殘肝體積,確保腫瘤達到全維度R0手術,提高了計劃性肝切除的精準性和安全性[3]。本研究計劃性肝切除的具體實施步驟包括,第一步為選擇性的膽道引流,一般選擇預留側肝臟的膽道引流,使膽紅素降至85 μmol/L以下,膽道引流的方法主要有經皮經肝膽道引流PTBD,內鏡逆行膽管支架和內鏡逆行鼻膽管引流,膽道引流需要根據腫瘤梗阻部位,肝內膽管擴張情況,操作者醫(yī)療技術水平綜合來評估決定。第二步為健側肝臟的代償性增生,目前可行且臨床應用較多的有三種方法:(1)PVE是目前增加功能性殘肝體積首選的方法[19,20],優(yōu)點是創(chuàng)傷小,簡單易操作,缺點是一般PVE術后需要2~3周健側肝臟體積才可增加30%~50%,等待時間長容易導致腫瘤進展、播散。采用的栓塞劑有鋼圈,明膠海綿,碘化油,氰基丙烯酸酯等,鋼圈的效果較可靠且永久。(2)聯(lián)合肝臟分隔和門靜脈結扎的二期肝切除術(associating liver partition and portal vein ligation for staged hepatectomy,ALPPS)[21,22],傳統(tǒng)的手術方式為開腹進行,創(chuàng)傷大,目前國內有一些肝膽專科中心已經能夠腹腔鏡下施行該術式。優(yōu)點是肝臟再生速度快,缺點是患者短時間內經歷二次手術,創(chuàng)傷大,圍手術期并發(fā)癥發(fā)生率高,死亡率明顯升高。(3)經皮微波消融肝實質分隔聯(lián)合門靜脈栓塞來施行計劃性肝切除[23]。此種手術方式避免了ALPPS一期的開腹手術創(chuàng)傷及粘連,也改進了ALPPS術中導致擠壓致腫瘤播散的風險,缺點就是微波消融的界限難以精準,破壞血供,導致健側肝臟醫(yī)源性損傷,且操作難度大,需要有經驗的超聲科醫(yī)師和肝膽專科醫(yī)師的精細配合,難以廣泛推廣。本研究主要采用健側PTCD或ENBD膽道引流,膽紅素有效下降,肝功能明顯改善,健側肝臟代償性增生效果良好,順利完成計劃性肝門部膽管癌根治術,術后患者未造成嚴重并發(fā)癥,證實此方法可行有效,是進展型肝門部膽管癌獲得根治性切除的有效方法。
三維可視化重建能個體化評估癌灶浸潤范圍及其與肝門區(qū)脈管的立體解剖構筑及其變異特征,測量腫瘤及各部分肝臟體積,準確施行可切除性評估。對進展期肝門部膽管癌,經三維可視化重建評估后如有手術機會,均可一期行膽道引流,門靜脈栓塞,二期進行肝門部膽管癌計劃性肝切除,手術成功率高,安全性良好。總之,三維可視化技術能夠對肝門部膽管癌術前進行精確評估、精準規(guī)劃,優(yōu)化治療方案,提高R0手術率,具有一定的臨床應用價值。

