急性腦出血患者院前急診急救的臨床觀察
楊潔祥 馬 波 葉德森 李凌智
梧州市工人醫院,廣西 梧州 543000
近年來,隨著我國老齡化逐漸增加,我國急性腦出血(ACH)發病率也隨之上升。據調查,腦出血每年發病為60~80/10萬人,該病占急性腦血管病20%~30%,急性期病死率為30%~40%[1]。一旦發病,應在6h內得到有效的救治,若錯過最佳治療時機,可能會影響患者預后恢復,降低其生活質量。研究表明,加強院前急診急救對提升搶救治療效果,在促進患者預后恢復中至關重要[2]。因此本文就此進行研究,闡述如下。
1 資料與方法
1.1一般資料 回顧分析2018年4月~2019年4月本院收治的40例ACH患者資料。40例患者中男、女各23、17例,年齡在40~70歲,平均為(63.52±4.17)歲。入組標準[3]:(1)所有患者、家屬均知情同意;(2)經相關檢查為ACH診斷標準;(3)資料齊全者。排除標準:患有肝、腎等其他器官功能衰竭。
1.2方法 對所有患者給予院前急診急救,操作如下:在接到患者打來的接診電話后,馬上詢問患者一般情況,在詢問過程中,對急救人員發出藥物準備與趕往急救現場準備,一旦到達現場立即對患者展開搶救,具體如下:(1)立即檢測患者生命體征以及呼吸狀態,擺正患者體位,將其頭部偏向一側,清理患者鼻腔以及口腔分泌物;針對昏迷狀態患者應在患者口腔內放置口咽管,以免舌根后墜堵塞氣道。氣管插管操作需要在患者出現呼吸衰竭或呼吸驟停時進行,顱內高壓患者及時給予靜脈注射20~40mg的呋塞米以及20%的甘露醇,無顱內高壓患者進行靜脈注射0.9%生理鹽水,隨后靜脈推注速尿20mg,合并消化大出血患者靜脈推注止血劑。(2)建立機械氧氣通道,迅速建立靜脈通道并確保其順暢。依據患者實際情況選擇相應藥物,穿刺時使用大型號靜脈穿刺針。(3)需要3名以及以上醫護人員對患者進行搬運以及固定放置,在運送途徑應給予患者持續吸氧,呼吸應確保通暢;在運輸過程中,應密切監測患者身體狀況,并向院內醫生及時匯報,以便醫院內醫護人員提前做好人員配置,縮短搶救時間。(4)依據本院急診科規定預防意外發生準備方案,對可能出現的緊急狀況及時采取方式應對。
1.3觀察指標 分析本次搶救成功率。對患者入院時以及出院前生活質量進行評分,使用Barthel 指數進行評定,總分<40分:患者無法自理;40~60分:基本自理;>60分:患者可以自理,無需幫助。使用Fegl-Mevyer 評分評定患者入院時以及出院前軀體功能評分,該表由手以及腕部功能以及肢體運動功能等113道題組成,每道題有2分,總分為226分,依據評分等級,<50分:患者運動障礙較為嚴重;50~84分:患者運動障礙明顯;85~95分:中度運動功能障礙;96~99分:輕度運動障礙。
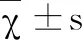
2 結 果
本次40例ACH患者中無1例死亡,急救成功率為100.00% ,院前呼救至實施急救時間為(15.20±2.13)min。入院時患者Barthel 指數、Fegl-Mevyer 評分分別(32.16±8.97)分、(51.23±10.25)分,出院前患者評分分別為(43.62±7.91)分、(71.26±10.53)分,入院時與出院前評分對比差異顯著(P<0.05)。
3 討 論
ACH發病原因主要是腦實質中小靜脈或小動脈破損,腦部可能會發生不可逆損,若不盡早采取有效的處理措施,極易損傷患者腦部組織,甚至無法恢復,對患者身體健康造成嚴重威脅[4]。因此做好院前急診急救措施至關重要。
做好院前急診急救措施,可顯著降低ACH的致殘率以及病死率,進而促進患者盡快恢復。在接到患者或家屬的急救電話后,應立即給予ACH患者院前電話指導,其中包括清理呼吸道、吸氧以及胸外按壓等;在到達現場后,立即對患者展開有效的急救措施,對患者病情進行評估,可掌握患者病情變化情況,并施以針對性搶救措施,以此提升搶救措施質量,提高搶救成功率[5];造成顱內壓升高的主要因素在于腦出血引發腦水腫,因此急診治療關鍵在于降低顱內壓,避免腦水腫,預防腦疝。可每隔5~7h可靜脈滴注甘露醇1次,依據患者實際情況適當增減藥量;同時做好轉運工作,在轉運途中加強對患者的監測,及時與院內醫生保持聯系,可確保院內做好相關準備。本文結果顯示,對40例ACH患者采取院前急診急救模式,其急救成功率為100.00%,表明做好院前急診急救可顯著提升急救成功率;院前呼救至實施急救時間為(15.20±2.13)min,表明院前急診急救使患者能夠盡快得到有效的救治;出院前患者Barthel 指數、Fegl-Mevyer 評分均有所改善,表明院前急診急救可改善患者生活質量,促進其軀體功能恢復。
綜上所述,對ACH施以院前急診急救可提升整體搶救質量,確保患者在最佳時間內得到搶救,進而改善預后,促進患者恢復,值得借鑒。

