臨床護理路徑模式在腦動脈瘤介入栓塞手術中的應用
高會華
(河南省濮陽市油田總醫院介入手術室 濮陽457001)
腦動脈瘤是腦血管局部畸形、膨大形成瘤體,屬于常見腦血管疾病,病因不明確,目前認為與腦動脈硬化、高血壓、血管炎、心理因素等密切相關。 介入栓塞術通過動脈內放置支架、注入栓塞劑的方式治療腦動脈瘤,雖創傷小,但仍有較高并發癥發生風險,而有效護理干預對患者恢復有重要意義[1~2]。 臨床護理路徑(CNP)是以患者為中心的標準化護理模式,可提供規范、主動、全面的護理干預,進而提高護理質量,得到臨床廣泛重視[3]。 本研究探討CNP 模式干預在腦動脈瘤介入栓塞手術患者中的應用效果。 現報道如下:
1 資料與方法
1.1 一般資料 選取2015 年10 月~2020 年1 月我院治療的腦動脈瘤介入栓塞手術患者50 例,2015年10 月~2017 年11 月接受常規圍術期護理的25例患者為常規組,2017 年12 月~2020 年1 月予以CNP 模式干預的25 例患者為CNP 組。 CNP 組男11 例,女14 例;年齡34~65 歲,平均(49.23±7.57)歲;前交通動脈瘤13 例,基底動脈瘤6 例,大腦中動脈瘤3 例,其他3 例。 常規組男10 例,女15 例;年齡33~64 歲,平均(48.06±7.26)歲;前交通動脈瘤14 例,基底動脈瘤5 例,大腦中動脈瘤4 例,其他2例。 兩組基線資料均衡可比(P>0.05)。
1.2 選取標準 (1)納入標準:經影像學、數字減影血管造影(DSA)檢查確診為腦動脈瘤,有手術治療指征,行介入栓塞手術治療;臨床資料完整;患者知情同意本研究。(2)排除標準:伴有凝血功能、免疫功能障礙者;認知功能障礙者;合并心肺功能不全者;有手術、麻醉禁忌證者。
1.3 護理方法
1.3.1 常規組 予以常規圍術期護理,包括環境介紹、健康宣教、術前準備、術后基礎操作、出院指導。
1.3.2 CNP 組 予以CNP 模式干預。(1)成立CNP團隊,由本科室護士長、醫師、護理人員組成,對護理人員進行CNP 模式流程與內容、 腦動脈瘤專業知識、介入栓塞術圍術期注意事項、心理疏導等培訓,考核合格者予以錄用。 結合既往病例與相關文獻進行分析歸納,由團隊人員明確具體干預計劃,橫坐標為時間,縱坐標為實施內容,并在實施過程中根據患者實際情況不斷修正干預內容。(2)入院第1~3 天,一對一進行健康宣教,宣教疾病知識、飲食、用藥等內容,囑咐患者絕對臥床休息,避免不必要活動,并限制探視,禁止用力咳嗽與用力排便;向患者介紹介入栓塞術優勢,耐心解答患者疑慮,列舉成功案例,緩解術前焦慮情緒;協助患者做相關術前檢查,嚴密監測血壓、瞳孔等情況,及時處理血壓升高現象,并關注頭痛、嘔吐等動脈瘤破裂前預警,立即報告醫生并配合處理;向患者介紹DSA 目的,禁食禁水6~8h, 進行DSA 檢查獲得血管圖像, 穿刺部位加壓包扎,制動12 h,并監測穿刺部位動脈搏動情況。(3)術前1 d,做好藥物準備,介紹手術與麻醉,安撫患者術前焦慮等情緒,邀請家屬鼓勵患者積極面對。(4)手術當日,檢查術前準備是否完善,送患者入手術室,鼓勵患者放松心情,由手術室護理人員配合醫生完成手術。(5)術后1 周內,麻醉清醒后CT 復查頭顱,無異常可帶鞘管返回病房;限制活動,病情穩定2 h 后拔除股動脈鞘,壓迫止血,穿刺側制動24 h,密切觀察末梢血液循環,調高床頭15°~30°,減輕腦水腫;注意在引流管拔除前引流袋內口要低于出口,在搬動患者時需夾閉引流管; 告知患者避免一切引起術后腦出血的因素(咳嗽、 情緒激動、 用力排便等),密切監測患者血壓變化,定時開放導尿管,以易消化、富含纖維的食物為主,保持大小便通暢,注意保持心態平和;解釋肢體制動與沙袋壓迫目的,取得患者配合,局部血腫者予以熱敷與紅外線照射,避免皮下血腫;觀察有無頭暈、癲癇等癥狀發生,避免腦血管痙攣、腦栓塞發生,及時發現并配合醫生處理。(6)出院當日,發放術后健康小手冊,告知平和心態、健康飲食、遵醫囑用藥等重要性,囑咐患者定期復查。
1.4 觀察指標 (1)知識掌握率。 設計關于腦動脈瘤、介入栓塞術、危險癥狀、飲食、用藥等健康知識問卷,共20 條,總分100 分,出院時進行知識掌握率評測,掌握(≥80 分)、基本掌握(60~79 分)、未掌握(<60 分), 掌握率、 基本掌握率計為知識掌握率。(2)并發癥發生率,包括術后腦出血、腦血管痙攣、穿刺部位血腫。(3)不良心理狀態。 采用抑郁-焦慮-壓力量表中文簡版(DASS-21)評價,包括焦慮、抑郁、壓力3 個維度,共21 條目,每條目評分0~3 分,評分越低,不良心理狀態越輕。(4)服務質量。 采用SERVQUAL 服務質量量表評價,包括可靠性、有形性、移情性、保證性、反應性5 個維度,每個維度0~5分,分值越高,服務質量越好。
1.5 統計學分析 采用SPSS22.0 軟件進行數據分析,計量資料以(±s)表示,行t檢驗,計數資料以%表示,行χ2檢驗,P<0.05 示差異有統計學意義。
2 結果
2.1 兩組知識掌握情況對比 CNP 組知識掌握率96.00%高于常規組68.00%(P<0.05)。 見表1。
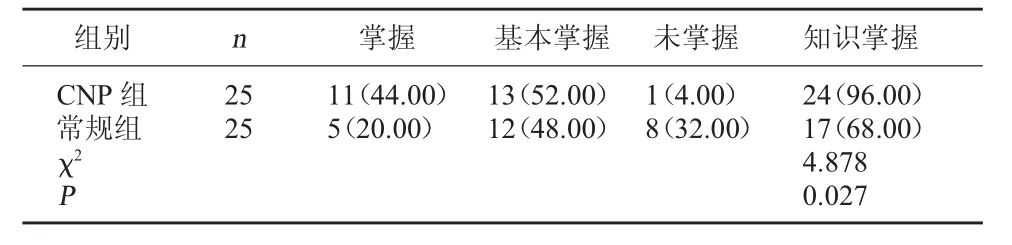
表1 兩組知識掌握情況對比[例(%)]
2.2 兩組并發癥發生情況對比 CNP 組并發癥發生率4.00%低于常規組32.00%(P<0.05)。 見表2。
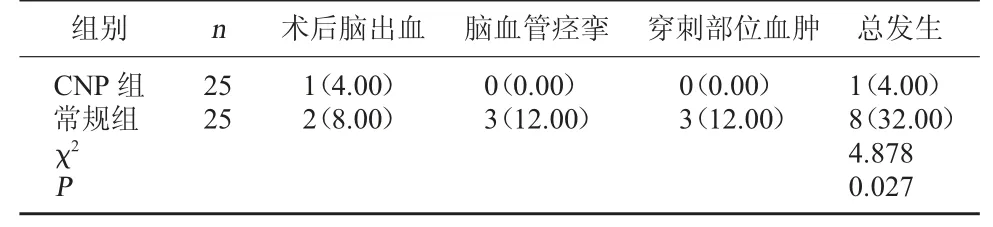
表2 兩組并發癥發生情況對比[例(%)]
2.3 兩組干預前后DASS-21 評分對比 干預后CNP 組DASS-21 評分低于常規組(P<0.05)。見表3。
表3 兩組干預前后DASS-21 評分對比(分,±s)
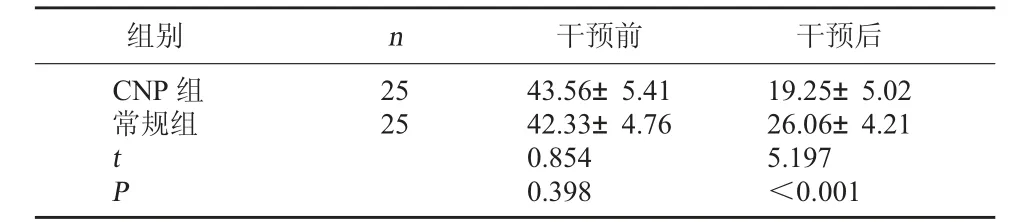
表3 兩組干預前后DASS-21 評分對比(分,±s)
組別 n 干預前 干預后CNP 組常規組25 25 t P 43.56±5.41 42.33±4.76 0.854 0.398 19.25±5.02 26.06±4.21 5.197<0.001
2.4 兩組服務質量評分對比 CNP 組SERVQUAL 評分為(22.85±2.01)分,高于常規組的(16.94±2.87)分(t=8.434,P<0.001)。
3 討論
腦動脈瘤病死率、致殘率高,手術治療十分必要,介入栓塞手術是治療腦動脈瘤的首選方式。而患者由于缺乏腦動脈瘤介入栓塞手術認知,常處于過分擔憂狀態,引起情緒起伏大,造成術后腦出血,加之其他手術并發癥影響,嚴重干擾患者恢復[4~6]。
常規圍術期護理注重基本操作,忽視心理健康,而CNP 模式干預以患者為中心,制定標準護理計劃表,重視患者身心健康恢復,可為患者提供完整持續的護理干預,更科學有效[7~8]。 本研究對腦動脈瘤介入栓塞手術患者實施CNP 模式干預, 結果發現CNP 組知識掌握率高于常規組(P<0.05), 說明CNP 模式應用于腦動脈瘤介入栓塞手術患者,可提高患者知識掌握情況。這得益于CNP 模式的詳盡說明,患者能知曉自身處于何種干預狀態,在護理人員引導下更注意自身健康,能得到更多知識教育,提高知識掌握率。 本研究結果還顯示, 干預后CNP 組DASS-21 評分低于常規組(P<0.05),說明CNP 模式在整個護理計劃實施階段,為避免心理波動影響腦血管,重視緩解患者不良心理狀態,可達到身心平衡狀態。 本研究還發現,CNP 組并發癥發生率低于常規組(P<0.05),提示CNP 模式可降低患者術后腦出血、 腦血管痙攣等并發癥發生風險。 患者在CNP 模式干預前知曉情緒波動、用力咳嗽等可引發腦出血,在術后會避免此類情況發生,加之護理人員密切觀察各種危險癥狀, 能及時反應并處理各種并發癥。 此外,本研究發現CNP 組SERVQUAL 評分高于常規組(P<0.05),說明對腦動脈瘤介入栓塞手術患者實施CNP 模式干預后,患者能體會到護理全面性, 看到護理人員服務情況, 感受到自身身心變化,進而提高服務質量評分。
綜上所述,CNP 模式應用于腦動脈瘤介入栓塞手術患者,可提高患者知識掌握率,降低并發癥發生風險,減輕不良心理,提高服務質量。

