孔鏡下腰椎間盤切除術與小切口開窗腰椎髓核摘除術治療腰椎間盤突出癥的綜合指標分析
潘青,施冬冬,魏瑋,陳昌成,陳偉,陳前芬
(1.廣西醫科大學,廣西 南寧 530000;2.廣西醫科大學第二附屬醫院 骨科,廣西 南寧 530000;3.解放軍第923 醫院 骨科,廣西 南寧 530000;4.廣州中醫藥大學第一附屬醫院 麻醉科,廣東 廣州 510000)
0 引言
腰椎間盤突出癥(lumbar disc herniation,LDH) 是引起長期慢性腰腿痛的主要疾病之一,繼發于腰椎間盤突出癥(LDH)的腰痛是發病的主要原因。其終生患病率為60%至80%,其中男性和女性的坐骨神經痛率分別為5%和4%[1]。大多數患者腰椎間盤突出組織可以自發消退[2],大約60%-90%的腰椎間盤突出患者可以采取保守治療[3],當保守治療失敗時,出現遷延不愈癥狀的患者通常需要手術干預[4]。常規開放椎間盤切除術(OD)、顯微鏡下開放顯微椎間盤切除術和內窺鏡椎間盤切除術技術(ED),包括經皮內窺鏡腰椎間盤切除術(PELD)、顯微內窺鏡椎間盤切除術(MED)是用于治療椎間盤突出癥的主要外科手術。
傳統的開放式椎間盤切除術是治療腰椎間盤突出癥的有效方法。因為它需要剝離椎旁肌肉、切除椎板和小關節、牽拉硬膜囊和神經根,這導致醫源性不穩定[5,6],以及慢性腰背痛。因此,這種治療的應用受到越來越多的質疑。而小切口開窗髓核摘除術是治療腰椎間盤突出癥經典的手術方式,目前廣泛應用于臨床治療腰椎間盤突出癥[7,8]。
隨著現代脊柱外科技術的快速發展,經皮內窺鏡腰椎間盤切除術被引入并引起了人們的關注[9]。該技術具有創傷小、失血少、并發癥發生率低、恢復快等優點[10]。然而,經皮內窺鏡腰椎間盤切除術仍是一項相對較新的技術,其短期和長期臨床療效仍需進一步研究。
因此,本研究通過回顧性分析本院2017 年01 月24 日至2019 年8 月27 日收治的114 例腰椎間盤突出癥患者作為本次的研究對象,觀察對比椎間孔鏡下腰椎髓核切除術與小切口開窗腰椎髓核摘除術治療腰椎間盤突出癥的治療效果,具體研究如下。
1 資料與方法
1.1 一般資料
選取本院2017 年01 月24 日至2019 年8 月27 日收治的114 例腰椎間盤突出癥患者作為本次的研究對象。納入標準:(1)經CT 或MRI 檢查證實為腰椎間盤突出癥;(2)患者在院內或院外經3 個月以上嚴格保守治療無效;(3)年齡25~70 歲。排除標準:(1)腰椎管狹窄癥患者;(2)腰椎不穩患者;(3)腰椎感染、畸形患者;(4)凝血功能障礙患者;(5)患者合并心、肺、肝、腎等重要器官疾病;(6)伴有急性感染疾病患者;(7)妊娠或哺乳期婦女;(8)精神疾病合并認知障礙患者;(9)依從性較差患者。根據治療方法不同分為觀察組和對照組兩組,將患者分為對照組(54 例)和觀察組(60 例)。對照組男性30 例,女性24 例,年齡25 - 65歲,平均(45.76±10.59)歲。觀察組男性34 例,女性26 例,年齡26-64 歲,平均(44.07±10.14)歲。手術節段:對照組54 例,L3-4 節段7 例,L4-5 節段22 例,L5-S1 節段25 例,觀察組60 例,L3-4 節段8 例,L4-5 節段24 例,L5-S1 節段28 例。兩組患者的性別、腰椎間盤突出節段比較差異無統計學意義(P>0.05)。所有患者均自愿參與本研究并簽署知情同意書,并經醫院倫理委員會同意批準。
1.2 手術方法
1.2.1 觀察組
患者行德國maxmorespine 椎間孔鏡手術治療。患者側臥于手術臺,患側在上,腰部墊枕,C 臂X 線機正側位定位,標記穿刺點,2%鹽酸利多卡因行穿刺點皮膚、皮下、深筋膜局部阻滯麻醉。用穿刺針向下向前穿刺至目標節段間隙的上關節突肩部,插入導絲,拔除穿刺針沿尖刀做一長約7.5mm 切口,擴張器擴張軟組織,在C 臂X 線機透視下將導棒緊貼病變節段上下關節突內側緣,經椎板間隙進入椎管內,正位透視至病變節段椎弓根內側緣。置入7.5 mm 直徑工作套管至病變節段右側椎弓根內側緣,固定工作通道,拔出導棒。經工作通道置入椎間孔鏡,在椎間孔鏡監視下經3.7mm 孔鏡中央工作通道,使用動力磨鉆磨除病變節段右側椎板及上關節突部分骨質或周圍增生骨贅。使用各種型號和角度的髓核鉗和髓核剪切除突出的病變節段椎間盤組織。探查見神經根松弛,患肢直腿抬高試驗陰性,拔除孔鏡及工作通道,術畢。
1.2.2 對照組
患者行小切口開窗髓核摘除術治療。患者全身麻醉,俯臥于脊柱外科架上,C 臂X 線透視,確定手術節段無誤,以手術階段為中心作腰背部后正中縱形切口,長約3~4cm,切開皮膚,皮下筋膜,棘上韌帶,在左右兩側沿棘突和椎板,于骨膜下剝離椎旁肌。放置半椎板拉鉤牽開肌肉,顯示病變腰椎間隙。用椎板咬骨鉗在腰椎間隙咬除少許腰椎板,咬除黃韌帶,進入椎管,用神經剝離子將神經根及硬膜囊撥向內側,保護,顯露病變節段椎間盤纖維環。尖刀切開纖維環,髓核鉗咬除髓核。檢查無活動性出血,放置引流管,縫合筋膜層,、皮下、皮膚,術畢。
1.3 總指標及判定療效標準
本次研究對兩種手術方式做綜合研究評價。具體包括以下方面:①手術指標:手術時間,手術切口長度,出血量,住院天數;②療效指標:應用VAS 評分評估疼痛情況,評估的疼痛為患者全身包括腰痛、下肢痛等疼痛的總體感覺,評分范圍為0~10分,評分越高代表疼痛越明顯,應用ODI 評分評估腰椎Oswestry功能障礙表現指數,評分越高代表腰椎功能障礙越嚴重,采用改良的 MacNab 標準做療效評價[11]; ③手術并發癥情況。
1.4 統計學分析
所有數據均采用SPSS 25.00 統計學軟件對數據進行處理。兩組間性別、手術節段、MacNab 優良率等計數資料采用χ2檢驗;兩組間年齡、住院時間、切口長度、手術時間、術中出血、VAS評分、ODI 指數等計量資料采用兩獨立樣本的t檢驗;手術前后的VAS 評分和ODI 指數采用單因素重復測量方差分析;同一組內不同時間點的VAS 和ODI 指數分析采用配對t檢驗,規定P<0.05 為差異有統計學意義。
2 結果
兩組患者均順利完成手術,無中途轉為其他手術方式者,術后均獲隨訪一年,一年內無腰椎和下肢外傷及其他手術史。
2.1 年齡及手術相關指標比較
兩組患者的年齡無統計學差異(P>0.05);對照組的住院天數、切口長度、出血量顯著大于觀察組,差異有統計學意義(P<0.05);對照組的手術時間小于觀察組,差異有統計學意義(P<0.05)見表1。
2.2 療效指標比較
兩 組 患 者 術 后3 天、2 周、3 月、1 年 的VAS 評 分 和ODI指數均較術前顯著降低,且隨著時間的延長,均呈現下降趨勢(P<0.05);對照組術后3 天的VAS 評分和ODI 指數顯著高于觀察組,差異有統計學意義(P<0.05),其他各組未見明顯組間差異(P>0.05),見表2。
術后1 年隨訪時,對照組和觀察組通過MacNab 療效評價優良率分別為94.4%和93.3%,兩組間差異無統計學意義(P>0.05),見表3。
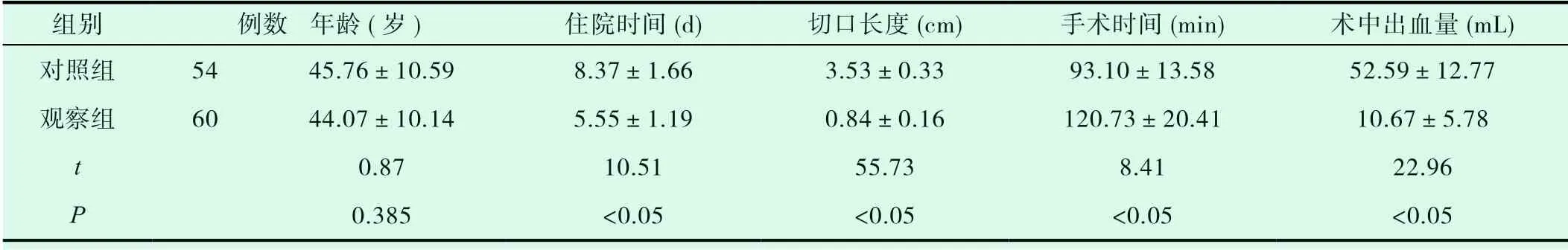
表1 兩組患者的年齡及手術指標比較
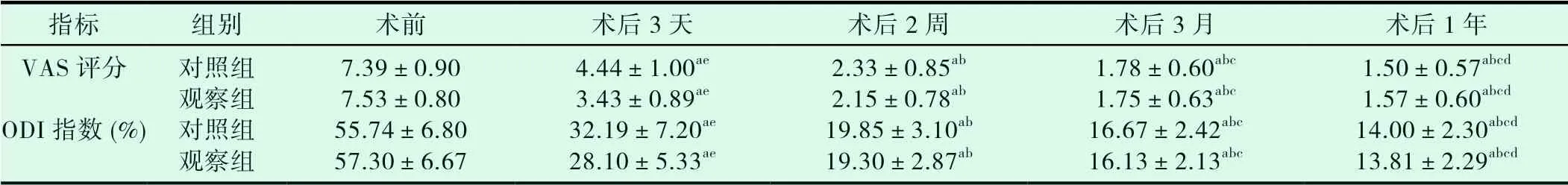
表2 兩組患者的VAS 評分和ODI 指數比較

表3 兩組患者術后1 年的MacNab 療效評價
2.3 手術并發癥
觀察組患者術后2 例出現下肢感覺減退;對照組術后1 例出現患肢感覺異常,1 例淺表組織感染,均經對癥治療后康復出院。術后隨訪期間,觀察組1 例、對照組2 例的腰椎過伸或過屈側位片腰椎矢狀位滑移>3mm,但未引起相關癥狀,術后1 年未進一步加重。兩組術后并發癥比較,差異無統計學意義(P>0.05)。
3 討論
腰椎間盤突出癥是骨科常見疾病。開放椎間盤切除術是腰椎間盤突出癥的主要治療方法,但開放椎間盤切除術的應用受到手術創傷大和術后并發癥(包括神經根粘連和腰椎不穩)發生率的限制[12]。傳統的小切口開窗減壓髓核摘除術采用后正中切口,可在最大程度維護脊柱穩定性,且直視下病變節段顯露充分、減壓徹底,其臨床效果已得到廣大醫師的肯定[13]。現有研究發現,與孔鏡下治療腰椎間盤突出癥相比,小切口開窗髓核摘除術可能在一定程度上損傷椎旁肌肉,導致椎旁肌肉萎縮和術后殘留腰背部疼痛[14]。而且,還可能會增加椎管內神經根黏連的風險和引起腰椎不穩等問題[15]。隨著脊柱外科微創的快速發展,椎間孔鏡治療腰椎間盤突出癥中雖已取得良好的臨床效果,獲得一致好評,但是手術并發癥依然并不少見[16]。
本研究結果顯示,兩組患者的年齡、性別、手術節段及術前VAS 評分、ODI 評分比較,差異均無統計學意義,這說明兩組一般資料均衡可比,具有對比性。觀察組的出血量、切口大小和住院時間均優于對照組。與術前水平相比,兩組的ODI 指數和VAS 評分均明顯下降。表明經皮內鏡腰椎間盤切除術治療腰椎間盤突出癥可以避免較大的手術創傷,減少失血,促進術后恢復,縮短住院時間,減輕患者家屬的經濟負擔。可能的解釋是,經皮內窺鏡腰椎間盤切除術中的工作通道可以直接進入突出的椎間盤,去除髓核,從而直接切除突出部分。而且切口更小,靶向更準確,所以神經根會直接減壓[17,18]。經皮內窺鏡腰椎間盤切除術采用局部麻醉,避免了全身麻醉的風險,降低了神經根損傷的概率。同時,腰椎小關節突未被切斷,從而避免了鄰近椎旁韌帶和肌肉的損傷。對椎管和神經結構影響不大,椎管內不會形成瘢痕組織[19,20]。手術切口小,給患者帶來的痛苦小,恢復更快。
在本研究中對照組在手術時間上明顯短于觀察組,差異有統計學意義(P<0.05)。可能的原因為,小切口開窗減壓髓核摘除術作為一種經典的手術方式,學習曲線較短,易于掌握且由于多年的錘煉,手術醫生的熟練度較高,手術時間相應縮短。而經皮內窺鏡腰椎間盤切除術的學習上手就顯得比較困難和緩慢,原因如下:(1) 孔鏡下的解剖圖像與傳統解剖經驗關聯度不大,以往的手術經驗幫助也不大,術者如欲熟練掌握還需重新學習;(2) 孔鏡手術的穿刺路徑、椎間孔成形等操作,均與傳統手術迥異,如操作不熟練容易導致穿刺失敗;(3) 為了手術安全性起見,多數經皮內窺鏡腰椎間盤切除術在局部麻醉下開展,局麻效果和患者的疼痛耐受性均可影響其術中配合度,術中可能根據患者的疼痛情況不斷調整局麻藥物用量,甚至有少數患者會因難以忍受疼痛而被迫中途改變手術,這對手術醫生的醫患溝通和應急處理來說均是一項巨大考驗。
在本研究中發現對照組患者術后3 天的VAS 評分、ODI 指數顯著高于觀察組,差異有統計學意義(P<0.05),而2 周以后兩組的VAS 評分、ODI 指數又趨于一致(P>0.05)。而且術后1 年通過Mac Nab 療效評價兩種術式的總體療效趨于一致的。我們分析對照組手術在術后早期(3 天)腰痛VAS 評分和ODI 指數較高的原因,可能與其切口相對較長(3.5 cm vs 0.8 cm) 、對椎旁軟組織和肌群產生了剝離損傷和術中對神經根牽拉有關,導致術后早期存在一定程度的疼痛;但隨著手術創傷的修復,兩組在后期疼痛程度的差異逐漸減小,最終療效趨于一致。
在本研究中觀察組1 例、對照組2 例的腰椎過伸或過屈側位片腰椎矢狀位滑移>3mm,但并沒用引起相關癥狀,且術后1年隨訪也沒有加重,由此警示我們:雖然兩種手術方式均較微創,但術后仍有出現腰椎不穩的風險,但由于研究樣本數較少和隨訪時間不長,本文在手術并發癥上不能得出很好的結論,后期急需大樣本、長隨訪的研究來進一步驗證。
4 結論
綜上所述,孔鏡下腰椎間盤切除術與小切口開窗腰椎髓核摘除術在治療腰椎間盤突出癥上均具有顯著的療效,可以明顯緩解患者疼痛,改善患者腰椎活動;孔鏡手術相較于小切口開窗手術具有創傷更小,手術出血量少,住院時間短,術后康復快等優勢,符合現代人對微創的需求。但小切口開窗腰椎髓核摘除術有手術方式簡單易學且手術時間短等優勢,適合于身體條件不好,對手術時間耐受較差的患者,所以兩種手術方式各有優劣,臨床應根據病人的身體情況以及主刀醫生對兩種手術的熟練度酌情選擇合適的手術方式。

