兩種入路髂筋膜院前區域阻滯對老年髖部骨折患者疼痛控制及快速康復的影響*
劉信全,唐連強,艾華東,顧治芬,熊 偉,王付建,唐光明,屈新民
1.資陽市人民醫院 麻醉科(資陽 641300);2.資陽市人民醫院 急診科(資陽 641300);3.資陽市人民醫院 骨科(資陽 641300);4.安岳縣中醫醫院 麻醉科(安岳 642350)
髖部骨折后患者常伴隨全身性劇烈疼痛,特別是老年髖部骨折患者,由于生理功能及器官退化,身體代償功能出現不同程度下降[1]。骨折后的疼痛更易導致相關生理功能紊亂,如循環系統、呼吸系統等,因此,在術前給予患者良好的鎮痛干預,對患者的康復具有十分重要的意義[2-3]。但由于臨床中大部分髖部骨折患者是老年患者,不僅合并較多的基礎性疾病,且體質較差,因此在麻醉鎮痛方面的要求十分嚴格。伴隨著臨床中不斷廣泛應用快速康復理念,神經阻滯鎮痛成為多模式鎮痛中的一種主要應用方式,其特點為操作簡便、效果理想、不良反應少。既往有院前應用超聲引導腹股溝韌帶下傳統平行入路髂筋膜阻滯對老年髖部骨折患者疼痛控制及其全身情況影響的前瞻性研究[4],也有超聲引導腹股溝韌帶髂筋膜阻滯平行和垂直穿刺兩種入路置管連續鎮痛對全髖關節置換術后鎮痛效果的比較研究[5]。既往的研究[4-5]表明,院前行髂筋膜阻滯可明顯改善骨折的疼痛程度,腹股溝韌帶上入路操作行髂筋膜阻滯置管術后鎮痛效果較好。本研究通過觀察髖部骨折老年患者院前使用兩種入路方式進行髂筋膜阻滯的術前鎮痛效果及阻滯效果,探索更好的操作入路方式,現報道如下。
1 資料與方法
1.1 臨床資料
選取2018年7月至2019年11月在資陽市人民醫院收治的髖部骨折老年患者56例,隨機分為對照組和試驗組,每組28例。納入標準:1)符合髖部骨折(股骨頸骨折、股骨粗隆間骨折、轉子間骨折)的診斷標準;2)年齡65~85歲;3)在48 h內擬行手術治療者; 4)患者知情研究內容,且簽署同意書;5)ASA分級Ⅱ~Ⅲ級者。排除標準:1)不愿配合研究者;2)對研究中的任一藥物存在過敏史者;3)入院前自行服用相關鎮痛類藥物者;4)合并阿片類藥物使用禁忌證者;5)合并精神異常者。本研究通過資陽市人民醫院倫理委員會審核并批準。
1.2 方法
開放患者上肢靜脈通路,使用邁瑞T5監護儀監測患者的無創血壓、心電圖、脈搏血氧飽和度。所有神經阻滯操作在急診科或骨科治療室由同一名麻醉醫師完成。
1.2.1 對照組 應用傳統的超聲引導平行腹股溝韌帶平面內入路進針。患者取仰臥位,穿刺目標點位于髂前上棘和恥骨結節連線中外1/3交界點向尾側2 cm處,將超聲高頻線陣探頭于穿刺目標點沿腹股溝皺褶放置,確定闊筋膜、髂筋膜、髂腰肌,并移動探頭確認股神經、閉孔神經、股外側皮神經。穿刺針由外向內采用平面內技術進針,針尖到達髂筋膜間隙位置,回抽無氣無血后,注入4 mL生理鹽水觀察擴散情況,通過“水分離”技術擴大髂筋膜周圍腔隙,確認擴散良好后注入麻醉藥物:0.3%鹽酸羅哌卡因和右美托咪定(1 μg/kg)混合液40 mL。完成阻滯后患者留觀30 min,為患者辦理手續住院,繼續完善術前檢查和準備工作。
1.2.2 試驗組 腹股溝韌帶上“領結征”入路方式。平臥并外展,將患者的縫匠肌置于超聲屏幕的中心位置,往患者的頭側位置進行追蹤。超聲探頭移至髂前上棘位置時,縫匠肌在髂前上棘起始。探頭垂直放在髂前上棘位置,順時針旋轉探頭約20°,并緩慢將探頭移動到髂前上棘與恥骨聯合的中、外1/3 處,調整探頭確定“領結征”結構(腹內斜肌和縫匠肌),于探頭下方平面內進針,當針尖穿至髂筋膜下方回抽無血后,確認針尖在髂筋膜下方,在其中注入4 mL生理鹽水,確認正確的位置后注入麻醉藥物:0.3%鹽酸羅哌卡因和右美托咪定(1 μg/kg)混合液40 mL。完成阻滯后患者留觀30 min,為患者辦理手續住院,繼續完善術前檢查和準備工作。
1.2.3 病房內的鎮痛干預方法 將患者送回至病房后,依據常規流程實施階梯化疼痛管理及干預,靜息狀態下疼痛模擬評分(visual analogue scale, VAS)≥ 4分時,給予患者服用艾瑞昔布10 mg,1 h后如無明顯鎮痛效果,給予患者鹽酸曲馬多注射液75 mg肌注,必要時可重復注射,劑量<400 mg/d。
1.3 觀察指標
1.3.1 阻滯后不同時間點的阻滯成功率 阻滯效果評估方法:使用22 G鈍頭針分別對患者的股外側皮神經區域及股神經區域位置的皮膚、對側皮膚實施針刺痛覺測試。測試標準:感覺無變化,2分;痛覺減退,1分;痛覺消失,0分。阻滯成功的評估標準:評分≤1分。評估時間點:阻滯后的3、6、12、24 h。
1.3.2 不同時間點的VAS評分區別 評估時間點:阻滯前、阻滯后30 min,入院后第1天。
1.3.3 手術前的全身相關情況 包括睡眠情況及并發癥情況。睡眠情況及質量的評估方法:對兩組的睡眠質量及節律進行量化評分,如患者可正常維持夜間睡眠、且在白天正常覺醒,提示睡眠節律正常,反之提示睡眠節律紊亂;同時對患者睡眠質量進行量化評分,范圍為0~10分,0分提示睡眠質量最好,10分提示睡眠質量最差。
1.4 統計學方法
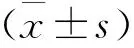
2 結果
2.1 兩組患者一般資料比較
對照組28例,其中男13例、女15例,年齡(74.6±2.2)歲,身高(163.2±4.2) cm,體重(61.1±8.5) kg,ASA分級Ⅱ級19例、Ⅲ級9例;試驗組28例,其中男14例,女14例,年齡(75.3±2.1)歲,身高(164.1±3.5)cm,體重(62.0±7.4) kg,ASA分級Ⅱ級18例、Ⅲ級10例。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
2.2 兩組患者阻滯后不同時間點阻滯成功率比較
試驗組阻滯后不同時間點的阻滯成功率均高于對照組,差異有統計學意義(P<0.05)(表1)。

表1 兩組患者阻滯后不同時間點阻滯成功率比較[n(%),n=28]
2.3 兩組不同時間點VAS評分比較
組內比較,兩組阻滯后30 min、1 d的VAS評分呈下降趨勢,差異有統計學意義(P<0.05);組間比較,試驗組阻滯后30 min、1 d的VAS評分下降的幅度大于對照組,差異有統計學意義(P<0.05)(表2)。

表2 兩組不同時間點平臥VAS評分比較(分,
2.4 兩組患者手術前全身相關情況比較
試驗組睡眠節律正常率、睡眠質量量化評分高于對照組,試驗組譫妄發生率低于對照組,差異均有統計學意義(P<0.05)(表3)。

表3 兩組患者手術前全身相關情況比較
3 討論
髖關節骨折后的疼痛主要為急性傷害性所導致的疼痛。右美托咪定屬激動α2受體,具有可選擇性,右美托咪定具有鎮痛及鎮靜效果,其選擇α2受體的親和力比可樂定更高[2, 6-8]。右美托咪定的鎮痛及鎮靜作用可顯著降低因為髖關節骨折而導致的疼痛不適感,其同時也是臨床中廣泛應用的一種鎮靜藥物[2]。此外,右美托咪定還可明顯緩解因為疼痛而導致患者出現的焦慮情緒,從而降低患者使用鎮痛藥物的劑量[9]。相關動物研究[10]指出,在羅哌卡因注射液中添加右美托咪定阻滯大鼠坐骨神經,可顯著增加大鼠坐骨神經的阻滯持續時間。還有研究[8]證實,在臂叢區域麻醉中使用羅哌卡因復合右美托咪定,能夠縮短起效時間、延長阻滯時間、提高鎮痛質量。因此本研究選擇使用羅哌卡因復合右美托咪定來實施神經阻滯鎮痛。
臨床中傳統的硬膜外阻滯及靜脈鎮痛容易導致患者發生不良反應,如呼吸抑制、尿潴留等。隨著研究的深入,在20世紀80年代,國外學者深入研究髂筋膜的腔隙解剖結構,并提出髂筋膜阻滯技術[11]。通過超聲引導,不僅能夠更準確直觀地觀察穿刺過程,充分避免損傷組織;同時還能夠清晰地觀察藥物在患者體內的擴散情況,使髂筋膜阻滯的臨床應用比率大大提高。但是髂筋膜腔隙的范圍較廣,選擇穿刺點對阻滯效果及范圍等都會產生較大的影響。前期研究[12]提示,臨床傳統使用的腹股溝韌帶下入路方式,距離阻滯的目標神經較遠;而腹股溝韌帶上的髂筋膜阻滯成功率可能更高、效果更好。
髂筋膜間隙系一個潛在的腔隙,在腔隙的后方為髂腰肌,前方為髂筋膜。 閉孔神經、股外側皮神經及股神經等的起始位置均順髂筋膜后方走行。髂筋膜阻滯是指將藥物在底層髂肌及髂筋膜間注射,傳統的腹股溝韌帶下入路方式成功率不理想,導致部分患者需使用常規的階梯鎮痛方式來實施補充鎮痛才能夠獲得較好的鎮痛效果[13]。
本研究結果提示,試驗組阻滯后不同時間點的阻滯成功率均高于對照組(P<0.05);試驗組阻滯后不同時間點的平臥VAS評分水平低于對照組(P<0.05)。因此,腹股溝韌帶上垂直穿刺“領結征”入路的鎮痛效果更佳、阻滯成功率更高。腹股溝韌帶上垂直穿刺“領結征”入路在腹股溝韌帶的上方實施髂筋膜阻滯,鎮痛藥物經過患者機體的髂腰肌表面往頭端增加擴散,同時距離注射點股外側皮神經的距離較近,針對部分患者股外側皮神經分支較早分出,在分支發出之前就可進行充分地阻滯,從而使鎮痛效果顯著增強,阻滯成功率提高[14-16]。
本研究結果提示,試驗組睡眠節律正常比率和睡眠質量量化評分高于對照組(P<0.05),試驗組譫妄發生率低于對照組(P<0.05)。該結果表明,腹股溝韌帶上入路阻滯的良好鎮痛作用能夠使患者的睡眠質量及睡眠節律顯著改善;同時疼痛的良好控制、低氧耗及睡眠質量的改善能夠降低患者發生譫妄的風險[4]。因為本研究對患者采用標準常規的管理流程及評估方式,從而最大程度降低患者發生其他并發癥,如血栓等。但本研究樣本量較小,后期需進一步加大樣本量對該研究結果進行證實。
綜上所述,給予髖部骨折老年患者實施院前腹股溝韌帶上“領結征”入路方式的髂筋膜阻滯,可明顯提高阻滯成功率,減輕患者的術前疼痛,改善患者在治療過程中的全身狀況。

