認知行為治療對圍產期失眠療效的隨機對照研究
蔣敏慧,汪代玲,顧燕芳,趙一芳,吳貞紅,馮亞玲
(南京醫科大學附屬無錫婦幼保健院心理科,江蘇 無錫 214000)
失眠癥是一種常見的睡眠障礙,通常以入睡困難、睡眠維持困難、睡中驚醒、早醒等失眠癥狀為主要表現。妊娠期失眠較為常見[1],孕早期失眠發生率約為34%,孕中晚期則高達68%~80%[2]。妊娠期失眠不僅與子癇前期、早產、剖宮產風險增加和妊娠期糖尿病相關[3-4],還會增加產后睡眠不佳和產后抑郁的風險[5]。
失眠癥的認知行為療法(cognitive behavioral therapy for insomnia,CBT-I)是一種結合了認知(挑戰有關睡眠的適應不良信念)和行為(睡眠限制)原則治療失眠的療法。美國睡眠醫學會指出CBT-I治療效果與鎮靜催眠藥物相比雖起效緩慢,但療效持久,治療后病情復發少,不具有任何侵入性副作用[6]。與藥物治療相比,CBT-I被優先選擇治療妊娠期失眠癥[7]。但是,CBT-I作為圍產期失眠的一線治療方法仍需要大量的有效試驗。本文研究了CBT-I對圍產期失眠及其對主客觀睡眠質量和數量的改善情況;還研究了CBT-I對減少抑郁、焦慮和疲勞癥狀的影響,探討CBT-I用于妊娠期失眠的療效。
1研究對象與方法
1.1研究對象
收集2019年6月至12月在無錫市婦幼保健院門診就診且伴有焦慮抑郁癥狀的妊娠期失眠患者68例。納入標準:①年齡為18~65歲;②符合失眠癥的診斷標準[8],即存在失眠主訴及白天功能損害,且失眠嚴重程度指數(insomnia severity index,ISI)得分>7分;③能夠理解和完成治療的各項內容,無語言交流障礙。排除標準:①合并心力衰竭、腫瘤等嚴重軀體疾病;②合并阻塞性睡眠呼吸暫停低通氣綜合征者;③孕期存在酒精、香煙或藥物依賴等;④合并雙相情感障礙者,或其他具有精神病、解離、幻覺或妄想成分的精神疾病患者;⑤使用抗抑郁藥或催眠藥的患者。本研究經無錫市婦幼保健院醫學倫理委員會審核批準,研究對象均知情同意。
1.2方法
該研究使用隨機數字表法將68名失眠患者隨機分為CBT-I組(34例)和控制組(34例),共治療8周。對所有患者分別在治療前、治療后及12周隨訪時記錄睡眠日記,包括入睡潛伏期(sleep onset latency,SOL)、覺醒時間(wake after sleep onset,WASO)、入睡后總覺醒次數(number of awakenings,NOA)、總睡眠時間(total sleep time,TST)、總臥床時間(time in bed,TIB)等條目,并進行匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)、ISI、愛丁堡產后抑郁量表(Edinburgh postnatal depression scale,EPDS)、狀態-特質焦慮量表(state-trait anxiety inventory,STAI)、多維疲勞量表(multidimensional fatigue inventory-20,MFI-20)評估。
對于控制組,向患者提供了治療失眠的宣傳手冊,指導其閱讀并遵循CBT-I小冊子中的建議,以便其以非指導性的方式學習積極睡眠的方法。收集患者的睡眠日記和活動監測記錄,并完成相應的評估問卷。對于CBT-I組接受5個治療模塊,由經驗豐富的治療師進行干預,每周進行4~6次,每次15~60min,具體治療次數和治療時間視治療效果而定。5個治療模塊的具體操作見表1。

表1 圍產期失眠患者CBT-I的5個治療模塊
1.3調查工具
1.3.1自編一般情況調查表
調查表包括年齡、受教育程度、孕周、病程、已有子女數、工作狀態。
1.3.2失眠嚴重程度指數
ISI共7個條目,按5分制評分,總分范圍為0~28分,0~7分表示沒有失眠,8~14分表示沒有臨床意義失眠,15~21分表示中度失眠,22~28分表示嚴重失眠。其用于評估睡眠發作、睡眠維持和早期覺醒相關問題的嚴重性,以及對睡眠的不滿和困擾。其具有良好的內部一致性[9]。
1.3.3匹茲堡睡眠質量指數
PSQI共19個條目,包括主觀睡眠質量、睡眠潛伏期、睡眠持續時間、習慣性睡眠效率、睡眠障礙、睡眠藥物的使用和白天功能障礙7個因子。總分范圍為0~21分,分數越高表明睡眠質量越差,總分>7分表明主觀睡眠質量差。其在孕婦人群中具有良好的心理測量特性[10]。
1.3.4愛丁堡產后抑郁量表
EPDS共10個條目,按4分制評分,總分范圍為0~30分,分數越高表示抑郁癥狀越多。總分>9分表示可能存在圍產期抑郁癥狀。該量表在產前和產后階段都具有良好的心理測量特性[11]。
1.3.5狀態-特質焦慮量表
STAI是由Spielberger等[12]編制,共40項,采用1~4分制評分,第1~20項為狀態焦慮量表(S-AI),用于評定應激情況下的焦慮情緒;第21~40項為特質焦慮量表(T-AI),用于評定經常性的情緒體驗。得分越高,表示孕婦焦慮越嚴重。
1.3.6多維疲勞量表
MFI-20由荷蘭阿姆斯特丹大學醫學院在1995年研發,包含20個條目,分為總體疲勞、軀體疲勞、心理疲勞、活動減少、能力減退5個維度,按1~5的5級評分,該量表可用于測量受試者近2周內的疲勞狀況,分數越高,表示疲勞程度越高[13]。
1.4統計學方法

2 結果
2.1兩組的一般情況
兩組的年齡、受教育年限、孕周、已有子女數和就業狀況比較差異均無統計學意義(均P>0.05),見表2。
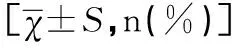
表2 兩組人口學資料比較結果
2.2兩組各治療時間點的睡眠日記參數及各指數和量表評估結果的比較
兩因素交互作用結果顯示:SOL、WASO、NOA、TST、TIB、ISI、PSQI、EPDS、STAI和MFI-20測量時點與分組交互作用顯著(F值分別為8.77、17.56、4.56、19.77、32.62、186.67、8.88、88.8、191.22、170.51,均P<0.05)。單獨效應分析顯示:兩組治療前的SOL、WASO、NOA、TST、TIB、ISI、PSQI、EPDS、STAI和MFI-20得分比較差異均無統計學意義(均P>0.05),兩組治療后和治療后12周隨訪時的SOL、WASO、NOA、TST、TIB、ISI、PSQI、EPDS、STAI和MFI-20得分比較差異均有統計學意義(均P<0.05);兩組SOL、WASO、NOA、TST、TIB、ISI、PSQI、EPDS、STAI和MFI-20得分在治療前與治療后、治療前與治療后12周隨訪比較差異均有統計學意義(均P<0.05),見表3。

表3 兩組各治療時間點的睡眠日記參數及各指數和量表評估數據比較結果
3討論
3.1 CBT-I對圍產期失眠的治療價值
CBT-I是根據失眠癥患者不恰當的認知行為特點而制定的綜合治療方案,包括睡眠限制(減少臥床時間,使TIB接近于平均睡眠時間,但需TIB≥5h)、刺激控制(在床、臥室及睡眠之間建立良性條件反射)、認知重組(對患者睡眠相關的錯誤認知進行認知重建)、放松訓練(包括腹式呼吸、肌肉放松訓練等)、睡眠健康教育(包括限制咖啡、濃茶和酒精等攝入,適度運動、規律飲食、睡眠環境安靜舒適、光線溫度適宜、限制或避免日間小睡)等,可通過減少睡眠潛伏期、減少覺醒次數、提高睡眠質量和睡眠效率來改善患者失眠癥狀。此外,從改善患者睡眠質量、情緒狀態、疲勞程度及社會功能的角度顯示,CBT-I具有更高的治療價值。英國《精神藥理學會失眠、異態睡眠、晝夜節律紊亂循證治療共識》[14]和《中國成人失眠診斷與治療指南》[8]都推薦CBT-I為該類患者的一線治療方法。Sedov等[7]也提出臨床上應推薦CBT-I用于治療孕期失眠。
3.2 CBT-I治療周期的選擇及效果
本研究顯示,失眠患者經過8周的CBT-I治療及治療后隨訪12周時,無論是CBT-I治療還是以非指導性的方式學習積極睡眠方法的患者,其睡眠日記各參數得分(除TST)、ISI、PSQI、EPDS、STAI和MFI-20得分均呈下降趨勢。可見,隨著治療時間和妊娠孕周的變化,圍產期孕婦這一群體的失眠狀況會得到明顯改善,特別是在縮短入睡潛伏期、減少覺醒時間、降低覺醒次數和提高睡眠效率上,兩種治療方案均有顯著療效;在改善患者孕期焦慮抑郁情緒和疲勞狀況方面,也都體現出這兩種方案的顯著效果。這也說明了8周的認知行為治療周期對于失眠和情緒癥狀的改善是合理且有意義的。雖然治療后12周隨訪時各睡眠監測指標及情緒狀況較治療后相比均有輕微的反彈,但仍保持了兩種治療方案的治療效果。這與國內外的其他研究[15-16]結果基本一致。
3.3 CBT-I治療圍產期失眠及改善焦慮與抑郁癥狀和疲勞程度的優越性
本研究顯示,CBT-I組與控制組相比,在治療8周后和治療后12周隨訪時都更能改善孕婦的客觀睡眠指標,CBT-I更能夠縮短入睡潛伏期和覺醒時間,減少入睡后總覺醒次數,增加總睡眠時間,提高睡眠效率,對于焦慮抑郁情緒及疲勞程度的治療效果也更佳;同時可見,CBT-I對于改善孕期失眠和焦慮抑郁情緒及疲勞狀況的療效可以保持到治療后12周甚至更久,這也證明了CBT-I作為一線的治療失眠手段,相比于其他治療方法更具遠期效果和持久性價值。此前有研究也發現,CBT-I治療對改善焦慮抑郁癥狀和疲勞程度有著積極的影響[17-18]。這可能是因為CBT-I的治療內容包括認知重組、解決問題等,其對健康的行為具有廣泛的積極影響,認知重建技巧雖主要集中在減少與睡眠相關的憂慮,但這一技能也適用于解決對胎兒健康、分娩方式及生活壓力方面的擔憂問題。
CBT-I通過行為控制和認知重建能夠有效地改善睡眠紊亂,但對于失眠、焦慮抑郁情緒及疲勞等不適的遠期療效難以保證,提示CBT-I應對圍產期孕婦進行個性優化治療。例如,對于圍產期孕婦群體,通常建議睡眠時間每晚應不少于5h,因為睡眠時間的多少與負性的妊娠結局有關[3-4]。對于產后群體失眠的預防,應鼓勵患者產后繼續使用行為控制和認知重建技能。由于產后嬰兒夜間會多次醒來需要哺乳,產婦應適當午休,午睡最好在上午或下午早些時候[19]。同時建議培養嬰兒夜間睡眠習慣,創造優質的睡眠環境。
綜上所述,圍產期失眠是引起孕期情緒波動和妊娠不良結局的風險因素,CBT-I能夠有效地改善孕婦睡眠質量、失眠嚴重程度、焦慮抑郁情緒及疲勞感受,CBT-I可作為目前治療圍產期失眠的首選方法。對于伴焦慮抑郁情緒的失眠孕婦,應加強其對孕期生理知識及心理變化的認知,通過放松訓練及認知重建技術更好地緩解因情緒不穩定引起的睡眠紊亂癥狀,引導孕婦建立良好的睡眠認知和行為習慣,樹立正確的睡眠信念,降低對失眠的恐懼,形成健康的心理狀態。

