針對結腸鏡高頻電凝電切術在結腸息肉治療中的應用價值研究
茹曉翠
(白銀市第二人民醫院消化科,甘肅 白銀 730900)
黏膜表面存在突出贅生物稱為息肉,息肉主要在小腸、胃部、大腸、食管等部位出現。結腸息肉主要包含增生性、炎癥性、錯構瘤、腺瘤、其他腫瘤等[1]。現今腸鏡技術逐漸成熟,一般使用高頻電圈套法治療,現采取腸鏡下高頻電凝電切術治療。臨床上腸鏡下高頻電凝電切術具有多種優點,也具有一定的缺陷性,如術后出現息肉復發、出血情況[2]。術后延續性護理屬于有效的護理干預,經護理服務將腸鏡下高頻電凝點切除的不良反應予以減少。現對結腸息肉患者實施結腸鏡高頻電凝電切術治療效果作分析。
1 一般資料與方法
1.1 一般資料
2016 年1 月至2019 年12 月為納入時間,選取來白銀市第二人民醫院就診的結腸息肉患者70例,依照隨機數字表法分組,各35 例。實驗組:男性患者18 例,女性患者17 例,年齡最低為18 歲,年齡最高為75 歲,中位年齡為(50.32±2.17)歲;參照組:男性患者20 例,女性患者15 例,年齡最低為17歲,年齡最高為76 歲,中位年齡為(50.26±2.23)歲;將以上數據錄入到統計學軟件中,經相關軟件檢驗結果不具有統計學意義(P>0.05)。以上研究均上報給我院倫理委員會,得到批準認可,并自愿簽署同意書。
1.2 方法
對參照組采取高頻電圈套法治療,在患者清醒狀態下進鏡,由患者最遠端息肉退鏡,對患者的息肉大小、部位、周圍組織等進行詳細觀察和記錄,根據患者的實際情況明確手術相關步驟。需嚴格遵循從高位至低位的原則進行切除。對實驗組采取結腸鏡高頻電凝電切術治療,在術前對患者實施常規診斷,并獲得患者和家屬的同意。在患者清醒狀態下進鏡,在患者最遠端息肉退鏡,對患者的息肉大小、部位、周圍組織等進行詳細觀察和記錄,根據患者的實際情況明確手術相關步驟。需嚴格遵循從高位至低位的原則進行切除,需使用活檢鉗對光滑小息肉進行夾除,帶蒂小息肉需使用高頻電圈套法治療,無蒂和廣基息肉,于基底部注射腎上腺素鹽水,將息肉托起,圈套器套扎,高頻電凝電切除術治療。切除息肉后,對其是否發生滲血情況進行詳細觀察,如需要可熱活檢鉗電凝止血,如患者息肉直徑較大,需進行EPMR 或ESD 治療,術后對患者進行3~5 天抗菌藥物治療。
1.3 判定指標
計算2 組結腸息肉患者的平均出血量、不良反應情況。
1.4 統計學分析
以上數據使用SPSS20.0 統計學軟件分析,使用卡方和t 檢驗兩組計數資料和計量資料,且分別使用(%)率和均數表示,并對以上涉及的相關資料進行檢驗,組間數據結果顯示為P<0.05,證實統計學意義存在。
2 結果
2.1 計算2 組結腸息肉患者的平均出血量
實驗組結腸息肉患者的平均出血量相比于參照組較少,組間差異性顯著(P<0.05),見表1。

表1 計算2 組結腸息肉患者的平均出血量(mL)
2.2 計算2 組結腸息肉患者的一次性清除率、不良反應情況
實驗組結腸息肉患者的不良反應情況為8.57%(3/35)相比于參照組結腸息肉患者的不良反應情況為34.29%(12/35)較優,2 組數據對比差異明顯(P<0.05)。見表2。
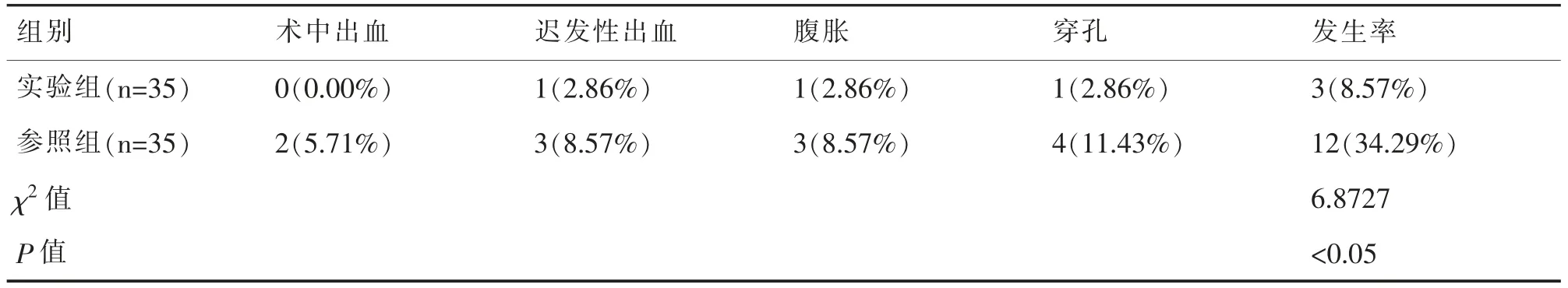
表2 計算2 組結腸息肉患者的一次性清除率、不良反應情況[例(%)]
3 討論
結腸息肉十分常見,臨床癥狀不統一,其嚴重程度存在一定差異性。針對病情較輕的患者其臨床癥狀不明顯,病情嚴重會使患者出現便血、腹瀉、腹痛癥狀[3]。息肉大小不均勻,臨床上息肉一般在30mm之內,其表現為單發或者多發,嚴重可出現惡變風險。腺型息肉的惡變幾率相比于增生型息肉較高,其與直徑大小存在一定關系[4-5]。有關研究證實,結腸直腸癌疾病中,有85%左右患者因結腸腺型息肉轉變,直徑在10mm 之內的惡變幾率在1%~3%左右。直徑在10~20mm 之內惡變幾率在10%左右。其腺型息肉在20mm 之上,其惡變幾率在40%之上[6]。腺型息肉在延邊中大部分為正常腸道上皮損傷,長時間受刺激影響,使組織增生加重,進而轉變為腺癌,使患者病情發生惡變,其演變時間在10 年左右。經證實得出,對其進行早期診斷和治療,可有效的預防結腸直腸癌發生[7]。
現今結腸鏡高頻電凝電切治療結腸息肉具有較高的應用價值。主要對高頻電極、放點、組織間隙活化具有較高的利用價值,使病變組織發生凝固,效果明顯[8]。對患者均具有較小的創傷性,不存在疼痛感。在治療中需重視結腸鏡高頻電凝電切治療并發癥的發生,如出血情況與電凝不足存在直接關系[9];過度電凝會損傷患者的相關組織,進而因潰瘍發生遲發性出血、穿孔情況。使用結腸鏡高頻電凝電切治療,需重視電凝深度。針對出現滲血的患者,需實施相應的措施實施止血。為防止穿孔情況發生,實施電切治療,需將息肉基底部予以遠離[10]。
以上數據對比得出,實驗組結腸息肉患者的平均出血量相比于參照組較少,組間差異性顯著(P<0.05),實驗組結腸息肉患者的不良反應情況為8.57%(3/35)相比于參照組結腸息肉患者的不良反應情況為34.29%(12/35)較優,2 組數據對比差異明顯(P<0.05)。
綜上所述,對結腸息肉患者實施結腸鏡高頻電凝電切術治療,可使結腸息肉予以徹底清除,臨床上具有較高的應用價值。

