一日病房管理在妊娠期糖尿病患者中的應用效果
彭 潔 柳 潔
大連市婦幼保健院孕產中心群體保健科,遼寧大連 116000
妊娠期糖尿病(GDM)是妊娠期婦女常見并發癥,可造成其多食、多飲、多尿,若不及時治療,易導致血糖控制不良,使病情持續進展,而增加母嬰近期并發癥及遠期不良妊娠結局發生風險,損害母嬰健康甚至威脅其生命安全[1]。傳統干預方法是由醫生在產檢時進行健康宣教,缺乏條理性及系統性,患者短時間內無法理解宣教內容,干預效果欠佳[2]。及時采取更有效干預措施尤為重要。一日病房管理是通過運用系統、全面的護理方法,規范護理行為,加強患者對相關疾病知識、護理要點的理解及掌握程度,而減少醫療意外的發生。本研究分析一日病房管理在GDM患者中的應用效果,明確一日病房管理的應用價值,為臨床干預模式選擇提供參考,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2017年6月~2019年12月大連市婦幼保健院治療的86例GDM患者的臨床資料,根據護理方法的不同分為兩組。對照組(42例)中,年齡22~41歲,平均(31.62±6.55)歲;體重51~73 kg,平均(62.13±6.46)kg;其中初產婦33例,經產婦9例。觀察組(44例)中,年齡20~42歲,平均(31.39±6.46)歲;體重50~74 kg,平均(62.25±6.43)kg;其中初產婦32例,經產婦12例。兩組的一般資料比較,差異無統計學意義(P>0.05),具有可對比性。本研究經醫院醫學倫理委員會批準。
1.2 納入及排除標準
納入標準:①符合GDM 相關診斷標準[3];②均為單胎妊娠;③患者臨床資料完善。排除標準:①嚴重精神障礙患者;②心、肝、腎功能障礙患者;③免疫系統疾病患者;④妊娠并發前置胎盤、胎盤早剝患者;⑤原發性糖尿病患者。
1.3 方法
1.3.1 對照組 進行常規護理干預,對患者健康教育,囑咐患者控制飲食,適當運動,自我監測血糖,定期檢查。
1.3.2 觀察組 行一日病房管理干預,具體措施如下。①成立護理小組:由1名產科護士、1名營養師及1名糖尿病專科護士組成護理小組,小組成員通知患者參加一日病房。②患者由護理小組成員全程陪同,早上7 點入院簽到,7∶00~7∶30 監測空腹血糖;7∶35 由營養師根據患者體重、飲食情況為其制定個性化早餐;8∶30進餐完畢后進行餐后運動,指導患者進行上肢屈曲、下肢抗阻力運動,有條件者可進行瑜伽訓練,運動時間及強度以患者耐受為宜;9∶00 由糖尿病專科護士通過視頻及圖片形式向患者講解糖尿病的相關知識,指導患者監測血糖方法;9∶35 監測患者餐后2 h 血糖;9∶50 加餐;10∶10 由營養師向患者介紹GDM 飲食相關注意事項,包括飲食種類、營養攝入比例,并強調合理飲食重要性;11∶10 監測患者午餐前血糖;11∶20 午餐;12∶20 進行餐后運動;13∶20 監測餐后2 h 血糖;13∶30午休;14∶30 指導患者適當運動;15∶00 加餐;15∶30 由營養師對當日飲食分析討論;16∶00 監測晚餐前血糖;16∶30 晚餐;17∶00 進行餐后運動;17∶30 由產科護士向患者介紹GDM 相關知識,體重增長過快可能對母嬰健康造成危害;18∶30 監測餐后2 h 血糖;18∶40 由營養師及專科護士再次向患者強調一日學習重點,并指導患者一日5次監測血糖,即空腹血糖,早、中、晚餐后2 h 血糖,并于晚上22∶00 測量1次,做好記錄,1周后到醫院復查。19∶30 結束一日病房管理干預。兩組隨訪時間1個月。
1.4 觀察指標及評價標準
比較兩組入院時、產后1個月的空腹血糖、餐后2 h 血糖水平、自我效能及不良妊娠結局。①采用血糖測試儀(天津九安醫療電子股份有限公司,型號:AG-605)測量患者空腹血糖及餐后2 h 血糖水平。②采用一般自我效能感量表(GSES)評估患者自我效能,包含10個項目,滿分80分,得分越高代表患者自我效能感越高。③不良妊娠結局:觀察兩組的難產、巨大兒及胎兒宮內窘迫、新生兒低血糖發生情況。
1.5 統計學方法
采用SPSS 20.0 統計學軟件進行數據處理,計量資料以均數±標準差()表示,采用t檢驗;計數資料用百分比表示,采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組入院時、產后1個月血糖水平的比較
兩組入院時的空腹血糖及餐后2 h 血糖水平比較,差異無統計學意義(P>0.05);兩組產后1個月的空腹血糖及餐后2 h 血糖水平低于入院時,差異有統計學意義(P<0.05);兩組產后1個月的空腹血糖水平比較,差異無統計學意義(P>0.05);觀察組產后1個月的餐后2 h 血糖水平低于對照組,差異有統計學意義(P<0.05)(表1)。
2.2 兩組入院時、產后1個月GSES評分的比較
兩組入院時的GSES評分比較,差異無統計學意義(P>0.05);兩組產后1個月的GSES評分高于入院時,差異有統計學意義(P<0.05);觀察組產后1個月的GSES評分高于對照組,差異有統計學意義(P<0.05)(表2)。
2.3 兩組不良妊娠結局的比較
觀察組的不良妊娠結局總發生率低于對照組,差異有統計學意義(P<0.05)(表3)。
表1 兩組入院時、產后1個月血糖水平的比較(mmol/L,)
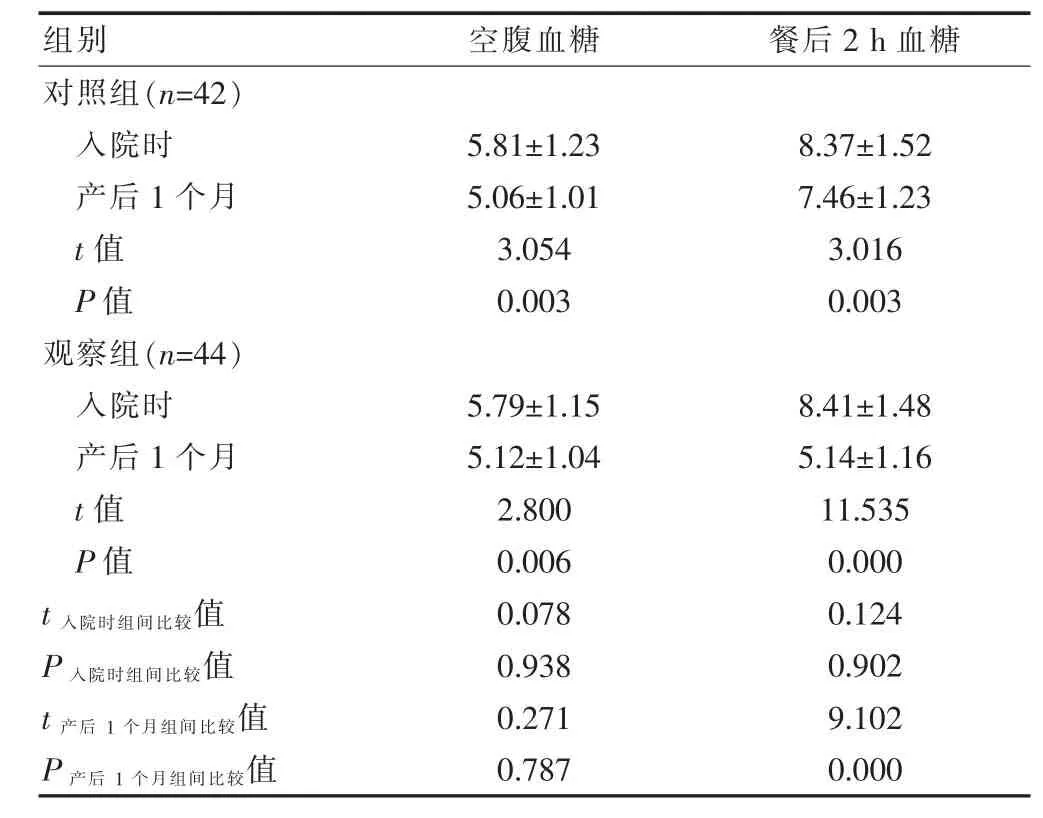
表1 兩組入院時、產后1個月血糖水平的比較(mmol/L,)
組別 空腹血糖 餐后2 h 血糖對照組(n=42)入院時產后1個月t值P值觀察組(n=44)入院時產后1個月t值P值5.81±1.23 5.06±1.01 3.054 0.003 8.37±1.52 7.46±1.23 3.016 0.003 t 入院時組間比較值P 入院時組間比較值t 產后1個月組間比較值P 產后1個月組間比較值5.79±1.15 5.12±1.04 2.800 0.006 0.078 0.938 0.271 0.787 8.41±1.48 5.14±1.16 11.535 0.000 0.124 0.902 9.102 0.000
表2 兩組入院時、產后1個月GSES評分的比較(分,)

表2 兩組入院時、產后1個月GSES評分的比較(分,)
組別 入院時 產后1個月 t值 P值對照組(n=42)觀察組(n=44)t值P值20.98±2.86 20.94±2.91 0.064 0.949 32.18±2.84 43.56±2.47 19.854 0.000 18.009 39.310 0.000 0.000

表3 兩組不良妊娠結局的比較[n(%)]
3 討論
妊娠可使隱性糖尿病顯性化,導致既往無糖尿病的孕婦產生GDM,若不及時控制血糖水平,易導致胎兒過大、羊水過多,造成流產、早產、巨大兒、死胎等不良妊娠結局,嚴重影響母嬰健康[4-5]。為保護母嬰健康,改善不良妊娠結局,需采取有效、合理的措施盡早對患者進行干預。
本研究結果顯示,兩組產后1個月的空腹血糖及餐后2 h 血糖水平低于入院時,差異有統計學意義(P<0.05);兩組產后1個月的空腹血糖水平比較,差異無統計學意義(P>0.05);觀察組產后1個月的餐后2 h 血糖水平低于對照組,差異有統計學意義(P<0.05);兩組產后1個月的GSES評分高于入院時,觀察組產后1個月的GSES評分高于對照組,差異均有統計學意義(P<0.05);觀察組的不良妊娠結局總發生率低于對照組,差異有統計學意義(P<0.05),提示采用一日病房管理法對GDM患者進行干預,可有效控制患者餐后血糖,提升患者自我效能,改善不良妊娠結局,有較好的干預效果。分析其原因:傳統護理方法是護理人員在產檢時將妊娠糖尿病相關知識、注意事項直接灌輸給患者,內容缺乏系統性、條理性,患者無法完全接受[6-7]。一日病房管理將一天分為多個時間段,由專業人員系統、全面地向患者介紹疾病相關知識,包括合理飲食、運動,血糖監測及相關注意事項,可使患者深入了解并掌握相關知識,而能在日后有效控制血糖水平,而改善不良妊娠結局[8-9]。患者在參加一日病房管理時由糖尿病專科護士、產科護士及營養師全程陪同,營養師根據患者情況為其制定個性化食譜并介紹合理飲食搭配,可提高患者對飲食知識認知度,避免因飲食造成血糖異常[10-11]。飯后指導患者適當進行運動,可促進患者營養吸收及新陳代謝,避免患者運動量不足,而減少難產、巨大兒等不良妊娠結局的產生[12]。糖尿病專科護士通過圖片、視頻形式向患者講解糖尿病相關知識,便于患者理解掌握,可提高患者對疾病相關知識認知度及自我管理能力,而改善不良生活習慣,控制血糖水平,還可提升患者自我效能感,利于患者預后[13]。由產科護士向患者介紹疾病相關知識及對母嬰健康造成危害,可提高患者對母嬰危害相關知識的認知度及重視度,促使患者控制血糖水平,從而避免因血糖水平過高造成的巨大兒、胎兒宮內窘迫等不良妊娠結局的發生[14]。一日病房管理結束前由小組成員再次強調當日學習重點,并指導患者每日監測血糖,可加深患者對相關知識認知度,便于其控制血糖水平,改善母嬰結局[15]。
綜上所述,采用一日病房管理對GDM患者進行干預,可有效控制患者餐后血糖,提升患者自我效能,改善不良妊娠結局,有較好的干預效果,值得臨床推廣。

