基于再入院風險因素的預控干預在老年冠心病患者延伸護理中的應用觀察
張新艷 鄭小薇
(福建省級機關醫(yī)院,福建 福州 350001)
冠心病(CHD)為冠狀動脈管腔狹窄或閉塞所致的心臟病[1],患者多于活動后出現(xiàn)心前區(qū)胸悶胸痛,休息后或含化硝酸甘油后半小時內緩解,多合并有高血壓、高血糖、高血脂等冠心病高危因素[2]。CHD患者如不及時治療易導致急性心肌梗死、惡性心律失常、心源性猝死等風險。既往研究顯示,CHD 患者出院后再入院發(fā)生率較高[3]。為降低老年CHD 患者的再入院發(fā)生率,臨床常采用延伸護理方法來進行干預。延伸護理是整體護理的一部分,是住院護理的延伸,能夠使出院患者在疾病恢復期中得到持續(xù)的衛(wèi)生保健[4]。然而,如果不對出院的CHD 患者的高危因素進行控制,該患者出院后再入院發(fā)生率仍然較高。基于再入院風險因素預控干預的延伸護理干預方式是建立在對再入院風險因素進行控制的基礎上進行的延伸護理服務,可對CHD 患者再入院風險因素進行有效控制,來降低患者的再入院發(fā)生率。目前,臨床對于老年CHD 患者采用基于再入院風險因素預控干預的延伸護理服務方面的效果尚未達成共識,因此,本研究通過對老年CHD 患者給予再入院風險因素預控干預的延伸護理服務,以期了解該干預方法對老年CHD 患者預后的影響,現(xiàn)報道如下。
1 資料與方法
1.1 一般資料
選取2019年5月至2020年5月在本院確診的92 例老年CHD 患者,男58 例,女34 例。納入標準:(1)符合CHD 診斷標準[5];(2)患者及家屬知情同意;(3)年齡>60 歲。排除標準:(1)精神異常;(2)依從性差;(3)認知障礙;(4)溝通障礙;(5)惡性腫瘤;(6)失訪者。隨機數(shù)字法將患者分為觀察組(n=46)和對照組(n=46)。經(jīng)醫(yī)院倫理委員會通過。
1.2 方法
1.2.1 對照組給予延伸護理干預。(1)出院前評估:需了解患者的生活及飲食習慣,生理狀況及心理狀態(tài),并予以記錄。(2)定期隨訪:患者出院后每周1 次電話隨訪,隨訪內容為患者的飲食結構及生活習慣,指導患者低鹽低脂飲食,以蔬菜水果為主,忌煙酒吸煙,忌喝濃茶,按時服藥,避免情緒激動。(3)建立微信群:建立老年CHD 患者微信群,定期發(fā)布CHD 相關知識及護理措施,生活及飲食指導等方面知識,患者有任何疑問可通過微信進行互動,隨時解決患者的疑問。
1.2.2 觀察組在對照組的基礎上進行再入院風險因素預控干預。(1)成立干預小組:對科內所有護理人員進行冠心病、冠心病危險因素及其干預措施相關知識進行培訓并考核,篩選成績優(yōu)秀的6 名護士成立干預小組,由護士長擔任組長。(2)再入院風險因素:出院前了解患者的基礎疾病、生活方式及飲食習慣,評估患者的生理狀況及心理狀態(tài),并記錄每位患者可能導致其再入院的危險因素,包括高血壓、高血糖、高血脂、超重和肥胖、吸煙、不良飲食習慣及不良情緒狀態(tài)。(3)預控干預措施:①高血壓:指導患者保持積極健康的生活方式,控制鈉鹽攝入<6 g/d,清淡飲食,多食用纖維素或維生素含量高的食物,少吃肉類,多吃新鮮水果蔬菜,降低脂肪量,戒煙戒酒,按時作息不熬夜。保持適當運動,如散步、游泳、家務勞動等中等強度運動。監(jiān)測血壓,按時服藥,定期復查,發(fā)現(xiàn)異常及時檢查。②高血糖:指導患者監(jiān)測自己每日攝取的食物的熱量和營養(yǎng)成分,注意限制食鹽、酒精、脂肪、糖分等的攝入量,同時注意飲食結構多樣化。根據(jù)自身年齡及體質,每日堅持適宜強度的運動和鍛煉,如散步、體操、打太極拳等。按醫(yī)囑口服降糖藥或注射胰島素。③高血脂:指導患者控制主食和油脂的攝入,盡量多吃蔬菜水果,可適量飲用綠茶,多吃獼猴桃、梨、蘋果等降血脂水果。多運動,比如慢跑、快走等。④超重和肥胖:指導患者在正確減肥的基礎上保持身體健康。⑤吸煙:少接觸吸煙的人群和環(huán)境,犯煙癮時可利用蘋果、獼猴桃、無糖口香糖來填充想吸煙的欲望。⑥不良飲食習慣:向患者告知飲食的重要性及不良飲食的危害,提高其自我效能感,不吃燒烤、火鍋等含鹽量高的食物。⑦心理護理:指導患者學會調節(jié)情緒,增強自我效能感,克服患病后的恐懼、消極等不良心態(tài)。
兩組患者均持續(xù)護理干預3 個月。
1.3 觀察指標
(1)分別于護理干預前后,采用生活質量評價量表(SF-36)[6]評價兩組患者的生活質量。SF-36 包含36 個條目,總分100 分,得分越高,說明老年CHD患者生活質量越好。采用一般自我效能感量表(GSES)[7]評估兩組患者的自我效能。GSES 量表包含10 個條目,總分40 分,得分越高,說明患者的自我效能越高。(2)每周電話隨訪1 次,隨訪時間1年,隨訪截止時間2021年6月。觀察兩組患者心絞痛、心肌梗死、心律失常、心力衰竭和再入院發(fā)生情況。
1.4 統(tǒng)計學處理
數(shù)據(jù)采用SPSS22.0 軟件進行分析,SF-36 評分和GSES 評分采用±s表示,采用t檢驗,計數(shù)資料用n(%)表示,采用χ2檢驗,P<0.05 提示差異有統(tǒng)計學意義。
2 結果
2.1 兩組一般資料比較
觀察組和對照組患者一般資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。見表1。
表1 兩組一般資料比較[n(%)/±s]
組別觀察組對照組χ2/t值P 值例數(shù)(n)46 46男27(58.70)31(67.39)女19(41.30)15(32.61)年齡(歲)6.48±2.17 7.16±1.94 1.306 0.195病程(歲)70.26±4.61 71.61±5.28 1.584 0.117性別0.746 0.388
2.2 兩組護理干預前后SF-36 評分和GSES 評分比較
護理干預前,兩組患者SF-36 評分和GSES 評分差異無統(tǒng)計學意義(P>0.05)。護理干預后,兩組患者SF-36 評分和GSES 評分均高于護理干預前評分,且觀察組顯著高于對照組,差異有統(tǒng)計學意義(P<0.05)。見表2。
表2 兩組患者護理干預前后SF-36 評分和GSES 評分比較(±s,分)
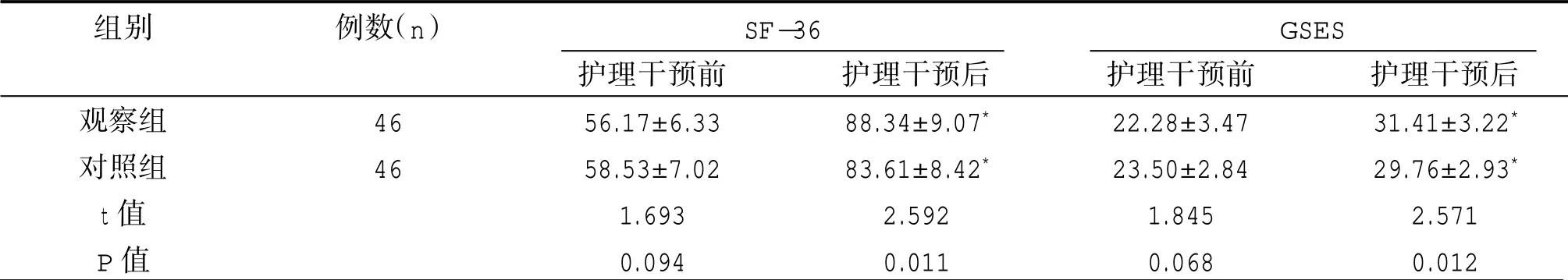
表2 兩組患者護理干預前后SF-36 評分和GSES 評分比較(±s,分)
注:和同組護理干預前比較,*P<0.05。
組別觀察組對照組t 值P 值例數(shù)(n)46 46護理干預前56.17±6.33 58.53±7.02 1.693 0.094護理干預后88.34±9.07*83.61±8.42*2.592 0.011護理干預前22.28±3.47 23.50±2.84 1.845 0.068護理干預后31.41±3.22*29.76±2.93*2.571 0.012 SF-36 GSES
2.3 兩組預后情況比較
觀察組患者心絞痛、心肌梗死、心律失常、心力衰竭和再入院患者比例明顯低于對照組,差異有統(tǒng)計學意義(P<0.05)。見表3。
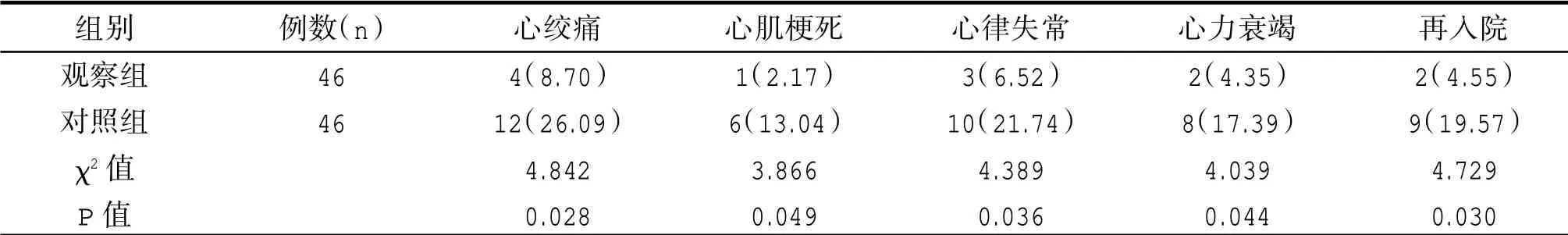
表3 兩組預后情況比較[n(%)]
3 討論
CHD 是危害老年人健康的第一殺手。CHD 的發(fā)病因素除了年齡、遺傳等不可控制的危險因素外,還與高血壓、高血脂、高血糖、超重或肥胖,以及不良生活方式包括吸煙、不合理膳食、缺少體力活動、過量飲酒等因素有關[8]。如不對老年CHD 患者的基礎疾病及不良生活方式進行干預,CHD 患者再入院發(fā)生率較高。基于再入院風險因素預控干預的延伸護理服務可以較好地對該患者的風險因素進行控制,以改善老年CHD 患者的預后。
本研究結果顯示,兩組患者護理干預后SF-36評分和GSES 評分均高于護理干預前評分,且觀察組顯著高于對照組,說明基于再入院風險因素預控干預基礎上的延伸護理服務能更好地提高老年CHD 患者的生活質量,提高其自我效能感。由于該護理干預方式對患者的入院風險因素進行了預控干預,針對高血壓患者則控制其血壓在理想范圍,限制鈉鹽的攝入,避免血管硬化情況的發(fā)生,從而有效避免冠心病的發(fā)生發(fā)展。針對高血脂患者則控制其油脂攝入,保持健康飲食,適當運動,改善患者體內脂質代謝紊亂以及血液運行不暢狀態(tài),避免心臟血液供應異常而誘發(fā)冠心病。針對高血糖患者限制其食鹽、酒精、脂肪、糖分等的攝入量,保持規(guī)律運動等護理干預措施,不僅能提高患者的生活質量,還可以提高胰島素敏感性,改善血糖及血脂水平,以避免血液長期處于高血糖狀態(tài),而損傷血管內皮細胞,加速動脈粥樣硬化。針對不良生活方式而導致冠心病的患者則指導其戒煙戒酒,保持健康飲食和心情舒暢,避免再入院情況的發(fā)生。在進行再入院風險因素預控干預的延伸護理服務需要患者積極配合,才能控制冠心病的發(fā)生發(fā)展,讓患者通過自身的行動來改善其身體健康狀況,因而可有效提高患者的自我效能感和生活質量。本研究結果顯示,觀察組患者心絞痛、心肌梗死、心律失常、心力衰竭和再入院患者比例明顯低于對照組,說明基于再入院風險因素預控干預基礎上的延伸護理服務能較好地改善患者的預后,降低其再入院發(fā)生率。
綜上所述,基于再入院風險因素預控干預基礎上的延伸護理服務能夠降低老年CHD 患者的再入院發(fā)生率,提高其生活質量和自我效能感,改善其預后。本研究不足之處為僅初步探討了基于再入院風險因素的預控干預在老年CHD 患者延伸護理中的應用價值,尚需進一步研究該干預方式對患者治療依從性的影響。

