比較經產婦與初產婦妊娠中晚期宮頸彈性參數
李菁華,吳青青*,王 欣,閆 巖,黃瑞貞,王晶晶
(1.首都醫科大學附屬北京婦產醫院超聲科,2.產科,北京 100026;3.首都醫科大學生物醫學工程學院,北京 100069)
伴隨超聲技術的不斷發展,超聲彈性成像在各學科領域中不斷探索,應變超聲彈性成像技術對于妊娠期孕婦與胎兒這一特殊群體較其他技術更為安全[1-2]。近年“二孩”家庭逐漸增多,經產婦自發性早產發生率有所上升[3-4]。既往多數研究[5-8]以初產婦為觀察對象,而經產婦孕期宮頸超聲彈性參數變化規律或特點鮮見報道。本研究對比孕中晚期經產婦與初產婦宮頸超聲彈性指標隨孕期變化特點與差異。
1 資料與方法
1.1 一般資料 選取2019年12月—2020年5月96名于首都醫科大學附屬北京婦產醫院就診的單胎妊娠孕婦,核對孕周并前瞻性追蹤隨訪其妊娠結局為足月自然分娩。其中初產婦48名(初產組),年齡27~34歲,平均(31.5±3.1)歲,檢查孕周23~33+6周,平均檢查孕周(27.3±3.6)周,自然分娩孕周(38.5±1.2)周;經產婦48名(經產組),年齡29~34歲,平均(30.9±1.7)歲,檢查孕周23~33+6周,平均檢查孕周(27.1±3.0)周,自然分娩孕周(38.5±1.0)周;2組各含24名孕中期(23~27+6周)和晚孕期(28~33+6周)孕婦。
納入標準:①年齡<35歲,單胎妊娠,未經產,或僅有1次足月自然分娩史;②孕周23~33+6周;③隨訪顯示妊娠結局為足月自然分娩。排除標準:①妊娠合并癥與并發癥,胎膜早破,胎兒發育異常,宮頸病變;②生殖系統發育畸形,宮頸手術史,早產史或晚期自然流產史;③伴有其他經陰道超聲檢查禁忌證。本研究經院倫理委員會批準,孕婦均知情同意。
1.2 儀器與方法 采用Sumsung WS80A彩色多普勒超聲診斷儀,V5-9陰道超聲探頭,頻率5~9 MHz,配備應變超聲彈性成像E-Cervix半自動測算組織彈性參數軟件及功能。囑孕婦排空膀胱后取截石位,以經陰道超聲獲取宮頸正中矢狀切面,清晰顯示完整宮頸結構(宮頸內口至宮頸外口);切換至E-Cervix模式,與B模式并列顯示,調整取樣框,使之覆蓋完整宮頸及陰道前后穹窿壁,囑孕婦于平靜呼吸狀態下輕屏氣3~6 s,保持探頭穩定3~4 s,無需施壓(探頭保持輕觸外口但不使宮頸發生形變),于運動跟蹤條由黃色逐一變為綠色時圖像自動凍結,獲取穩定宮頸超聲彈性圖像成功(綠色代表平均軟硬程度,紅色代表較軟,藍色代表較硬)。根據宮頸形態,在自動凍結的彈性圖像中,以自內口至中部、再至外口選4點法調整ROI即宮頸邊界,分別在閉合段宮頸內口邊界和宮頸外口邊界取半徑1 cm半圓,測量宮頸長度及宮頸彈性參數。見圖1。
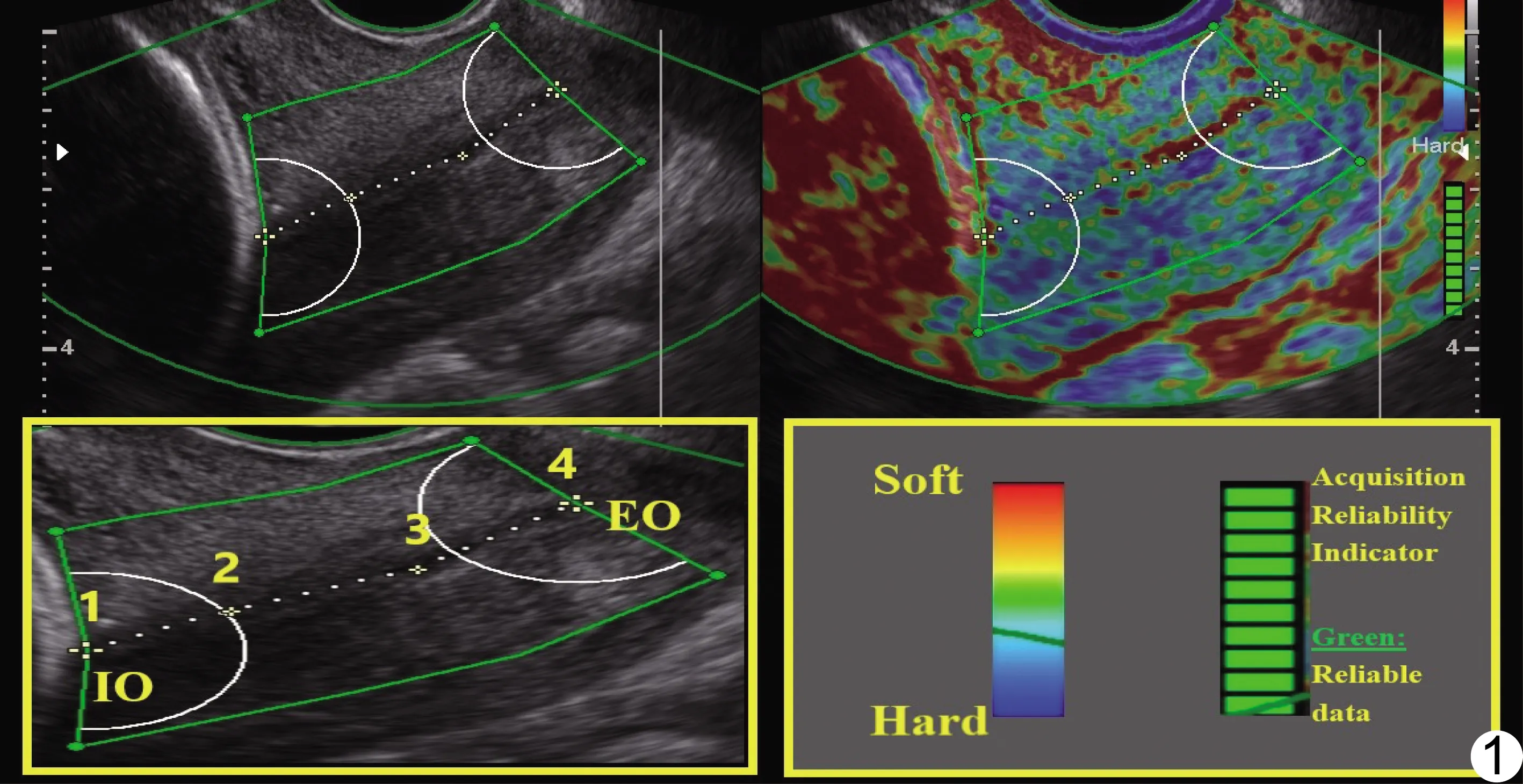
圖1 并列顯示E-Cervix模式與B模式圖像 IO:宮頸內口(internal cervical os);EO:宮頸外口(external cervical os)
1.3 監測指標 包括宮頸外口應變率(external cervical os strain rate, ES)、超聲彈性對比指數(elasticity contrast index,ECI)和宮頸硬組織彈性占比(cervical hardness ratio, CHR),均測量3次,取平均值,精確至0.01%。對宮頸長度(cervical length, CL)、閉合段宮頸內口應變率(closed internal cervical os strain rate, CIS)和CIS/ES亦測量3次,精確至0.01%或0.1 cm,取最小值。見圖2、3。
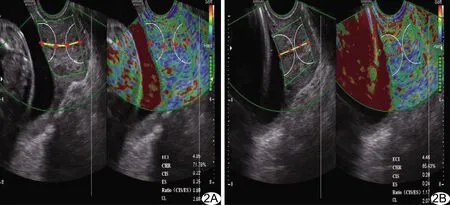
圖2 初產組孕婦,31歲,宮頸超聲彈性圖像及測量指標 A.檢查孕周為23周; B.檢查時孕周為30周
1.4 統計學分析 采用SPSS 23.0統計分析軟件。正態分布計量資料以±s表示,組間比較采用獨立樣本t檢驗。非正態分布計量資料以中位數(上下四分位數)表示,組間比較采用Mann-Whitney秩和檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料比較 2組孕婦年齡、檢查孕周及分娩孕周差異均無統計學意義(P均>0.05),見表1。
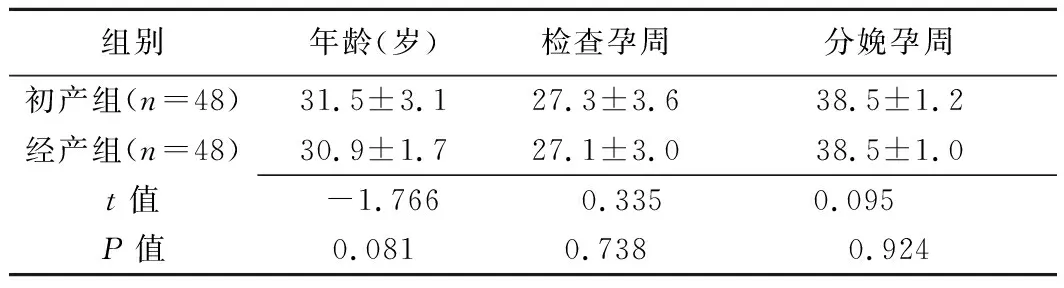
表1 96名孕婦臨床資料比較
2.2 初產組妊娠中晚期參數比較 初產組孕晚期CL、CHR較孕中期均減小,但僅CL差異有統計學意義(P<0.001);孕晚期ECI、CIS和CIS/ES均有所升高,CIS和CIS/ES差異有統計學意義(P=0.005),ES差異無統計學意義(P=0.975)。見表2。
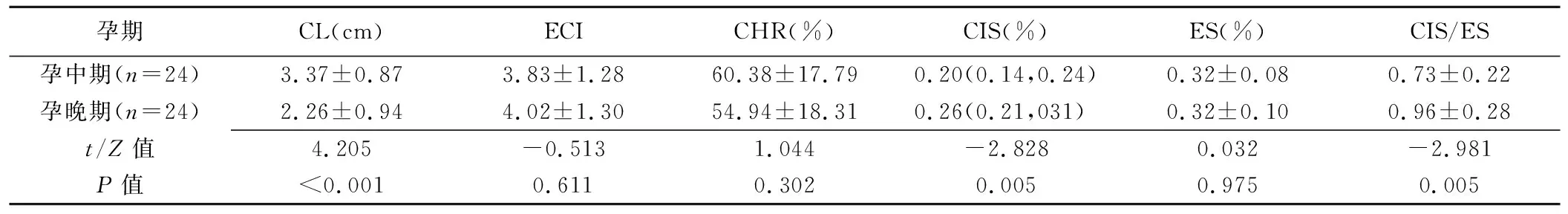
表2 48名初產婦妊娠中晚期參數比較
2.3 經產組妊娠中晚期參數比較 經產組孕晚期CL與CHR較孕中期均降低,但僅CHR差異有統計學意義(P=0.032);ECI與ES均有所升高,但差異均無統計學意義(P=0.359、0.130);CIS與CIS/ES差異無統計學意義(P=0.363、0.931)。見表3。
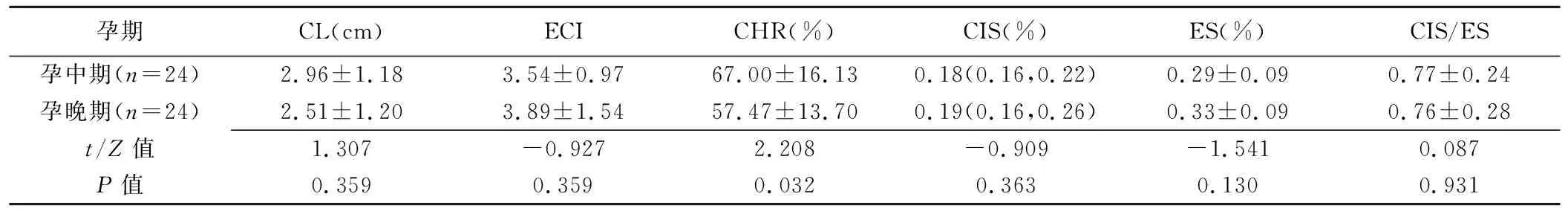
表3 48名經產婦妊娠中晚期參數比較
2.4 組間參數比較 孕中期經產組CL、ECI、CIS和ES均較初產組有所降低,CHR與CIS/ES有所增加,即經產婦宮頸組織比初產婦偏硬,但差異均無統計學意義(P均>0.05);孕晚期經產組CIS及CIS/ES均較初產組明顯降低(Z=-2.260,P=0.024;t=2.343,P=0.023),即孕晚期經產婦宮頸組織硬度較初產婦明顯增加,尤以CIS為著。
3 討論
妊娠期間,伴隨黃體酮增多,雌激素、基質細胞蛋白減少等一系列復雜生理變化,宮頸組織自孕早期開始逐步趨于軟化,既往研究[9-10]指出,自受孕直至分娩前,宮頸軟化是孕期正常宮頸重塑的階段之一。目前國內外有關妊娠期宮頸監測研究及指南提出可將超聲測出CL作為孕期監測宮頸變化的指標之一,但效果尚不理想[11-14]。本研究利用超聲應變彈性成像基本原理及非手動加壓成像方式[2,15],即通過人體生理運動(子宮動脈搏動)觸發的宮頸組織彈性應變來半自動監測孕期宮頸組織彈性相關指標變化。
隨著孕周增加,初產婦孕期宮頸內口組織逐漸變軟,同時CL縮短,孕晚期CIS可較孕早期增加50%[16];本研究孕晚期CIS增加約30%,CIS逐漸增大可能是宮頸由內口至外口逐漸縮短的原因。既往研究[12,14,17]發現,以CL≤2.5 cm為界值,約45.83%(22/48)初產婦CL小于此值但未發生早產,提示利用CIS評估早產可能更有意義。本研究中初產婦ES在孕中晚期相對穩定,而CIS逐漸增大,CIS/ES逐漸接近1,初步提示隨孕周增加,初產婦宮頸變化以宮頸內口軟化為主,宮頸內外口軟硬度差逐漸減小為主要特點。也有研究[2,18]提出宮頸ECI同樣能反映孕期宮頸組織彈性變化,且早產的初產婦宮頸ECI增加近37.1%,以此預測自發性早產的敏感度可達90.2%,特異度60.3%[19]。本研究發現結局為足月產的初產婦的ECI在孕晚期也有所增加,且伴隨CHR減小,反映宮頸組織軟化過程中程度并不均一,其是否仍在正常范圍內有待進一步觀察。對于經產婦孕期宮頸變化特點或規律是否與初產婦相同目前尚未見明確報道。既往研究[20]發現經產婦CL有長于初產婦的趨勢。本研究發現經產婦CL并未明顯長于初產婦,隨孕周增長也未明顯縮短,但CHR表現出明顯下降趨勢;由于CIS與ES孕期未發生明顯變化,考慮經產婦孕晚期宮頸軟化未發生于宮頸內外口部分,而可能發生在宮頸其他部位,由此認為隨孕周增加,經產婦宮頸變化以宮頸內外口部位以外為主,宮頸內外口存在軟硬度差為其主要特點。值得一提的是,至孕晚期,經產婦ES與初產婦相當,但經產婦宮頸內口硬度卻明顯大于初產婦,原因尚待觀察。
總之,伴隨孕周增加,孕期宮頸組織可發生一系列復雜的生理變化[10],孕期經產婦與初產婦均可見宮頸組織逐步軟化,但宮頸不同部位和不同彈性參數的變化各具特點。

