下頜第三磨牙不同拔除方式與顳下頜關節紊亂病的相關性
劉歡歡,郭永青,劉怡田,李丹琳,毛雨典,吳 燁
顳下頜關節紊亂病(temporomandibular disorders,TMD)是顳下頜關節在進行功能運動過程中出現彈響或雜音、疼痛和運動障礙三大癥狀的癥候群,是口腔頜面部的常見疾病[1],也是下頜第三磨牙拔除術后的常見并發癥之一。下頜第三磨牙的拔除方法主要有傳統法(鑿骨劈冠法)和微創法(改良渦旋機法),術后常有疼痛、腫脹等并發癥,往往與操作方法有關。本研究采用微創法或傳統法拔除下頜第三磨牙,并于術前及術后1、4、12周評估患者的顳下頜關節癥狀,以探討2種拔除方式與TMD的相關性。
1 對象與方法
1.1對象 收集2018年12月1日-2020年1月23日收治的首次拔除下頜第三磨牙的患者100例,男性41例,女性59例,年齡(18±3)歲(18~25歲)。納入標準:年齡18~25歲,性別不限,具備下頜第三磨牙拔除適應證,無下頜第三磨牙拔除史,無磨牙癥及牙面過度磨耗,無偏側咀嚼,無嚴重骨性錯頜以及正畸治療史。排除全身系統性疾病及相關自身免疫性疾病(如類風濕關節炎)。術前通過檢查,確定無明顯TMD的癥狀和體征,無任何拔牙禁忌證。告知患者手術風險及術中、術后可能出現的并發癥,在患者明確下簽署知情同意書。
1.2方法 術前所有牙齒的拔除難度相當,均進行影像學檢查并評估顳下頜關節相關指數。采用隨機分組(根據掛號的單雙數,單數為傳統組,雙數為微創組)選擇拔牙方式,拔牙均由同一個醫師完成。傳統組采用鑿骨劈冠法,在骨鑿去骨后,采用劈冠器分牙拔除;微創組采用改良渦旋機法,采用西諾德轉角機頭改良渦旋(AD2 0123,德國西諾德牙科設備有限公司)以及硬質合金牙科車針(SURG-25MM,寧波信遠齒科器械有限公司)進行分牙去阻力拔除。術后1、4、12周再次評估并記錄患者的顳頜關節情況。由同一醫師負責全部關節復診工作,同時評估關節指數,檢查手段與診斷標準保持前后一致。
1.3觀察指標 顳下頜關節功能評價指標的計分標準為:(1)關節雜音指數(joint noise,JN)。無關節雜音計0分,不可重復的彈響計1分,開閉口及側方運動均存在可復性彈響計2分,輕度摩擦音或外人可聽見的大聲彈響計3分,重度摩擦音計4分。(2)關節壓診指數(joint press,JP)。根據關節間隙壓痛點數計分,無壓痛計0分,側方壓痛計1分,經外耳道觸診壓痛計5分。(3)咀嚼肌(包括顳肌前中后部、咬肌、翼內肌)壓痛指數(palpation index,PI)。對咀嚼肌壓痛的定值評估,無觸壓痛計0分,1~3處觸壓痛計1分,≥4處觸壓痛計5分。(4)下頜動值(mandibular movement,MM)。最大開口度≥40 mm計0分,30~39 mm計1分,<30 mm計5分;最大前伸運動≥7 mm計0分,4~6 mm計1分,0~3 mm計5分;側方運動≥7 mm計0分,4~6 mm計1分,0~3 mm計5分。以上各項累計分值作為下頜運動分值,總得分0分記錄為0分,1~4分記錄為1分,5~20分記錄為5分[2]。以上4項分數相加即為患者各階段TMD指數得分。
1.4評價標準 術后再次評估患者的TMD指數,并與術前比較,升高為癥狀加重,降低為癥狀減輕,與術前一致為癥狀無變化。
2 結 果
100例中,術后1周復診95例(傳統組及微創組各為48和47例),術后4周復診89例(傳統組及微創組各為46和43例),術后12周復診85例(3次復診均有記錄,傳統組及微創組各為44和41例)、失訪15例。2組患者術前顳頜關節指數見表1,各項評價指標差別均無統計學意義(P>0.05)。
2.1顳下頜關節各項評價指標 術后各時期,2組的各項顳頜關節評價指標見表1~2。Tamhane分析結果顯示:(1)傳統組。術后1及4周,各項指數與術前的差別均具有統計學意義(P<0.05);術后12周的差別則無統計學意義(P>0.05);(2)微創組。JN在術后各階段與術前比較差別均無統計學意義(P>0.05),余指數術后1周與術前比較差別有統計學意義(P<0.05),術后4及12周差別則無統計學意義(P>0.05)。(3)術后各階段,2組的JP加重比例差別均無統計學意義(P>0.05),下頜運動異常加重比例差別則均有統計學意義(P<0.05)。除PI外,微創組患者其他關節指標的加重比例均低于傳統組。此外,關節雜音以及下頜動值均有減輕趨勢。
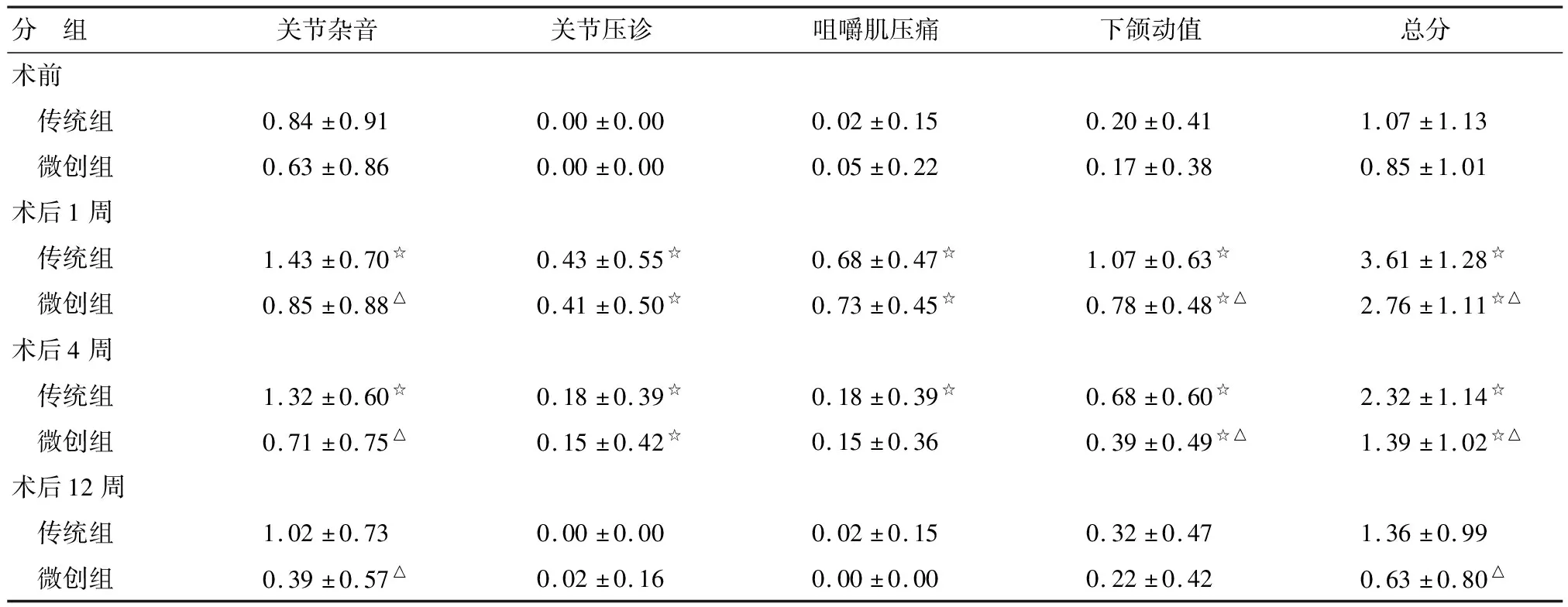
表1 兩組患者不同時期各項評價指標值
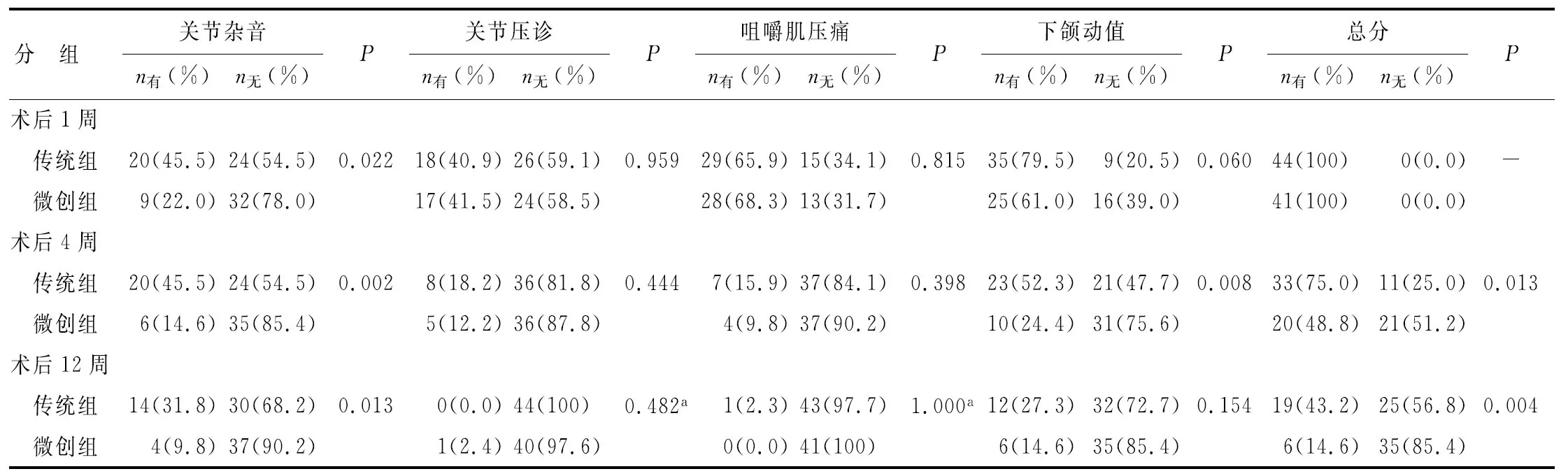
表2 不同拔除方式與關節雜音、關節壓診、咀嚼肌壓痛及下頜動值的關系
2.2TMD指數總分 術后1及4周,2組患者的TMD指數均顯著高于術前(P<0.05),術后12周與術前的差別則無統計學意義(P>0.05)。在術后各階段,傳統組的TMD指數均顯著高于微創組(P<0.05),TMD癥狀均重于微創組,術后4周2組的差別最為明顯(表3)。

表3 不同拔除方式的顳下頜關節指數值
3 討 論
隨著人們日常飲食結構趨向精細化,減弱了頜骨發育所需的生理性刺激,造成頜骨發育不足甚至退化[3],頜骨的空間有限,故下頜第三磨牙萌出多表現為阻生的形式[4]。下頜第三磨牙拔除術是口腔頜面外科較常見且較為復雜的門診手術之一,一般采用傳統法(鑿骨劈冠法)和微創法(改良渦旋機法去骨分冠)。去除阻力而拔除阻生齒,往往需要進行翻瓣、去骨和分牙等操作,創傷大、出血量多、術后不適感明顯且持續時間長[5-6]。由于操作過程中患者長時間極大張口,髁突過度向前滑動,可損傷關節盤后的附著纖維,從而破壞關節盤的動力平衡,2種拔牙方法均可能是TMD的促發因素。李明東等[7]發現,11例TMD患者中有10例是由拔除下頜牙引起的,亦說明TMD可能與顳下頜關節受傷有關。
本研究顯示,傳統組與微創組的TMD指數在術后各階段的差別均有統計學意義,可見患者術后所出現的顳頜關節紊亂癥狀的輕重與不同的拔牙方式直接相關。與微創法比較,傳統法手術過程中僅對黏骨膜進行較小范圍的剝離,此外,若手術手法熟練得當,手術時間也較短,可減輕關節負擔。但多數情況下,由于牙面光滑易造成劈鑿移動和滑脫,需再次劈冠[8],拔牙時間常長于微創法。據陶戴曦等[9]報道,微創組手術用時為(16.52±3.32)min,而傳統組則為(29.43±4.67)min。另外,傳統法中劈冠器錘擊時震動較強,不可避免地造成較大的手術創傷。臨床和動物實驗均證實,外力造成的顳頜關節損傷可導致TMD[10]。采用微創拔牙技術拔除下頜低位阻生第三磨牙具有創傷小、出血少、操作簡單、痛苦輕及術后并發癥少等優點[11],但當阻生方式復雜時,患者過度張口時間相對較長,易造成顳頜關節相關肌肉和韌帶疲勞,翼外肌痙攣,關節運動超出正常范圍,術后關節區疼痛,大張口受限[12]。本研究結果亦證實,微創法拔除阻生齒對于顳頜關節的影響在短期內較傳統法輕,但2種拔除方式對患者顳頜關節影響的差別以術后4周最為顯著,此后兩者的差別逐漸變小。原因可能是劇烈外力對關節的損傷更大。但隨著時間推移,2種因素在TMD中所占比重逐漸接近,差異逐漸減少。至少在拔牙后4周患者所出現的顳下頜關節紊亂癥狀與拔牙手術有關,12周后可恢復至術前狀態,提示拔除手術對顳頜關節的影響可能為可逆的。
TMD是口腔醫學臨床上除齲病、牙周病、錯牙合畸形外最常見的疾病。在顳下頜關節的相關疾病中,此病最為多見,好發于青壯年,以20~30歲的人群患病率最高。文獻顯示,國外該病就診率為28%~88%,國內為18.3%~75.78%[13]。TMD的發病因素不明,目前較為明確的是咬合因素、心理因素、免疫因素和遺傳因素等。近年來,有學者發現,下頜第三磨牙的萌出異常引起的咬合干擾會導致顳下頜關節疾病,可解釋本研究部分病例關節雜音以及下頜異常運動癥狀于術后減輕的現象。本研究所選患者經術前檢查均無明顯或僅有輕度的TMD癥狀和體征,因此,術后患者所出現的TMD癥狀可與拔除手術進行相關性研究。在術后各時期對患者的回訪中發現,大多數患者TMD癥狀與術前比較,都會發生改變,說明拔除術對顳下頜關節會造成相應的損傷,但大多于術后12周恢復至術前水平,提示手術所造成的關節創傷大部分是可逆的,但其具體機制尚未明確,可能與術后翼外肌相關咀嚼肌群的暫時性痙攣解除有關。同時因為造成關節紊亂癥狀的相關因素很多,拔牙過程可能只是一個促發因素,拔牙手術后患者不同程度的疼痛及緊張焦慮甚至失眠等因素也可能造成顳下頜關節功能紊亂。

