探討不同時間窗的急性缺血性腦卒中機械取栓術后預后的差異
王薇,趙靜,彭明洋,謝光輝,殷信道,張艷*
作者單位:1.南京醫科大學附屬南京醫院(南京市第一醫院)醫學影像科,南京210006;2.東部戰區總醫院秦淮醫療區醫學影像科,南京210002
急性缺血性腦卒中為我國首位致死致殘的重大疾病,已嚴重危害人類健康和生命安全[1]。機械取栓治療作為近年來急性缺血性腦卒中治療最重要的進展,可使閉塞的血管快速再通,顯著改善卒中患者的預后[2]。以往的研究表明從癥狀出現到血管造影時間為6 h內的卒中患者可從機械取栓治療中獲益,而7 h 后的嘗試再灌注治療可能是徒勞的[3],目前關于患者從機械取栓治療中獲益的最長時間還不清楚。磁共振擴散加權成像(diffusion-weighted imaging,DWI)和灌注加權成像(perfusion-weighted imaging,PWI)可顯示卒中核心梗死區及低灌注區[4]。即使患者從癥狀出現到治療時間(symptom-onset-to-treatment time,SOTT)較晚,根據DWI-PWI不匹配仍可選擇出可從機械取栓治療中獲益的患者[5]。然而,早期時間窗與晚期時間窗的DWI-PWI 不匹配是否具有相同的預測價值尚不清楚。本研究旨在通過對急性腦卒中患者機械取栓術前各MRI參數變量的分析,探討在同樣存在DWI-PWI不匹配的前提下,不同時間窗的卒中患者行機械取栓術后預后的差異。
1 材料與方法
1.1 研究對象
本研究為回顧性分析,經本單位醫學倫理委員會批準(批準文號:2017-148),免除受試者知情同意。收集2017 年1 月至2019 年12 月在南京市第一醫院就診的急性卒中患者。納入標準:(1)首次發生急性卒中,或以往發生過卒中但沒有遺留影響神經評分的后遺癥;(2)治療前行多模態MRI 檢查(DWI、PWI);(3)DSA 示大腦中動脈或頸內動脈閉塞;(4)行機械血栓切除治療;(5)有3 個月預后隨訪(mRS 評分)。排除標準:(1)顱內有出血、腫瘤或創傷;(2)拒絕機械血栓切除治療;(3)MRI 或DSA 有運動偽影圖像無法評估。共200 例患者符合納入標準,其中男性106 例,女性94例,平均年齡72(61~78)歲。
收集患者的一般臨床資料(性別、年齡、入院NIHSS評分)、相關病史(高血壓、糖尿病、高血脂、高同型半胱氨酸、房顫),并記錄發病至MRI 檢查時間、MRI至血管再通的時間、SOTT、首次MRI 至復查MRI 時間。3 個月預后采用改良Rankin 評分量表(modified Rankin Scale,mRS)評估[6],mRS 0~2 為預后良好,mRS 3~6為預后不良。
1.2 檢查方法
采 用3.0 T MR 掃 描 設 備(Ingenia,Philips Medical Systems,Netherlands)進行治療前、治療后24 h內MRI檢查。MRI掃描序列包括FLAIR、DWI、MRA、PWI。部分掃描參數如下:DWI (自旋回波-平面回波序列,重復時間(repetition time,TR) 2501 ms,回波時間(echo time,TE) 98 ms,矩陣152×122,3 個方向,FOV 230 mm×230 mm,FA 90°,層數18,層厚6 mm,層間距1.3 mm,b=0 和1000 s/mm2);DSC-PWI (TR 2000 ms,TE 30 ms,矩 陣 96×93,FOV 224 mm×224 mm,FA 90°,層厚4 mm,持續時間88 s)。采用Medtron 公司雙流高壓注射器Accutron MR 經右側肘前靜脈給藥[釓噴酸葡胺(Gd-DTPA,廣州康臣藥業有限公司)];濃度:0.05 mmol/kg;流速:4 mL/s)后掃描,每個定位掃描60次。
1.3 影像分析
DWI 梗死體積、Tmax>4 s 體積、血流達峰時間(time to maximum,Tmax)>6 s 體積、Tmax>8 s 體積及Tmax>10 s 體積[7]均由F-STROKE 軟件(腦璽智能科技有限公司)自動生成。DWI-PWI 不匹配體積為Tmax>6 s體積減去DWI梗死體積。梗死體積增長為機械取栓治療后24 h 內復查的DWI 梗死體積減去治療前DWI 梗死體積。機械取栓治療后血管再通程度采用mTICI 分級評估方法[8]:mTICI 2b~3 級定義為血管完全再通,mTICI 0~2a 級為不全血管再通。所有數據均由2 名有經驗的神經放射學診斷醫師采用雙盲法進行評估,結果不一致時經協商后達成一致。
1.4 統計學分析
計量資料采用中位數(百分位數25%~百分位數75%)表示,計數資料采用例(%)表示。采用獨立t檢驗或卡方檢驗進行統計學分析。應用多元邏輯回歸分析預測卒中預后的影響因素。所有數據均采用SPSS 26.0統計學軟件進行處理。P<0.05為差異有統計學意義。
2 結果
2.1 不同時間窗卒中患者間各參數及預后比較
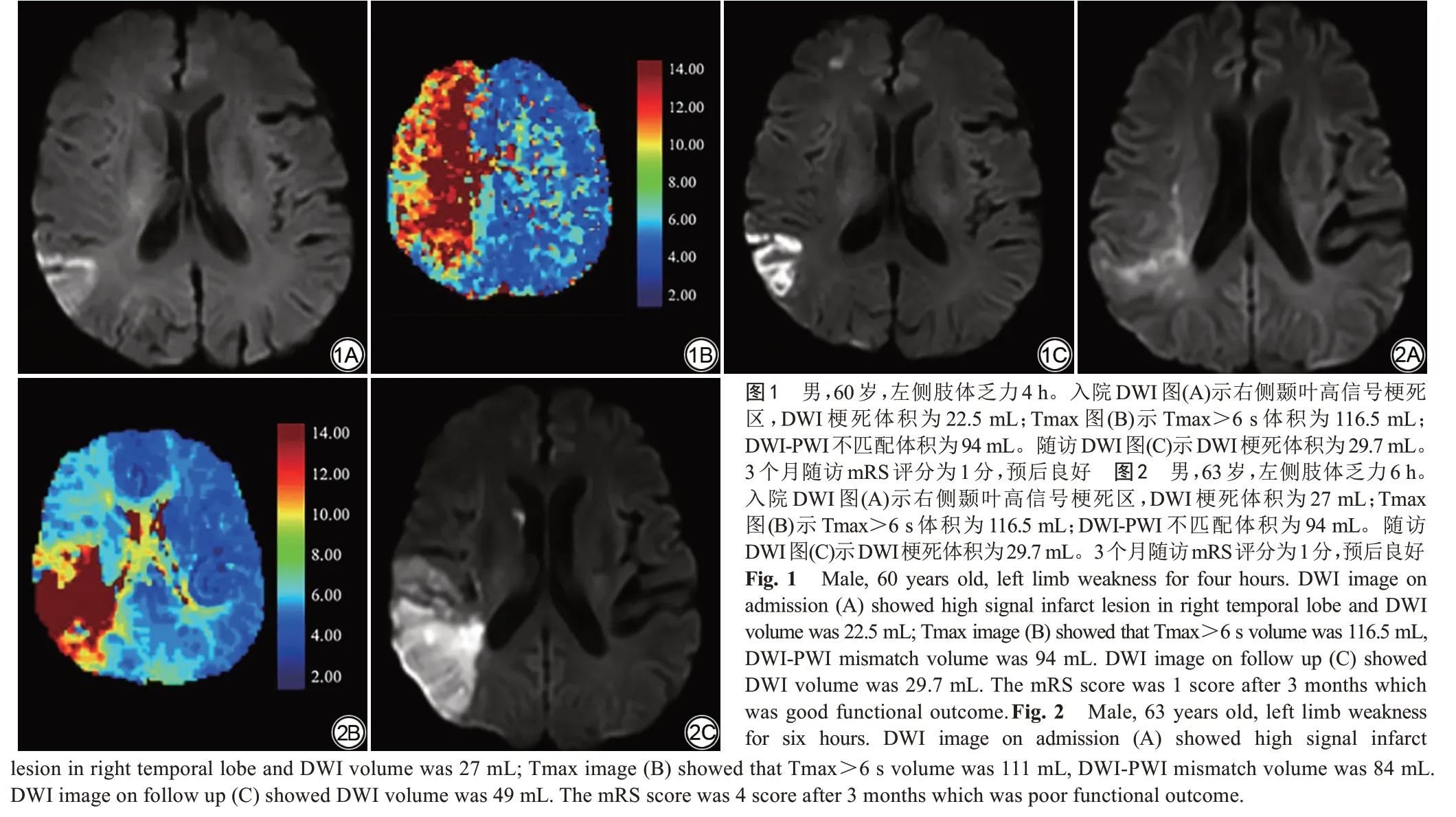
共200 例接受機械取栓的急性卒中患者納入研究。根據時間窗中位數300 min,將患者分為早期時間窗組(≤300 min;118 例)和晚期時間窗組(>300 min;82 例)。兩組間治療前DWI 梗死體積、Tmax>4 s 體積、Tmax>6 s 體積、Tmax>8 s 體積、Tmax>10 s 體積及DWI-PWI 不匹配體積無明顯統計學差異(P>0.05)。經機械取栓治療后,兩組間血管完全再通率之 間 無 明 顯 差 異(74.58% 與65.85%;χ2=0.181,P=0.206)。然而,早期時間窗組治療后DWI 梗死體積增長小于晚期時間窗組[11 mL(1~45 mL)與29 mL(3~87 mL)],差異有統計學意義(t=-2.371,P=0.027)(圖1,2)。早期時間窗組3 個月良好功能預后比例明顯高于晚期時間窗組(62.71%與39.02%;χ2=10.898,P=0.001)。此外,兩組間年齡、性別、高血壓、糖尿病、高同型半胱氨酸、高血脂、房顫無統計學差異(P>0.05)(表1)。
2.2 預后影響因素分析
將表1 的各參數應用多元邏輯回歸分析可預測卒中預后的獨立因子。邏輯回歸分析顯示血管再通程度、(OR 3.75;95% CI:1.43~10.86;P=0.008)、治療后DWI 梗死體積增長(OR 0.73;95% CI:0.58~0.95;P=0.017)、SOTT (OR 0.41;95% CI:0.11~0.79;P=0.005)為預測卒中預后的獨立預測因子。
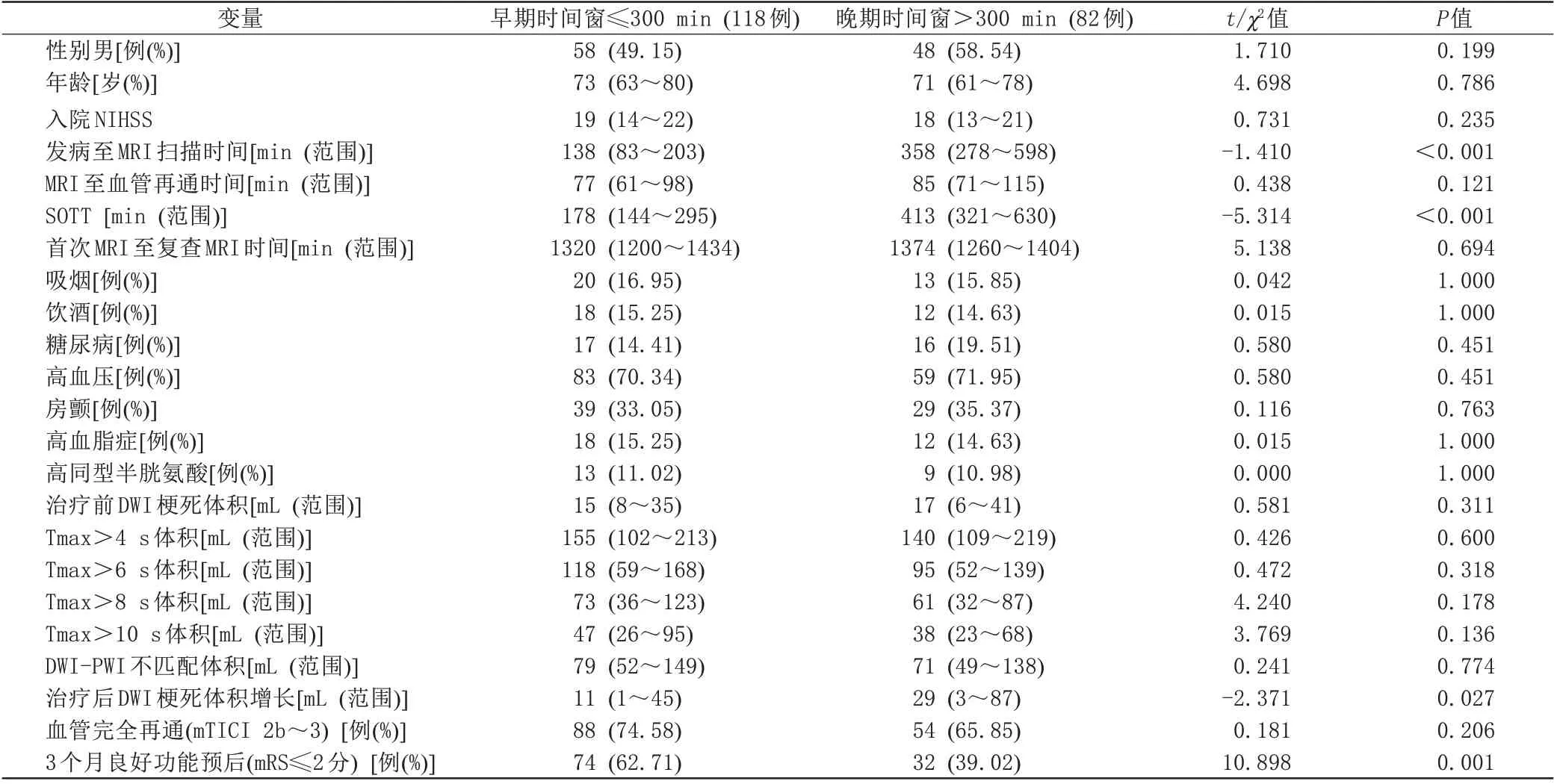
表1 不同時間窗卒中患者間各參數及預后比較Tab.1 Comparison of parameters and outcome between different time window in stroke patients
3 討論
中國急性缺血性腦卒中診治指南推薦靜脈溶栓治療和血管內治療可使閉塞的血管再通,血流再灌注,從而減小梗死體積,有效改善患者的預后[9]。然而,卒中的再灌注治療都有固定的時間窗,該時間窗可通過一系列的影像學檢查結合臨床癥狀來評估。多模MRI檢查可明確缺血范圍、估計缺血半暗帶的大小,為血管再通患者的篩選和預后判斷提供可靠的依據[10]。DWI-PWI 不匹配是目前臨床上最被認可的評估缺血半暗帶的方法[11]。以往的研究認為,與無DWI-PWI 不匹配患者相比,DWI-PWI 不匹配患者存在更多的再灌注、梗死進展延緩、更能從機械取栓中獲益從而獲得更好的預后[12-13]。然而,具有相同DWI-PWI 不匹配的卒中患者機械取栓治療后的預后是否相同,目前仍不清楚。
以往的研究已表明卒中患者預后依賴于干預時間窗[14]。然而,本研究通過比較存在同樣DWI-PWI 不匹配的前提下,時間窗對卒中患者機械取栓治療預后的影響。本研究根據納入研究對象SOTT 的中位數,將患者分為早期時間窗和晚期時間窗進行比較,發現雖然治療前核心梗死體積及DWI-PWI 不匹配體積無明顯差異,經過機械取栓治療后,與晚期時間窗相比,早期時間窗患者的梗死體積增長較小,3 個月功能預后較好。由此可見,DWI-PWI 不匹配患者臨床預后仍然具有時間依賴性。以往的研究認為,DWI-PWI 不匹配被認為與可挽救組織的數量密切相關[15]。本研究結果顯示,具有相同的DWI-PWI 不匹配患者根據不同SOTT 具有不同的梗死增長率及預后,這表明隨著缺血缺氧時間越長,可挽救的組織就越少,在同樣存在DWI-PWI 不匹配的患者中,晚期時間窗可挽救的組織較少,增長率較快,預后較差。Yeo等[16]發現側枝循環延遲與預后差及死亡率高相關,這一發現也證實了本研究結果。由于微血管循環的不可逆變化,在一定時間窗后再灌注治療可能是徒勞的,DWI-PWI 不匹配的存在并不會無限期延長干預時間窗。
盡管較多的研究表明超過取栓時間窗的大血管閉塞的卒中患者如果存在較多的DWI-PWI 不匹配也可從再灌注治療中獲益,但這些患者的血管再通程度至關重要[17-19]。本研究應用多元邏輯回歸分析探討卒中患者機械取栓治療后預后的影響因素,研究結果顯示血管再通程度、治療后DWI梗死體積增長及SOTT 為預測卒中預后的獨立預測因子,這與以往的研究一致[20-21]。Sheth 等[14]發現盡管卒中患者癥狀較重,越早的血管再通時間(120~240 min)越容易具有良好的功能預后。此外,本研究結果顯示治療后DWI梗死體積增長為預測卒中預后的獨立預測因子,然而,以往的研究認為治療前梗死體積與梗死體積增長均為預測卒中預后的獨立預測因子[22-23],這與本研究不一致。可能的原因為樣本不均質或納入標準不同,本研究納入的為DWI-PWI不匹配無明顯差異的卒中患者,不同治療時間窗內治療前DWI梗死體積無明顯差異。
本研究仍存在一定的局限性:由于本研究納入的是DWI-PWI不匹配類似的卒中患者,不同時間窗患者的DWI-PWI不匹配體積、DWI梗死體積差異較小,這可能是本研究中這些參數不是卒中預后影響因素的原因。其次,本研究為單中心研究,時間窗的分組為根據納入樣本SOTT 的中位數確定,根據不同時間窗分組,其結果可能也存在差異,需進一步擴大樣本量細化分組或進行多中心研究來驗證此結果。
綜上所述,DWI-PWI 不匹配卒中患者的臨床預后存在時間依賴性,早期時間窗、血管完全再通和治療后較小的DWI 梗死體積增長有利于卒中的良好功能預后。
作者利益沖突聲明:全體作者均聲明無利益沖突。

