左乙拉西坦治療癲癇的臨床效果研究
崔艷美
癲癇是神經系統的常見病,雖然發病率較低,但仍有很多患者患有此病。一旦確診,需要及時有效的治療,以減少腦損傷,提高患者的生活質量。隨著醫療水平的提高,癲癇的治療效果也在逐步提高。據有關統計,由于及時診斷和有效治療,70%的癲癇患者能獲得良好的治療效果。其余30%的患者仍無法有效控制病情。臨床研究認為,癲癇的發生主要是由于患者腦神經元出現異常發電癥狀,導致患者中樞神經系統功能出現陣發性紊亂,是一種由大腦中皮脂異常分泌引起的認知障礙,具有一定的隱蔽性。如果不及時采取有效的治療措施,隨著病情的發展,部分患者還會出現全身性發作的特點。它將嚴重影響患者的健康和生活質量[1]。目前臨床上使用的抗癲癇藥物多為抗癲癇藥。癲癇藥是一種長期治療藥物,有一定的副作用,特別是影響患者的骨代謝。隨著醫療技術的不斷發展,對控制癲癇藥物不良反應的要求也在逐步提高,從而提高患者的整體生活質量。本研究分析了左乙拉西坦治療癲癇的臨床效果,報告如下。
1 資料與方法
1.1 一般資料 選擇本院2018 年1 月~2019 年1 月癲癇患者共60 例,依據隨機數字表法分為對照組與觀察組,每組30 例。納入標準:①符合癲癇診斷標準;②對本研究方案簽署同意書。排除標準:①合并嚴重肝腎功能障礙;②合并凝血功能障礙;③合并精神疾病;④合并惡性腫瘤等其他嚴重疾病;⑥藥物禁忌。其中,對照組男17 例,女13 例;年齡4~56 歲,平均年齡(35.55±10.52)歲;病程2~9 年,平均病程(5.24±2.12)年。觀察組男18 例,女12 例;年齡4~56 歲,平均年齡(35.12±10.38)歲;病程2~9 年,平均病程(5.21±2.15)年。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 對照組患者給予丙戊酸鈉治療,服用量是15~20 mg/(kg·d),服用3 次/d,治療1 周,若癥狀得到控制則繼續維持該劑量治療,若未控制,增加至20~30 mg/(kg·d),服用3 次/d,治療12 個月。觀察組在該基礎上增加左乙拉西坦治療。初始劑量是0.25 g/次,2 次/d,治療1 周后增加至0.5 g/次,2 次/d,治療12 個月之后,每周減少0.25 g 的左乙拉西坦的劑量,直至完全停藥。
1.3 觀察指標及判定標準 比較兩組癲癇發作消失時間、住院時間、治療前后患者癲癇每次發作持續時間、癇樣放電情況、神經元特異性烯醇化酶、白細胞介素-2 以及腫瘤壞死因子-α、治療總有效率、不良反應發生情況。療效判定標準:顯效:癲癇發作次數減少>75%,癥狀體征消失;有效:癲癇發作次數減少50%~75%,癥狀體征好轉;無效:癲癇發作情況無明顯改善。總有效率=(顯效+有效)/總例數×100%。
1.5 統計學方法 采用SPSS22.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組癲癇發作消失時間、住院時間比較 觀察組癲癇發作消失時間、住院時間分別為(6.21±1.24)、(8.21±2.51)d,均短于對照組的(9.51±2.44)、(11.11±3.12)d,差異具有統計學意義(t=6.604、3.967,P=0.000、0.000<0.05)。
2.2 兩組治療前后相關臨床指標比較 治療前,兩組患者癲癇每次發作持續時間、癇樣放電情況、神經元特異性烯醇化酶、白細胞介素-2以及腫瘤壞死因子-α水平比較,差異無統計學意義(P>0.05);治療后,兩組患者癲癇每次發作持續時間、癇樣放電情況、神經元特異性烯醇化酶、白細胞介素-2以及腫瘤壞死因子-α水平均低于本組治療前,且觀察組低于對照組,差異均具有統計學意義(P<0.05)。見表1。
2.3 兩組臨床療效比較 觀察組總有效率高于對照組,差異具有統計學意義(P<0.05)。見表2。
表1 兩組治療前后相關臨床指標比較()
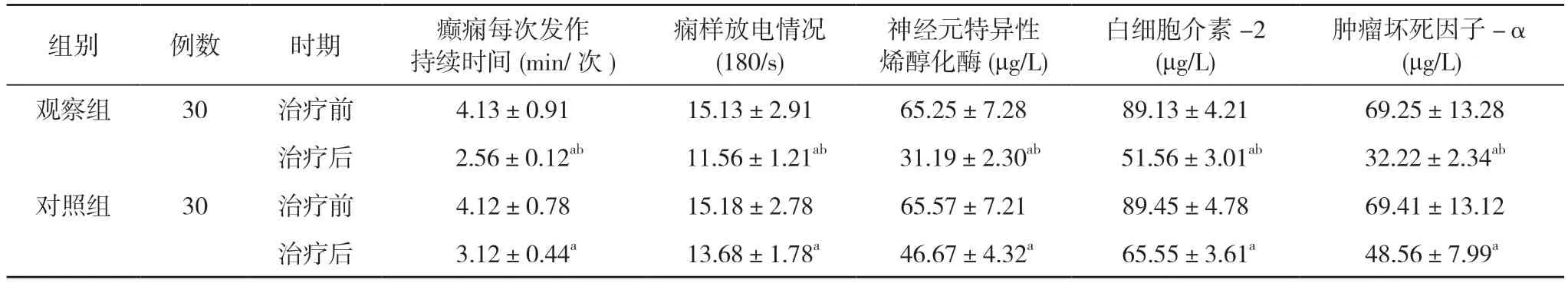
表1 兩組治療前后相關臨床指標比較()
注:與本組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05
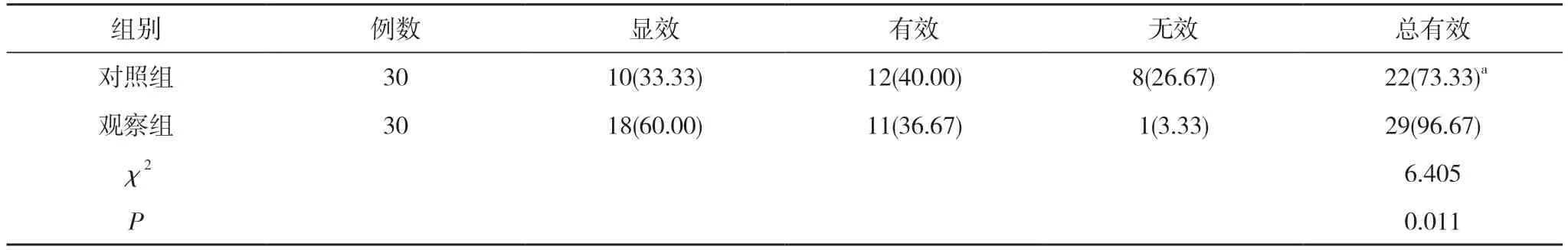
表2 兩組臨床療效比較[n(%)]
2.4 兩組不良反應發生情況比較 治療過程中,對照組出現皮疹2 例,失眠2 例,腹瀉1 例,惡心嘔吐1 例,腹痛1 例,不良反應發生率為23.33%(7/30);觀察組出現皮疹1 例,失眠2 例,腹瀉1 例,惡心嘔吐1 例,腹痛1 例,不良反應發生率為20.00%(6/30)。兩組不良反應發生率比較,差異無統計學意義(χ2=0.098,P=0.754>0.05)。
3 討論
癲癇可分為繼發性癲癇和原發性癲癇,其中原發性疾病在目前醫學界尚未得到充分的解釋。繼發性癲癇通常被認為是由腦部病變引起的。這種疾病的特點是大腦功能出現一過性和突發性的異常。其中病因不明的患者為原發病,受血管疾病、寄生蟲、感染創傷、繼發性癲癇等影響。癲癇也可以被認為是一種綜合征,它受到神經元異常放電的影響,導致人體神經系統、感覺和意識的異常,從而形成疾病。本病主要臨床表現為全身痙攣、半身及一側肢體僵硬。患者處于清醒狀態,并隨著疾病的嚴重程度逐漸失去知覺。此外,還有神經運動發作,患者有明顯的情緒、思維和知覺障礙,行動和意識都失控。此時,患者身體受妄想和幻覺支配,容易受傷。目前癲癇的檢查通常采用頭顱CT 和腦電圖(EEG),通過發現病灶和觀察腦波的變化來診斷癲癇的類型和嚴重程度。癲癇患者在發作刺激下,大腦皮層出現異常過度放電,意識、情緒、感覺等暫時性異常,出現肌肉痙攣、抽搐、意識不清、四肢屈伸、身體僵硬等,不僅影響了患者的健康和生活質量,也在一定程度上影響了兒童的健康和發育[2]。丙戊酸鈉是臨床上最常見的廣譜抗癲癇藥物之一。在治療中有一定療效,可提高腦內抑制性γ-氨基丁酸類神經遞質濃度,增強了對神經元的抑制,從而控制了患者的病情,但經過長時間的治療,效果并不好[3]。左乙拉西坦不僅可以防止神經元異常放電,還可以逐漸降低癲癇發作的頻率和程度,改善患者的臨床癥狀,有效控制治療后患者的病情。從而阻斷神經元中突觸前神經遞質的釋放,抑制其與突觸前膜蛋白的結合,從而達到控制癲癇發作的目的[4]。與常規治療相比,左乙拉西坦的實際應用機理有所不同。作為一種新型的抗癲癇藥物,大量數據表明,左乙拉西坦在使用過程中具有較多的抗癲癇機制,不僅能有效阻斷患者的鈣通道,還能有效改善患者的神經功能障礙。此外,還可以阻斷電壓依賴性鈉通道,從而縮短癲癇放電持續時間,進而減少電位數目,從根本上降低癲癇患者的發作頻率,有效抑制患者的發作[5]。本研究結果顯示,觀察組癲癇發作消失時間、住院時間均短于對照組,差異具有統計學意義(P<0.05)。治療后,兩組患者癲癇每次發作持續時間、癇樣放電情況、神經元特異性烯醇化酶、白細胞介素-2 以及腫瘤壞死因子-α 水平均低于本組治療前,且觀察組低于對照組,差異均具有統計學意義(P<0.05)。觀察組總有效率高于對照組,差異具有統計學意義(P<0.05)。兩組不良反應發生率比較,差異無統計學意義(P>0.05)。說明左乙拉西坦可與患者腦內突觸小泡蛋白結合,調節突觸小泡神經遞質的釋放,防止大腦皮層異常過度放電傳導。
綜上所述,常規治療基礎上聯合左乙拉西坦對于癲癇的治療效果確切,可更好改善患者的癲癇癥狀,并改善患者的血清學指標,未增加不良反應,安全性高。

