基于利益相關者理論的ICU 后綜合征全程管理模式探討
何 敏,江智霞,何興松,王 穎,胡汝均,李 元,周 靜,付 豹,陳泯竹,何曼曼,張 軍,鄭嘯天
1.遵義醫科大學,貴州563000;2.遵義醫科大學附屬醫院;3.中國人民解放軍96603 部隊醫院
重癥監護室(ICU)后綜合征(post-intensive care syndrome, PICS) 為ICU 幸存者或家屬成員在ICU 期間或轉出后新發生或持續惡化的一系列生理、心理或認知能力的損傷,或是此類損傷的組合[1-3]。10%~50% 的重癥病人存在抑郁、焦慮、創傷后應激障礙(PTSD)和睡眠障礙等癥狀,30%~80%的病人認知功能難以恢復到入ICU 前水平,50%~70%的ICU 病人轉出1 年后仍存在日常生活能力受限[4-5]。此外,因對親屬患重癥的強烈反應,照護工作繁重,且面臨各種壓力,家屬或照顧者也會出現生理及心理等異常,被定義為家屬ICU 后綜合征(PICS-F)[3,6],11.1%~45.8%的家屬/照顧者也存在焦慮、抑郁及PTSD 等癥狀。諸多癥狀群導致病人、家屬或照顧者生活質量低,回歸社會及工作障礙,加重社會及家庭負擔,引起廣泛關注[7]。
近年來,ICU 管理模式由單一專科醫生管理演變為由專科醫師、護理、理療師及臨床藥師民主管理的團隊模式[8];出院后社區醫師、全科醫師及家庭醫師等也參與原發疾病及PICS 的預防、診斷、治療及康復。在ICU 住院、普通病房、社區康復治療3 個階段中,其問題-干預-目標發生變化,專業人員的決策、照護、參與、協作及溝通等角色分工復雜,諸多因素均成為組建高效多學科診治團隊的障礙。基于家庭,家庭成員及親屬主要參與病人不同階段的診治及護理溝通、決策及照護等角色[3,9]。且家庭成員及親屬也可成為PICS 病人,導致照顧與被照顧/管理與被管理的交替狀態,惡性循環波及家庭導致家庭功能障礙、家庭危機甚至家庭瓦解。因此,基于3 個階段的問題-干預-目標,系統分析以病人與家庭為中心的各方參與者的角色分工及相關關系,重塑管理組織,成為有效預防與控制PICS的關鍵。
1984 年,弗里曼(Freeman)定義利益相關者(stakeholder)為那些能影響組織目標的實現或被組織目標的實現所影響的個人或群體,并提出利益相關者理論(stakeholder theory)是指企業的經營管理者為綜合平衡各個利益相關者的利益要求而進行的管理活動。近年來,利益相關者理論作為研究組織管理重要的工具和方法,越來越多地被運用到衛生領域(包括醫院、康復及保健等機構或組織)的研究[10-12]。因此,課題組在家庭醫師簽約全面實施背景下,基于利益相關者的理論與方法,采用“概念”分析框架和“問題-干預-目標”框架從專科、社區或家庭兩個視角系統分析以ICU 病人為中心的利益相關者的相關關系,揭示不同診治階段利益相關者的決策地位、角色及分工特征,探索并構建新型ICU 后綜合征組織管理模式。
1 PICS 概念
20 世 紀60 年 代,McKegney[13]首 次 報 道ICU 引 起精神障礙的病例以來,醫護人員逐步認識到ICU 相關并發癥的嚴重性及危害性。20 世紀80 年代,由日本學者將在ICU 住院病人身上發生的急性器質性病變合并智力受損的腦綜合征,如譫妄等定義為“ICU 綜合征”/“ICU 精神病”[14]。其主要表現為:ICU 獲得性衰弱(ICU-acquired weakness,ICU-AW);失用性萎縮及疲乏等生理障礙;抑郁、焦慮及PTSD 等心理及精神障礙;譫妄、記憶減退及注意力不集中等認知及行為障礙。此外,家屬或照顧者因對親屬患重癥的強烈反應,照護工作繁重,面臨各種壓力,也出現生理、心理等異常,也成為PICS-F[3,6]。2010 年,美國危重癥學會(Society of Critical Medicine,SCCM)將ICU 幸存者或家屬成員在ICU 期間或轉出后新發生或持續惡化的一系列生理、心理或認知能力的損傷,或是此類損傷的組合等定義為ICU 后綜合征[1-3]。基于家庭為單位的照顧理論,常視家庭為病人,而ICU 后綜合征為復雜癥狀群,常致1 名或多名照顧者轉變為PICS 病人。因此,結構異常、功能障礙、家庭危機等異常家庭表現也應該被定義PICS-F。總之,ICU 幸存者、照顧者及家庭均為PICS的易感主體;PICS 定義為ICU 幸存者或家屬成員在ICU 期間或轉出后新發生或持續惡化的一系列生理、心理或認知能力的損傷及其組合。
2 在ICU 住院期間的利益相關者
2.1 ICU 專科的利益相關者 基于概念分析,在ICU住院期間, 幸存者的問題表現以生理障礙及認知障礙為主,如ICU 獲得性衰弱、肌無力、疲勞、疼痛、睡眠障礙及譫妄等[15]。在基礎疾病及重癥診治基礎上,幸存者主要接受鎮靜/鎮痛,生理、心理及認知障礙的風險評估與預測[5],PICS 的監測、診斷及治療;此外,接受早期活動、ICU 日記及ICU 環境管理等非藥物干預[16-17];主要目標為提高ICU 轉出率、縮短住院時間和降低死亡及PICS/PICS-F 的發生率等[18]。因此,醫師、護士協作成為多學科團隊的主導,評估、預測、監測、診斷及治療等措施的專業性決定不同利益相關者的決策地位角色及分工[19]。此階段ICU 幸存者為第一利益相關者,其余包括專科醫師(包括ICU 專科)、臨床藥師、護士、物理治療師、營養師及心理醫師等。利益相關者在不同的國家及地區可能存在差異。基于“問題-干預-目標”分析表明,此階段利益相關者的決策地位、角色及分工表現為:①專科醫師(ICU 專科)負責基礎疾病及重癥診治方案的制訂與實施;②臨床藥師負責藥物治療(如鎮靜鎮痛)的用藥時機、種類、劑量、用藥持續及停藥時間管理;③護士(包括床旁、治療及康復護士)負責或協助生理、心理及認知障礙的監測及風險評估,實施環境管理,ICU 日記書寫、早期活動、疼痛與譫妄等的評估與管理,配合專科醫師實施醫/護-患溝通等;④物理治療師(康復護士)輔助被動運動或指導主動運動,如翻身、床上自行車、從坐姿轉為站姿、移動或行動等漸進性床邊活動及神經肌肉電刺激等;⑤營養師依據ICU 幸存者病情制訂、實施營養管理方案,評估營養管理效果;⑥心理醫師負責心理及認知障礙的評估與干預。
2.2 家庭視角的利益相關者 基于概念分析,照顧者也是PICS 的易感者,常面臨心理及精神壓力,尤其是喪親恐懼感等[20];病人入住ICU 為重大家庭生活事件,其家庭內部結構及功能紊亂,家庭角色、交往、分工及決策等常常陷入混亂狀態,極易惡化為家庭危機,甚至威脅家庭完整性致家庭瓦解[21-22]。因此,需要加強醫/護-患溝通、理性的醫療決策及充足就醫費用等措施;家庭醫師介入,加強家庭成員的心理及精神損傷監測與干預,實施家庭評估及家庭治療,包括家庭結構與功能的維護、子女撫育及教育管理、留守老人照顧及維持正常工作等措施[21]。主要目標為支持ICU 病人度過生命難關,緩解家庭成員心理及精神壓力,有效應對重大家庭緊張生活事件,維護家庭結構及功能的完整性,避免陷入家庭危機等。基于病人問題-干預-目標分析表明,家庭醫師協助家庭決策者應成為主導,依據掌握的經濟、知識、教育、照護及情感等資源特征,調整家庭成員的決策地位、角色、分工及交往方式。其利益相關者分別為家庭醫師、醫/護-患溝通者(醫護決策者)、籌集資金者、探視者、留守老人管理者、日常生活及家庭照顧者。利益相關者的決策地位、角色及分工如下:①家庭醫師實施家訪,開展家庭評估,實施就醫指導,適時實施家庭治療,鼓勵家庭成員辯清現實,緩解壓力;協助家庭成員調整其決策、角色及交往方式,有效應對家庭生活時間緊張,維護家庭結構及功能的完整性,避免陷入家庭危機;②醫/護-患溝通者(醫護決策者)掌握較多醫療知識者,負責醫/護-患溝通,并行醫療及護理決策;③籌集資金者掌握豐富經濟資源的家庭成員,負責醫療費用籌集;④探視者與病人間的感情親密者,負責與病人的感情溝通,樹立病人戰勝疾病的信心,支持并鼓勵病人積極配合診治及護理干預;⑤家庭照顧者負責家庭日常生活的運轉:⑥留守老人管理者負責消除留守老人恐懼心理,尤其帶病者,避免疾病加重,雪上加霜。具體照護目標、利益相關者、角色及分工特征見圖1。
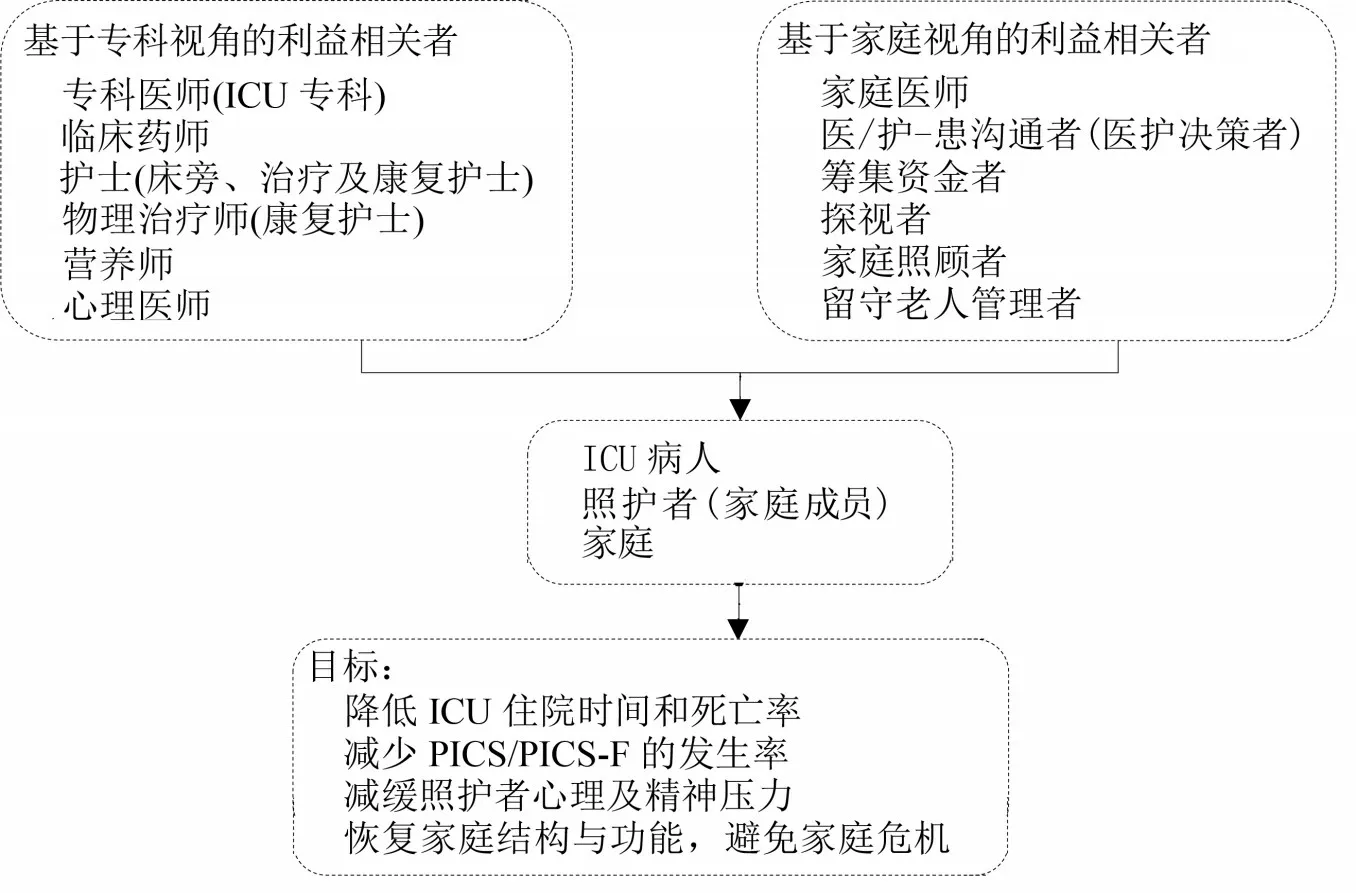
圖1 ICU 住院期間照護目標、利益相關者及其角色、分工特征
3 在普通病房住院期間利益相關者
3.1 基于專科病房視角的利益相關者 基于PICS 概念分析,病人已度過了生命難關,病情相對較平穩,成功轉入普通病房,住院環境及診治重點轉變為在普通病房接受專科診治;獲得性衰弱、疲勞、焦慮、抑郁及PTSD 等癥狀群會持續存在,甚至產生新的PICS 癥狀群;生理和心理障礙比較突出,而認知障礙減弱或消失[2]。病人主要接受專科診治、護理、康復鍛煉、營養管理及心理干預等;目標在于預防新PICS 的發生,消除或緩解PICS,提高原發疾病診治效果及并改善生活質量[18]。根據普通病房住院特征,病人主要矛盾轉化為PICS 預防與康復及專科疾病診治。基于病人問題-干預-目標分析表明,康復理療師(護士)與心理醫師(護士)協作應成為主導,PICS 的評估、康復、監測及原發病診治等的專業性決定不同利益相關者的決策地位、角色及分工。此階段其利益相關者包括康復/理療師(護士)、心理醫師(護士)、專科醫師及護士等。①康復/理療師(護士):針對PICS 制訂康復計劃并指導實施康復訓練,緩解生理性障礙,并預防新障礙的發生。②心理醫師(護士):評估病人焦慮、抑郁及PTSD 等癥狀群,適時實施心理疏導及正念減壓等措施緩解或消除心理和精神障礙;并適時監測,預防新障礙發生。③專科醫師:負責專科疾病診治方案的制訂及實施。④專科護士:負責專科疾病護理方案的制訂及實施。
3.2 基于家庭視角的利益相關者 基于PICS 概念分析,幸存者轉入普通病房接受康復-心理及專科疾病的多學科診治,家庭成員心理及精神壓力有所緩解,家庭功能有所恢復;但家庭成員生理性疲勞持續存在;由于對病人預后的不確定性,其焦慮及抑郁等癥狀群也持續存在[23];病人需長期照護,也需要恢復日常生活,照顧家庭老人及未成年子女等,面臨專科疾病診療及康復等家庭資源持續消耗問題[22]。此階段以幸存者及家庭成員的照護、恢復家庭功能及補充家庭資源等為主要措施,預防、緩解或消除PICS-F,提高病人診治效果及生活質量,恢復家庭功能為主要目標[24]。基于病人問題-干預-目標分析表明,家庭醫師協助照護者應成為主導,依據掌握知識、資源及與病人間感情等因素決定家庭成員的決策地位、角色與分工。所涉及利益相關者分別為長期照護者、家庭醫師、籌集資金者及醫/護-患溝通者(醫護決策者)。①照護者:掌握較多醫療知識和身體狀態良好且與病人感情親密者,負責長期照護并鼓勵病人積極配合專科診療及康復訓練;②家庭醫師:實施家庭評估及心理疏導,緩解或消除焦慮、抑郁等心理障礙;協助家庭成員的調整角色、分工及交往方式,恢復家庭功能;協助醫-患或護-患溝通;此外,協助補充家庭資源;③籌集資金者:掌握豐富經濟資源的家庭成員尋求補充家庭資源、籌集醫療費用;④醫/護-患溝通者(醫護決策者):掌握較多醫療知識者,負責醫/護-患溝通,并有效配合診治及康復訓練;⑤家庭照護者:負責家庭日常運作、照顧老人及未成年子女。具體照護目標、利益相關者、角色及分工特征見圖2。
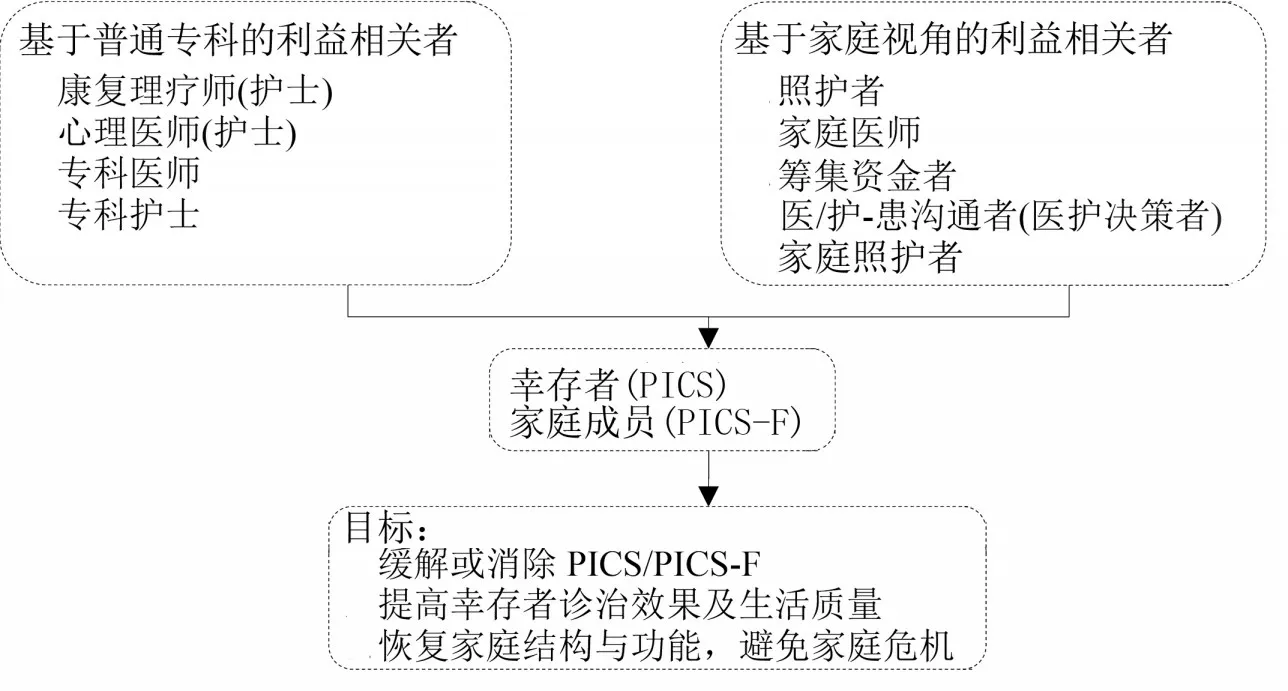
圖2 普通病房住院期間的利益相關者及其角色和分工
4 在社區/家庭期間利益相關者
4.1 基于社區視角的利益相關者 經ICU 和專科治療,幸存者基礎疾病達到臨床治愈或疾病穩定可出院到社區/家庭,幸存者表現為獲得性衰弱、焦慮、抑郁、PTSD、記憶力減退、注意力不集中,難以勝任工作及日常生活等[25]。基于社區衛生服務中心視角的分析,病人需接受社區鞏固治療、康復訓練、藥物及營養等干預措施[26];此階段以促進康復,避免殘疾,減少殘疾調整生命年(DALY),改善生活質量,促進病人重返家庭、社會或工作等為主要目標[25]。因此,在家庭醫師的協助下,社區醫師、護士則應成為主導,依據其專業屬性進行角色分工。所涉及利益相關者包括家庭醫師、社區康復/理療師(護士)、心理醫師(護士)及社區臨床藥師。①家庭醫師:負責實施電話隨訪和家庭隨訪,及時與康復理療師(護士)和心理醫師(護士)溝通協作;②社區康復/理療師(護士):負責評估病人的生理功能及康復訓練效能等,制訂并實施社區康復計劃;③心理醫師(護士),負責評估病人及家庭成員心理、精神、認知及生活質量,依據實際情況制訂、實施社區心理康復計劃,評估康復效果;④社區臨床藥師:負責評估出院后病人用藥依從性及治療效果,并適時調整用藥或停藥。
4.2 基于家庭視角的利益相關者 基于家庭視角的分析,幸存者及家庭成員主要接受鞏固治療、康復/理療、用藥及營養等家庭干預措施[26];此外,鼓勵病人及家庭成員主動承擔責任,調整家庭角色、分工與交往方式,促進家庭功能,以實現病人及家庭成員康復,避免殘疾,提高生活質量,促進病人及成員重返家庭、社會或工作,恢復家庭功能等目標。依據此階段問題-干預-目標,家庭醫師則應成為主導,基于幸存者及成員掌握資源情況,實現其角色及分工。 所涉及的利益相關者分別為家庭醫師、幸存者、其他家庭成員、親朋好友。①家庭醫師:實施家庭評估,必要時開展家庭治療及家庭康復,協調社區醫療資源包括社區康復理療師(護士)和心理醫師(護士)實施病人及家庭成員的康復訓練;鼓勵病人及成員主動承擔家庭責任,調整家庭角色、分工,恢復家庭功能及日常生活;②幸存者:主動融入家庭中,保持樂觀、積極的態度與信念,承擔家庭責任,接受鞏固治療和康復訓練;③其他家庭成員:主動承擔家庭責任,調整家庭角色及分工,盡快恢復家庭秩序;相互鼓勵,積極實施康復訓練,恢復正常生活并重返社會與工作崗位;④親朋好友:提供必要社會支持、關心、鼓勵及資源。具體利益相關者、角色及分工詳見圖3。
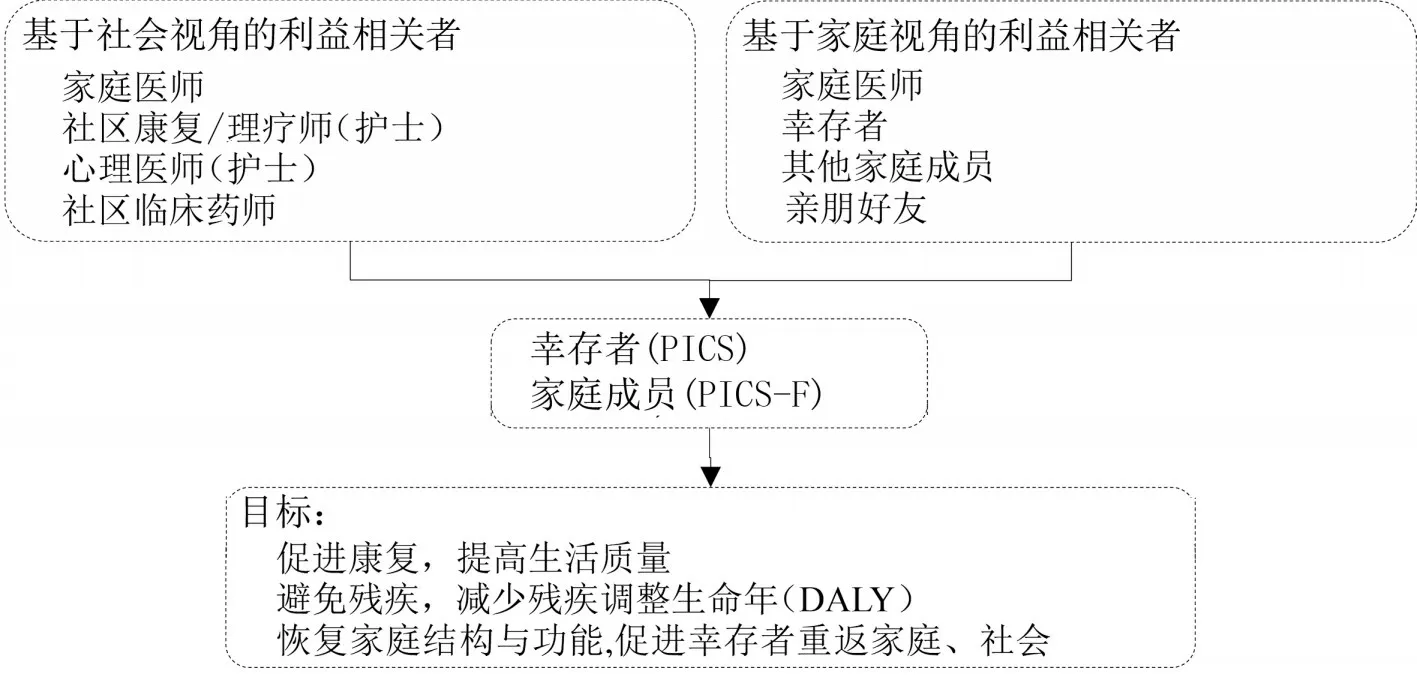
圖3 家庭/社區期間的利益相關者及其角色和分工
5 PICS/PICS-F 全程管理模式
基于概念分析,PICS 定義及內涵至少包含幸存者、照顧者及家庭3 個易感主體,ICU 幸存者或家屬成員在ICU 期間或轉出后新發生或持續惡化的一系列生理、心理或認知能力的損傷及其組合;以家庭為單元的PICS 則表現為家庭結構異常及功能障礙、家庭危機甚至家庭瓦解。專科-社區-家庭貫穿于PICS 全程治療,其預防、治療與康復往往是一個長期且復雜的過程,需要群體共同努力獲得最大程度且最優化的預后結局[27]。在家庭醫師簽約全面實施背景下[28-29],基于利益相關者的理論與方法,依據問題-干預-目標框架從專科和家庭兩個視角系統分析重癥病人的ICU 住院、普通病房住院及社區/家庭康復3 個不同階段的利益相關者、決策地位、角色及分工,重塑診療及照護組織,構建新型管理模式。基于利益相關者理論的ICU 后綜合征全程管理模式見圖4。

圖4 基于利益相關者理論的ICU 后綜合征全程管理模式
5.1 ICU 住院期間組織重塑及管理模式 在專科和家庭雙視角下,病人均為第一利益者。專科視角下,依據問題-干預-目標的特征,其利益相關者應以病人為中心,醫-護為主導,依據專業特長調整醫護、康復及心理等角色、分工及決策地位,重塑ICU 診療組織,形成多學科診治團隊。家庭視角下,其利益相關者應以家庭成員和家庭單元為中心,家庭醫師協助決策者為主導,依據掌握經濟、知識、教育、照護及情感等資源特征,調整家庭成員的角色、分工、交往方式及決策地位,重塑決策及照護組織。以家庭醫師為紐帶,建立專科與家庭溝通橋梁,強化家庭與專科間的有機互動,形成以“病人-家庭成員-家庭單元”為中心的整體管理模式,促進有效的醫/護-患溝通,降低ICU 住院時間和死亡率,減少PICS/PICS-F 的發生率,減緩照護者心理及精神壓力,恢復家庭結構與功能,避免家庭危機及家庭瓦解。
5.2 普通病房住院期組織重塑及管理模式 普通病房住院期,病人轉為幸存者,主要矛盾轉化為PICS 預防與康復及專科疾病診治。利益相關者相關關系以康復/理療師(護士)-心理醫師(護士)協作為主導,依據PICS 的評估、康復、監測及原發病診治等的專業性而確定不同利益相關者的角色、分工及決策地位,重塑幸存者PICS 評估、康復、監測及原發病診療組織,建立多學科管理團隊。家庭視角下,家庭成員照護、恢復家庭結構與功能及補充家庭資源等為主要問題。家庭醫師協助照護者成為主導,依據掌握知識、資源及與病人間感情等因素決定家庭成員的角色、分工及決策地位,重塑家庭成員PICS 評估、監測、康復、家庭評估及治療組織,建立家庭成員-家庭單元管理團隊。以家庭醫師為紐帶,建立普通專科與家庭溝通橋梁,強化專科與家庭間的有機互動,形成以幸存者-家庭成員-家庭單元為中心的整體康復管理模式,預防、緩解或消除幸存者及家庭成員的PICS,提高幸存者診治效果及生活質量,恢復家庭結構及功能。
5.3 社區/家庭期間組織重塑及管理模式 經ICU和專科治療,幸存者基礎疾病達到臨床治愈或疾病到穩定可出院到社區/家庭。針對幸存者-家庭成員-家庭單元的康復問題:社區干預層面,在家庭醫師的協助下,以社區醫師-護士為主導,依據問題及社區資源特征,重塑社區醫師(護士)、全科醫師(護士)/家庭醫師(護士)康復管理組織,形成社區理療及心理干預、用藥管理的多學科康復團隊;家庭干預層面,以家庭醫師為主導,重塑幸存者、家庭成員、親朋好友等照護管理組織,依據掌握資源分配角色、分工及決策地位,形成高效的家庭康復及照護團隊。以家庭醫師為紐帶,建立社區與家庭溝通橋梁,強化家庭與社區間的有機互動,形成幸存者-家庭成員-家庭單元為中心的整體康復管理模式,促進幸存者康復,避免殘疾,改善生活質量,重返家庭、社會或工作,恢復家庭結構與功能,促進家庭和諧。
6 小結
本研究發現,ICU 幸存者、照顧者及家庭均為PICS 的易感者。基于不同易感者的問題-干預-目標確定診療及照護角色、分工及決策權,課題組提出以幸存者康復、成員健康、家庭和諧為目標,構建基于病人-家庭成員-家庭單元全維度的管理模式。進一步發現,PICS/PICS-F 問題具有多學科及全程屬性,問題全程貫穿ICU 住院、普通專科住院及回歸社區/家庭3 個階段,預防與治療并存。基于不同階段的問題-干預-目標確定專業角色、分工及決策權,以預防與控制PICS。因此,課題組提出避免殘疾、回歸家庭、工作與社會的目標為導向,構建專科診療-社區及家庭康復/治療有機融合的全程多學科管理模式。在家庭醫師逐步普及的背景下,基于家庭醫師的協助性、紐帶、主導、協調等職能,課題組提出構建家庭醫師參與或主導全程管理管理模式。本研究將理論聯系實踐,探索并構建新型ICU 后綜合征管理模式,期望為有效預防與控制PICS/PICS-F,促進幸存者回歸家庭、工作及社會,恢復家庭和諧提供借鑒。

