高通量血液透析對老年終末期腎臟病患者衰弱的影響
張金金,靳蕊霞,孫 偉
(1.錦州醫(yī)科大學(xué)盤錦市中心醫(yī)院 研究生培養(yǎng)基地, 遼寧 錦州 124000; 2. 錦州醫(yī)科大學(xué)附屬第一醫(yī)院 腎內(nèi)科, 遼寧 錦州 121000; 3.錦州醫(yī)科大學(xué)北部戰(zhàn)區(qū)總醫(yī)院 研究生培養(yǎng)基地, 遼寧 錦州 110000)
近年來,全球人口老齡化的趨勢越來越顯著,全球的出生預(yù)期壽命從1990年的65.6歲增加到2017年的73歲,而健康預(yù)期壽命從1990年的62.4歲增加到2017年的63.5歲,這表明健康狀況不佳的人壽命也在延長[1]。糖尿病、高血壓等導(dǎo)致慢性腎臟病增加,以致終末期腎臟病(end-stage renal disease, ESRD)的發(fā)病率逐年升高。ESRD患者需要腎臟替代治療,包括腎臟移植、血液透析、腹膜透析, 但由于腎臟供體的缺乏,多數(shù)患者選擇透析。隨著接受透析的ESRD人口也在老齡化,困擾老年人口衰弱的問題在ESRD的患者更加突出[2]。
衰弱被認(rèn)為是老年人多種生理系統(tǒng)儲備及抵抗力降低,或多系統(tǒng)的功能紊亂失調(diào),從而導(dǎo)致機(jī)體承受壓力的平衡力喪失、機(jī)體易損性增加的一種非特異狀態(tài)[3]。盡管衰弱與年齡之間有很強(qiáng)的正相關(guān)性,但慢性病患者似乎也易患衰弱。研究表明,有7%的老年社區(qū)人口,14%的非透析慢性腎臟病患者表現(xiàn)為衰弱,而在維持性血液透析患者中,成年人發(fā)生率約為42%[4]。衰弱被認(rèn)為是維持性血液透析患者死亡率的新型獨(dú)立預(yù)測因子[5]。
1 資料與方法
1.1病例選擇 2018年11月-2019年5月在盤錦市中心醫(yī)院血液透析中心治療的86例老年ESRD患者。由一名經(jīng)培訓(xùn)的護(hù)士完成透析前患者的衰弱狀況的評估,根據(jù)就診時間依次排號,將衰弱和非衰弱患者分別按照奇數(shù)入LFHD組,偶數(shù)入HFHD組。HFHD組43例, 男23例,女20例, 年齡60~88歲,平均(66.56±6.79)歲,平均透析齡19(48)月。LFHD組43例,男25例,女18例, 年齡60~79歲,平均(67.28±5.55)歲,平均透析齡41(43)月。兩組患者一般資料差異無統(tǒng)計學(xué)意義。
1.2選擇標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):(1)符合ESRD的診斷標(biāo)準(zhǔn)GRF<15 ml/(min·1.73 m2);(2)在本院行規(guī)律性血液透析治療大于3個月;(3)能正常理解文字內(nèi)容,意識清楚,可以正常溝通;(4)符合我國《老年人權(quán)益保障法》規(guī)定年齡>60歲的患者。排除標(biāo)準(zhǔn):(1)嚴(yán)重感染;(2)急性腎衰竭;(3)合并血液系統(tǒng)疾病及惡性腫瘤患者;(4)研究對象拒絕配合參與該研究。本研究通過醫(yī)院倫理委員會批準(zhǔn),所有的患者及家屬自愿參加本研究。
1.3血液透析 兩組患者透析通路為動靜脈內(nèi)瘺,均采用德國貝朗透析機(jī)710200T血液透析機(jī),碳酸氫鹽作為緩沖液,低分子肝素鈣抗凝,規(guī)律持續(xù)透析6個月,每周透析3次,每次透析持續(xù)時間為4 h,血流量和透析液流量分別200~300 ml/min, 500 ml/min。LFHD組患者使用德國費(fèi)森尤斯F6HPS低通量聚砜膜透析器,面積為1.5~1.7 m2。LFHD組患者透析期間每月給予2次血液灌流。HFHD組患者使用德國費(fèi)森尤斯FX60高通量聚砜膜透析器,面積為1.5~1.7 m2。其他基礎(chǔ)治療無差異。
1.4檢查項目 (1)所有研究對象在透析開始前(禁食12 h后)抽血,觀察治療前后血鉀(K)、血鈉(Na)、血鈣(Ca)、血磷(P)、肌酐(SCr)、尿素(Urea)、維生素B12(VitB12)、白蛋白(ALB)、膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C)、甲狀旁腺激素(PTH)、β2-微球蛋白(β2-MG)、紅細(xì)胞(RBC)、白細(xì)胞(WBC)、血紅蛋白(Hb)、紅細(xì)胞比容(HCT)等水平的變化。(2)采用FRAIL量表評估透析前后兩組患者的衰弱狀況,該量表包括五項條目,每項1分,≥3分為衰弱,0~3分為衰弱前期,0分為健康老年人。
2 結(jié) 果
2.1實驗室指標(biāo)變化 規(guī)律透析6個月后,HFHD組的P、PTH、β2-MG、VitB12、TG、SCr、Urea、ALB水平明顯下降(P<0.05);而Hb、HDL-C、HCT水平顯著增加(P<0.05)。而兩組的K、Na、Ca、RBC、WBC 、ALP、TC、LDL-C水平差異無統(tǒng)計學(xué)意義(P>0.05)。見表1~5。
2.2治療前后衰弱情況 規(guī)律透析6個月后 HFHD組衰弱患病人數(shù)明顯減少,且兩組差異有統(tǒng)計學(xué)意義(P<0.05)。見表6。
2.3影響因素分析 將是否衰弱作為因變量,將年齡、透析齡、P、PTH、β2-MG、VitB12、Hb、HCT、ALB、TG、HDL-C作為自變量,進(jìn)行多因素Logistic回歸分析。統(tǒng)計結(jié)果顯示年齡、P、PTH、β2-MG、Hb、ALB是衰弱的影響因素。見表7。
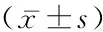
表1 兩組K、Na、Ca和P變化
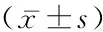
表2 兩組Urea、 SCr、 UA和VitB12變化
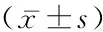
表3 兩組PTH 、β2-MG、RBC和WBC變化
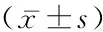
表4 兩組HCT、Hb、 ALP和ALB 水平的變化
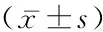
表5 兩組TG、TC、 HDL-C和LDL-C變化

表6 兩組衰弱情況變化[例(%)]

表7 老年ESRD患者衰弱的影響因素分析
3 討 論
衰弱的發(fā)展與ESRD患者蛋白質(zhì)能量消耗和肌肉骨骼并發(fā)癥的發(fā)生有關(guān)[6], 尿毒癥引起的食欲下降以及因腎病進(jìn)行的飲食限制均可導(dǎo)致ESRD患者的營養(yǎng)不良[7],且維持性血液透析患者在透析過程中不可避免的也會產(chǎn)生蛋白質(zhì)能量的消耗[8]。該人群的肌肉骨骼并發(fā)癥主要有肌肉抽搐、關(guān)節(jié)疼痛,引起這類并發(fā)癥的主要原因是低鈣血癥、高磷血癥、PTH及β2-MG增高引起的淀粉樣變[9]。在本研究中, HFHD組較LFHD組能夠更好地改善鈣磷代謝紊亂,降低PTH和β2-MG水平,而且Logistic回歸分析顯示P、PTH及β2-MG是衰弱的影響因素。
日本的一項研究[10]證明ALB和Hb可以有效地提示在社區(qū)居住的老年人中衰弱病例的身體狀況,并通過這些臨床生物標(biāo)志物客觀評估、縱向觀察以監(jiān)測該人群中衰弱的身體狀況。在我們的研究中,將ALB、Hb作為營養(yǎng)相關(guān)的生物學(xué)標(biāo)志物用以研究老年ESRD患者的營養(yǎng)狀況與衰弱的關(guān)系。經(jīng)過6個月持續(xù)規(guī)律的透析后,兩組患者Hb和ALB有顯著差異,并證明以上兩項均是衰弱的影響因素。這也與Kutner等[11]研究結(jié)果相符,Hb水平與衰弱呈正相關(guān)。所以,我們可以通過改善營養(yǎng)狀況來降低老年ESRD患者衰弱程度。
一項meta分析[12]顯示在較低水平的ALB患者中, HFHD的效益遠(yuǎn)大于LFHD。國內(nèi)的一項研究證明,與LFHD相比,HFHD的ALB水平顯著升高[13]。本研究顯示HFHD的ALB水平降低,這可能與研究對象為年齡大于60歲的老年患者,研究時間短,患者長期伴有慢性疾病,存在多病共存,多重用藥的現(xiàn)象有關(guān),且諸多原因會對血清ALB生成造成不利影響,導(dǎo)致血清ALB水平降低。
本研究選擇的研究對象為大于60歲的老年ESRD患者,該人群衰弱的患病率為45%。與之前國外的研究結(jié)果相似[4],但并非完全一致,可能由不同的衰弱評估方法,研究人群及研究地區(qū)的差異性造成。此次研究顯示兩組患者經(jīng)過不同的透析方式后,HFHD組患者衰弱的情況有顯著改善。因此,應(yīng)重視不同的透析方法對老年ESRD患者衰弱的影響,減少該人群不良后果的發(fā)生。

