針刺左側大鐘穴對右側腦梗死恢復期患者自主神經功能影響
文立楊,程為平,程光宇,張奇,肖飛,劉玥
(1.黑龍江中醫藥大學,哈爾濱 150040;2.黑龍江中醫藥大學附屬第一醫院,哈爾濱 150040)
腦梗死是臨床常見的腦血管疾病之一,是因腦部血液出現循環障礙,導致相應的腦組織出現缺氧、缺血的相關神經系統癥狀[1]。研究[2-3]表明,腦梗死具有較高的發病率、死亡率及致殘率,在中國已經成為導致死亡的首要原因,且每年仍新增200萬患者,嚴重影響著中國人民的生命健康安全。腦梗死可以直接損傷自主神經的中樞部位,破壞心臟自主神經系統的平衡調節而出現心率失常等病癥。研究[4]表明,針刺人體相關穴位可以調節腦梗死患者的心臟自主神經,平衡迷走神經和交感神經張力,利于患者的臨床康復。因此筆者對40例右側腦梗死恢復期患者給予左側大鐘穴針刺,以探究針刺此穴對患者自主神經功能的影響,為針刺大鐘穴治療腦梗死提供依據。
1 臨床資料
1.1 一般資料
80例右側腦梗死恢復期患者均來自2017年5月至2018年5月黑龍江中醫藥大學附屬第一醫院針灸二科門診及病房,按照隨機數字表法隨機分為大鐘穴組和非經非穴組,每組40例。經統計學分析,兩組患者的基線資料比較,差異無統計學意義(P>0.05),具有可比性。詳見表1。

表1 兩組一般資料比較
1.2 診斷標準
參照《中國急性缺血性腦卒中診治指南2018》[5]中腦梗死的診斷標準。
1.3 納入標準
①符合上述中西醫診斷標準者;②腦梗死部位經CT等影像學確認病灶位于右側腦,且處于腦梗死恢復期,發病1~6個月者;③年齡45~75歲者;④經影像學診斷為腦梗死且病灶明確者;⑤生命體征穩定,病情平穩者;⑥近7 d未進行影響自主神經調節功能相關的治療者;⑦能夠接受針刺者;⑧經受試者同意并自愿配合此次試驗者。
1.4 排除標準
①不符合上述納入標準者;②大鐘穴附近、右鎖骨外緣、左右肋弓緣下的皮膚有破潰或皮疹者;③正服用嚴重影響自主神經功能或心率藥物者,如激素類、洋地黃等藥物;④不能配合進行試驗者。
1.5 剔除標準
①納入后自行服用對心率變異性有影響的食品和藥品者;②試驗開始前飲用酒、茶、咖啡或吸煙者;③試驗開始前強烈情緒波動不能平復者;④試驗開始前劇烈運動者;⑤試驗進行過程中主動要求退出者;⑥因各種原因未能完成試驗者;⑦試驗過程中病情變化者。
2 治療方法
2.1 試驗前準備
囑受試者安靜仰臥躺好,將胸部充分暴露。由專業操作人員用一次性無菌棉簽蘸取適量生理鹽水擦拭右鎖骨外側緣下方,取一片一次性心電電極片除去貼膜后貼于此處,如此方法對右肋弓下緣及左肋弓下緣進行處理。將黑色電極置于右鎖骨外側緣下方的電極片金屬扣上;紅色電極置于左肋弓緣下方的電極片金屬扣上;綠色電極置于右肋弓緣下方的電極片金屬扣上。最后將電極導線與動態心電記錄儀(medilog? AR12動態心電記錄儀,AUSTRIA)相連接,啟動儀器,開始記錄。
2.2 大鐘穴組
大鐘穴定位參考石學敏主編《針灸學》[6],太溪穴直下 0.5寸稍后,當跟腱內緣處。常規消毒后,取 0.35 mm×40 mm一次性針灸針,左側大鐘穴直刺,針刺深度 0.3~0.5寸,行平補平瀉捻轉手法(頻率 6轉/s,行針15 s,共90轉),針刺部位出現酸麻重脹感即得氣。留針20 min。
2.3 非經非穴組
非經非穴定位為左側大鐘穴下1 cm處。常規消毒后,取0.35 mm×40 mm一次性針灸針直刺受試者左側大鐘穴下1 cm處,針刺深度0.3~0.5寸,行平補平瀉捻轉手法(頻率6轉/s,行針15 s,共90轉),針刺部位出現酸麻重脹感即得氣。留針20 min。
2.4 試驗時間
試驗總共進行30 min。試驗開始前5 min,將儀器連接好同時囑受試者放松;5 min后啟動儀器同時開始記錄針刺前5 min(記錄為針刺前);記錄5 min后針刺受試者左側大鐘穴并使之得氣(記錄為針刺時);記錄 15 min后即針刺后 10 min(記錄為留針時);記錄25 min后即針刺后20 min,將針灸針撥出(記錄為出針時);記錄30 min后即針刺后25 min,關閉儀器停止記錄(記錄為出針后)。
3 治療效果
3.1 觀察指標
觀察兩組低頻功率(LF)、高頻功率(HF)、低頻功率百分比(LF%)、高頻功率百分比(HF%)、低頻功率與髙頻功率比值(LF/HF)、信號總功率(TP)的變化。
3.2 統計學方法
采用SPSS22.0統計軟件對數據進行分析。符合正態分布的計量資料采用均數±標準差表示。不符合正態分布的數據應用統計軟件取其對數使其轉換為符合正態性的數據;之后對所有數據進行方差齊性檢驗,若符合方差齊性檢驗者則選用重復測量單因素方差分析法,若不滿足方差齊性檢驗者則選用非參數檢驗。以P<0.05為差異有統計學意義。
3.3 治療結果
3.3.1 兩組不同時間LF、HF比較
由表2可見,兩組針刺各個時間段LF、HF與針刺前比較,差異有統計學意義(P<0.01);大鐘穴組針刺各個時間段LF、HF低于非經非穴組(P<0.05)。
表2 兩組不同時間LF、HF比較 (±s,ms2)
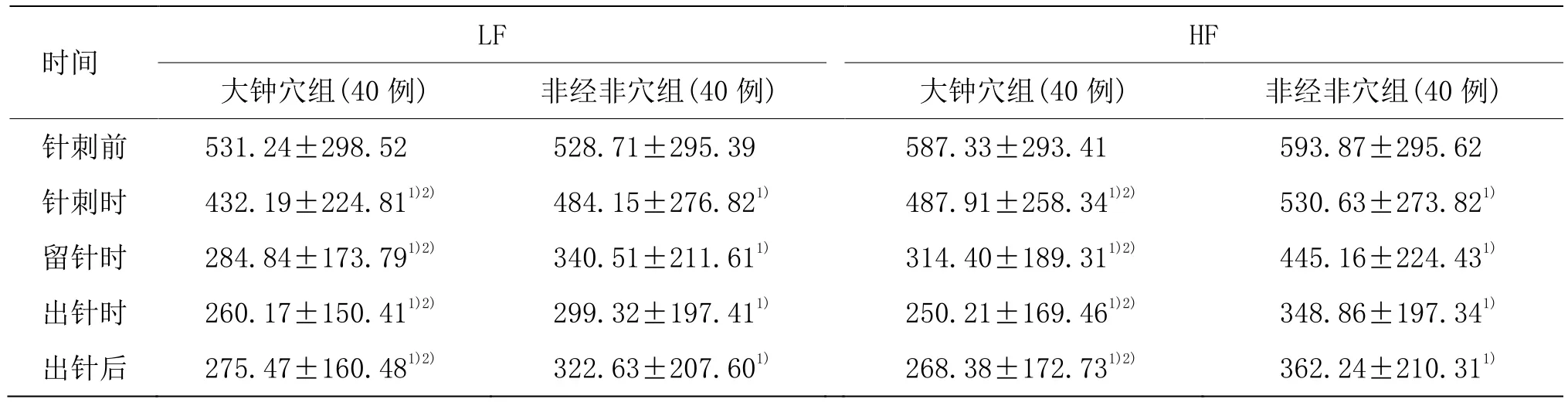
表2 兩組不同時間LF、HF比較 (±s,ms2)
注:與同組針刺前比較1)P<0.01;與非經非穴組比較2)P<0.05
時間 LF HF大鐘穴組(40例) 非經非穴組(40例) 大鐘穴組(40例) 非經非穴組(40例)針刺前 531.24±298.52 528.71±295.39 587.33±293.41 593.87±295.62針刺時 432.19±224.811)2) 484.15±276.821) 487.91±258.341)2) 530.63±273.821)留針時 284.84±173.791)2) 340.51±211.611) 314.40±189.311)2) 445.16±224.431)出針時 260.17±150.411)2) 299.32±197.411) 250.21±169.461)2) 348.86±197.341)出針后 275.47±160.481)2) 322.63±207.601) 268.38±172.731)2) 362.24±210.311)
3.3.2 兩組不同時間LF%、HF%比較
由表3可見,兩組針刺各個時間段LF%、HF%與針刺前比較,差異具有統計學意義(P<0.01);大鐘穴組針刺各個時間段 LF%、HF%低于非經非穴組,差異具有統計學意義(P<0.05)。
表3 兩組不同時間LF%、HF%比較 (±s)
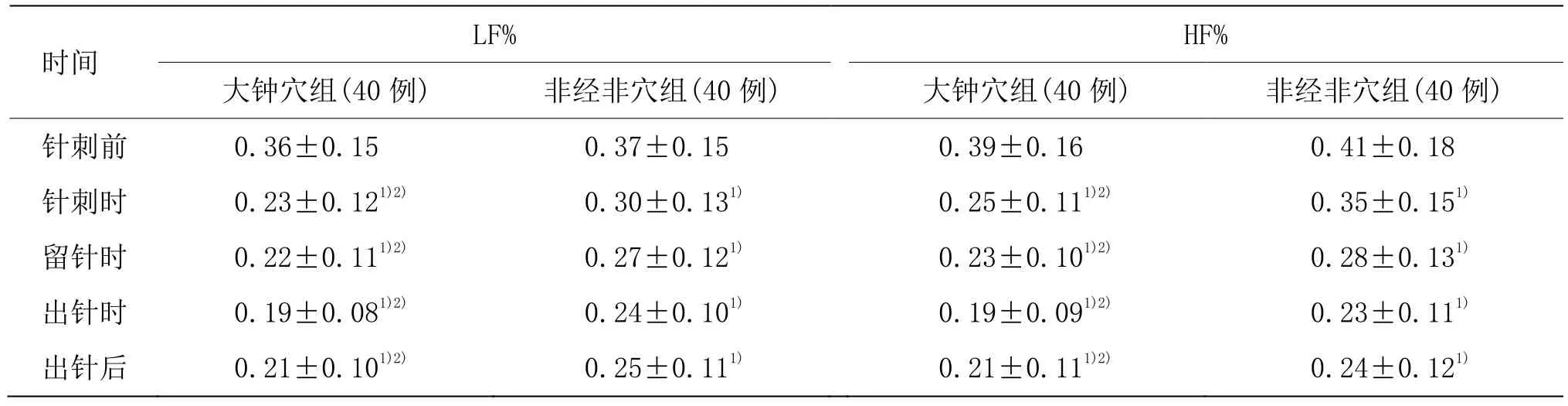
表3 兩組不同時間LF%、HF%比較 (±s)
注:與同組針刺前比較1)P<0.01;與非經非穴組比較2)P<0.05
時間 LF% HF%大鐘穴組(40例) 非經非穴組(40例) 大鐘穴組(40例) 非經非穴組(40例)針刺前 0.36±0.15 0.37±0.15 0.39±0.16 0.41±0.18針刺時 0.23±0.121)2) 0.30±0.131) 0.25±0.111)2) 0.35±0.151)留針時 0.22±0.111)2) 0.27±0.121) 0.23±0.101)2) 0.28±0.131)出針時 0.19±0.081)2) 0.24±0.101) 0.19±0.091)2) 0.23±0.111)出針后 0.21±0.101)2) 0.25±0.111) 0.21±0.111)2) 0.24±0.121)
3.3.3 兩組不同時間點TP、LF/HF比較
由表4可見,兩組針刺各個時間段TP與針刺前比較,差異具有統計學意義(P<0.01);大鐘穴組針刺各個時間段 TP低于非經非穴組,差異具有統計學意義(P<0.05);兩組針刺各個時間段LF/HF與針刺前比較,差異具有統計學意義(P<0.01);大鐘穴組針刺各個時間段 LF/HF高于非經非穴組,差異有統計學意義(P<0.05)。
表4 兩組不同時間點TP、LF/HF比較 (±s)
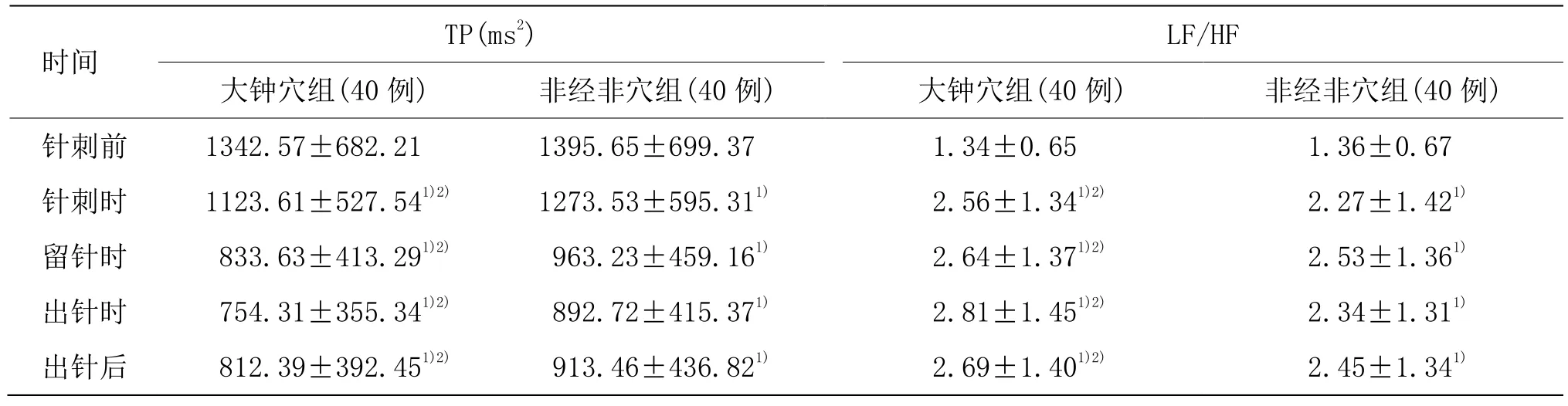
表4 兩組不同時間點TP、LF/HF比較 (±s)
注:與同組針刺前比較1)P<0.01;與非經非穴組比較2)P<0.05
時間 TP(ms2) LF/HF大鐘穴組(40例) 非經非穴組(40例) 大鐘穴組(40例) 非經非穴組(40例)針刺前 1342.57±682.21 1395.65±699.37 1.34±0.65 1.36±0.67針刺時 1123.61±527.541)2) 1273.53±595.311) 2.56±1.341)2) 2.27±1.421)留針時 833.63±413.291)2) 963.23±459.161) 2.64±1.371)2) 2.53±1.361)出針時 754.31±355.341)2) 892.72±415.371) 2.81±1.451)2) 2.34±1.311)出針后 812.39±392.451)2) 913.46±436.821) 2.69±1.401)2) 2.45±1.341)
4 討論
中醫學中并無腦梗死具體病名的具體記載,根據其臨床表現可將其歸屬于“中風病”的范疇。其發病病機總體屬于陰陽失調、氣血逆亂,病位雖在腦,但與腎、心、肝等臟腑密切相連,同時又與風、火、痰、瘀等因素相關[7]。研究表明,腦梗死后大多會出現自主神經功能異常,而自主神經功能異常又可影響腦梗死的預后[8]。腦血管疾病的發生,與心臟自主神經功能的異常有著密切的聯系。卒中后容易出現腦心綜合征,多因病變在自主神經中樞,而出現心血管功能障礙,由此可見腦梗死與心血管疾病密切相關[9]。根據研究[10],急性腦梗死后可引起心率失常,且發病率較高,大約為急性腦梗死患者的 6%。而針對心律失常,心臟自主神經功能的異常常是主要原因,若心臟自主神經功能出現異常則可能會導致嚴重的心律失常,導致死亡。因此,對腦梗死后患者的心臟自主神經功能檢測尤為重要。心臟自主神經包括交感神經和迷走神經,而心率變異性可以較好地反映兩者之間的關系,反映心臟自主神經功能。心率變異性是一種檢測竇性心搏心動周期的微小差異,是目前評價自主神經功能比較有價值、比較簡便的方法之一,為近些年來評價卒中后自主神經功能提供了堅實的理論基礎[11]。對于心率變異性的分析主要包括線性分析法和非線性分析法,因為非線性分析法理論機理尚不明確,故臨床報道較為少見。目前臨床大多采用線性分析法,較為常用的是心率變異性頻域分析法,通過心率變異性頻域分析可知心率變異性不同的功率譜,從而測定心臟自主神經功能的活動。目前常用的頻域指標包括LF、HF、LF%、HF%、LF/HF、TP,其中LF為心率變異性的低頻段功率,受迷走神經和交感神經的雙重支配,但以交感神經為主,故數值可反饋交感神經活性,而 LF%為心率變異性的低頻段功率的百分比,與 LF相比,可避免總功率等因素對交感神經的影響,更能直接反映交感神經功能;HF為心率變異性的高頻段功率,受迷走神經控制,且與呼吸等因素有關,故可反映迷走神經活性,而 HF%為心率變異性的高頻段功率的百分比,與 HF相比較,可避免受總功率影響,更能直接反映迷走神經功能;LF/HF為心率變異性的低頻段功率與高頻段功率的比值,可反映交感神經與迷走神經之間的關系,更好地反映自主神經張力的均衡性;TP為心率變異性信號總功率,受自主神經影響,可反映自主神經功能的總變化,因此本研究選取LF、HF、LF%、HF%、LF/HF、TP為評價指標,以反映自主神經的交感神經、迷走神經功能及交感神經與迷走神經張力平衡和自主神經總體情況變化[4,12]。
絡穴是絡脈在本經別出部位的輸穴,十五絡脈作用為加強表里陰陽的溝通、運輸營衛氣血、滋養全身,同時彌補了十二經脈循行的不足。絡穴不但可治療所屬經脈相關疾患,同時也可治療其相表里經脈的相關疾患,從而使經脈的主治范圍擴大。大鐘穴,又名太鐘;鐘,鍾也,有藏聚之意。大鐘穴為足少陰腎經的絡穴,腎經從大鐘別出,絡屬膀胱經,腎與膀胱經相表里,足太陽膀胱經行脊后入絡上行于腦,又并經上至手厥陰心包經下,所以針刺大鐘穴可以共同調節足少陰腎、足太陽膀胱經、手厥陰心包三經的經氣。腦梗死病位在腦,卻與腎、心密切相關,腎主骨生髓補充于腦,且與膀胱經相表里,而膀胱經又與腦直接相連,故本次試驗選擇腎經之絡穴大鐘,以補腎經之氣、調理心經之氣,疏通經絡,治療中風病、腰腿痛等。且現代研究表明,針刺大鐘穴對應的腦部激活區有大腦皮質的額顳葉、小腦的前葉、腦干、基底節部分的蒼白球,主要傾向于軀體感覺的調節[13]。本研究選取的患者均為右側腦梗死患者,其主要表現為左側肢體感覺、運動等功能障礙,故本次課題選擇左側的大鐘穴。另有研究[14]表明,針刺左側大鐘穴可以增加右側頸內動脈的腦血流量,具有正性作用,且不會增加右側頸內動脈血流阻力,可作為治療右側腦梗死的主要穴位之一。
本次試驗研究表明,兩組LF、LF%數值在進針時、留針時、出針時、出針后與針刺前相比均顯著降低(P<0.01);且大鐘穴組低于非經非穴組,差異具有統計學意義(P<0.05)。說明針刺左側大鐘穴可以降低右側腦梗死恢復期患者交感神經活性,且有一定的遺留效應。HF、HF%數值在進針時、留針時、出針時、出針后與針刺前相比均顯著降低(P<0.01);且大鐘穴組低于非經非穴組,差異具有統計學意義(P<0.05),說明針刺左側大鐘穴可以降低右側腦梗死恢復期患者迷走神經活性,且有一定的遺留效應。TP數值在進針時、留針時、出針時、出針后與針刺前相比均顯著降低(P<0.01);且大鐘穴組低于非經非穴組,差異具有統計學意義(P<0.05),說明針刺大鐘穴可以降低右側腦梗死恢復期患者自主神經活性,且有一定的遺留效應。LF/HF數值在進針時、留針時、出針時、出針后與針刺前相比均顯著上升(P<0.01);且大鐘穴組高于非經非穴組,差異具有統計學意義(P<0.05),說明針刺大鐘穴可以增強右側腦梗死恢復期患者迷走神經和交感神經張力的平衡性,且有一定的遺留效應。綜上所述,對右側腦梗死恢復期患者予以左側大鐘穴針刺,可以降低患者的交感神經活性和迷走神經活性,降低患者的總的自主神經功能,提高患者交感神經與自主神經的平衡張力,同時還具有一定的針刺遺留效應。

