急性主動脈夾層伴急性前壁心肌梗死1例
王敏輝 蔣如芳 傅行洲 葉沈鋒
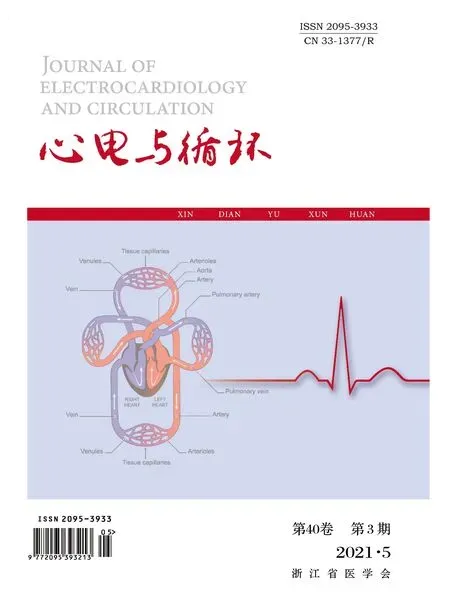
患者男性,52歲。因“突發(fā)胸悶、胸痛1 h余”于2019年12月20日至蘭溪市人民醫(yī)院急診入院。在無明顯誘因下,患者突發(fā)胸悶、胸痛,胸痛位于胸骨后且呈刀割樣劇痛,伴大汗淋漓、腰部酸痛;無頭痛、嘔吐;無咳血、呼吸困難。既往有高血壓病史,否認(rèn)糖尿病、心腦血管病史。入院查體:體溫36.1℃,脈搏86次/min,呼吸26次/min,血壓135/80 mmHg。神志清,急性痛苦貌,雙肺呼吸音粗,未聞及啰音,心律齊,各瓣膜區(qū)未聞及雜音,神經(jīng)系統(tǒng)檢查陰性。臨床以“胸痛待查”收住入院。心電圖檢查示:竇性心律,頻率50次/min;前壁異常Q波,aVL ST段呈弓背型抬高0.1 mV,V2~V6ST段斜型、J點型抬高0.1~0.6 mV伴T波高聳直立,Ⅱ、Ⅲ、aVF ST段水平型壓低0.05~0.10 mV;RV5電壓4.0 mV,見圖1。心電圖診斷:(1)竇性心動過緩;(2)左心室高電壓;(3)急性前壁心肌梗死心電圖改變待查。立即上報該心電危急值。實驗室檢查示:超敏肌鈣蛋白T 1.5 μg/L(正常值<0.1 μg/L),D-二聚體5.04 mg/L(正常值0~0.55 mg/L)。給予鎮(zhèn)痛、擴(kuò)張冠狀動脈等對癥支持治療后,患者胸痛無緩解。1 h后復(fù)查心電圖示:竇性心律,頻率72次/min;aVL、V2~V4異常Q波,Ⅰ、aVL弓背型抬高0.10~0.15 mV,V1~V6ST段弓背型、J點型抬高0.1~1.6 mV,Ⅱ、Ⅲ、aVF ST段水平型壓低0.10~0.15 mV;RV5電壓2.8 mV,見圖2。心電圖診斷:(1)竇性心律;(2)左心室高電壓;(3)符合急性前壁心肌梗死心電圖改變。再次上報心電危急值。臨床初步診斷為急性心肌梗死(acute myocardial infarction,AMI),急性主動脈夾層(acute aortic dissection,AAD)待排。加測血壓:左側(cè)上肢血壓168/60 mmHg,右側(cè)上肢血壓140/70 mmHg。心臟、胸腹主動脈超聲檢查示:左室前壁、前間隔、前側(cè)壁中段及心尖段運動減弱;二尖瓣、三尖瓣輕度反流;胸主動脈大部分無法顯示,降主動脈段腔內(nèi)見條狀光帶,腹主動脈全程見條狀光帶,提示胸腹主動脈夾層伴血栓形成,累及左側(cè)髂總動脈。該患者最終診斷為AAD伴急性前壁心肌梗死。因病情危重急轉(zhuǎn)至浙江大學(xué)醫(yī)學(xué)院附屬第二醫(yī)院作進(jìn)一步治療。
2019年12月20日在浙江大學(xué)醫(yī)學(xué)院附屬第二醫(yī)院行主動脈CT血管造影(CT angiography,CTA)檢查示:胸腹主動脈夾層動脈瘤形成(DebakeyⅠ型),見圖3。實驗室檢查示:超敏肌鈣蛋白T 21.5 μg/L,D-二聚體7.1 mg/L。予止痛、積極控制血壓及心率、補(bǔ)液、維持水電解質(zhì)平衡等治療后行“正中體外循環(huán)下心臟主動脈-冠狀動脈搭橋+升主動脈置換術(shù)+主動脈瓣成形術(shù)+心包腔內(nèi)紗布填塞止血+體外人工膜肺支持”。術(shù)中見中等量心包積血,升主動脈明顯擴(kuò)張,外觀呈暗紫色,內(nèi)外膜廣泛分離,向下撕裂至主動脈根部,見血栓形成。患者術(shù)后無再發(fā)胸悶、胸痛,于4周后出院。
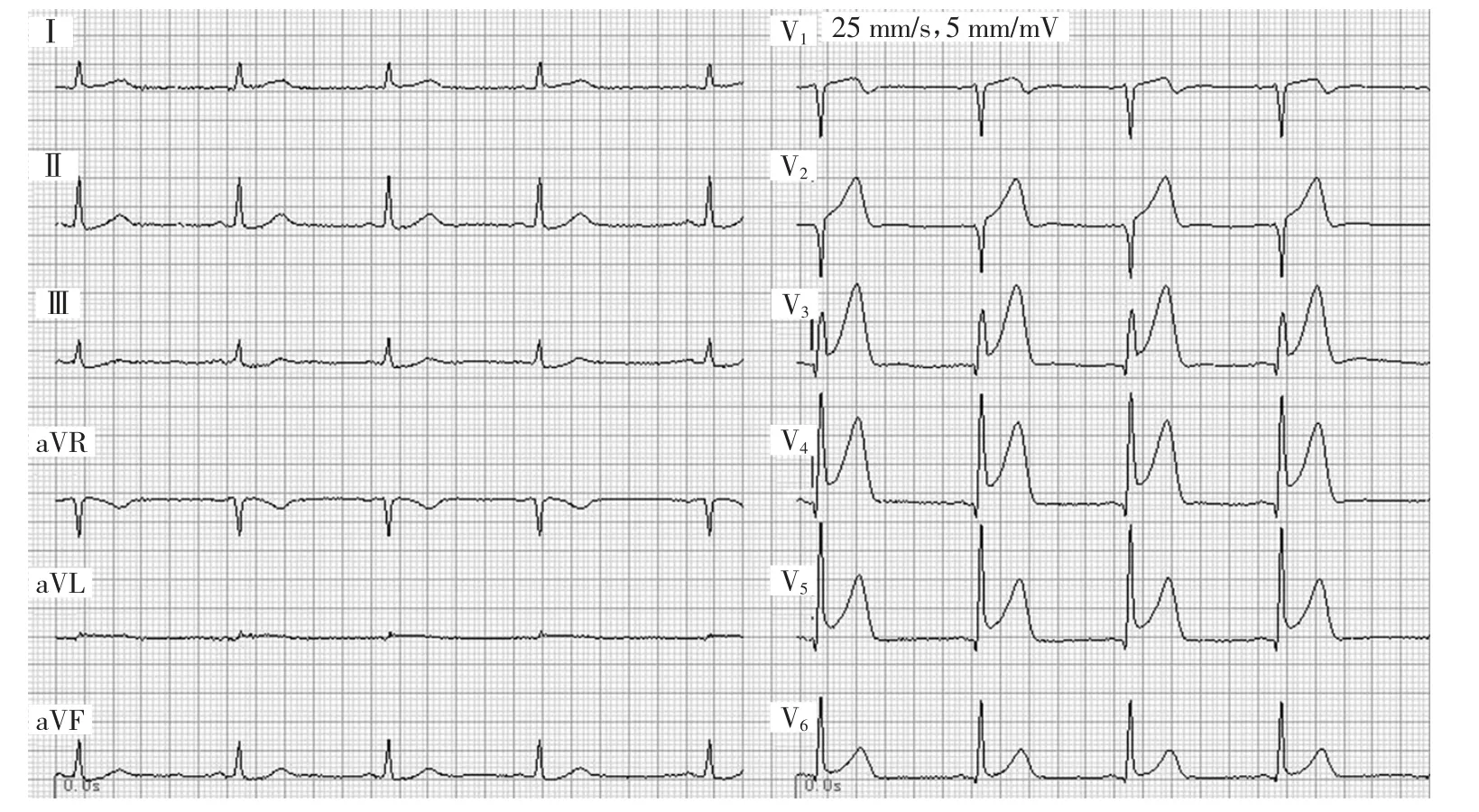
圖1 患者入院時心電圖
圖2 患者入院1 h后心電圖

圖3 上級醫(yī)院影像學(xué)檢查所見[A:升主動脈CT血管造影(CTA)三維成像示動脈內(nèi)膜撕裂形成夾層;B:腹主動脈橫斷面CT示動脈內(nèi)膜撕裂形成夾層]
2020年1月20日在蘭溪市人民醫(yī)院復(fù)查心電圖示:竇性心律,頻率115次/min;前壁異常Q波伴ST段弓背型抬高0.1~0.6 mV,Ⅱ、Ⅲ、aVF、V5、V6ST段水平型壓低0.05~0.15 mV伴T波低平倒置,SV2電壓4.5 mV,見圖4。心電圖診斷:(1)竇性心動過速;(2)左心室高電壓;(3)急性前壁心肌梗死心電圖改變。

圖4 患者2020年1月20日復(fù)查心電圖
討論主動脈夾層是指因主動脈內(nèi)膜撕裂,腔內(nèi)血液從破口進(jìn)入主動脈中膜,使血管中膜和內(nèi)膜分離,并沿主動脈長軸方向延伸剝離導(dǎo)致主動脈真假兩腔形成的病理改變;由于血管壁間可形成瘤體樣血腫,也稱為主動脈夾層動脈瘤[1]。發(fā)病時間在2周內(nèi)的主動脈夾層稱為AAD。AAD起病急驟,病情兇險,48 h內(nèi)死亡率高達(dá)72%,65%~70%的患者在急性期死于心臟壓塞、急性左心衰竭、心律失常等。典型的臨床表現(xiàn)為突發(fā)劇烈的胸痛,胸痛多開始即達(dá)高峰,可放射至肩胛部、背部。部分患者以腹痛、腰痛、休克、暈厥、肢體癱瘓等為首發(fā)癥狀就診,疼痛最強(qiáng)烈的位置往往提示動脈撕裂位置。50~70歲男性是AAD的高發(fā)人群;高血壓、高齡、動脈粥樣硬化、馬方綜合征、結(jié)締組織疾病等均為該病的危險因素。臨床上根據(jù)主動脈夾層起病位置及病變累及范圍不同,通常進(jìn)行Debakey分型和Stanford分型。Debakey分型:內(nèi)膜破口起自升主動脈,擴(kuò)展范圍超越主動脈弓,直至腹主動脈為Ⅰ型;內(nèi)膜破口起自升主動脈,擴(kuò)展范圍局限于升主動脈或主動脈弓為Ⅱ型;內(nèi)膜破口起自降主動脈峽部,擴(kuò)展范圍累及降主動脈和(或)腹主動脈為Ⅲ型。本例患者屬于DebakeyⅠ型。Stanford分型較Debakey分型更簡明,Stanford A型相當(dāng)于DebakeyⅠ、Ⅱ型;Stanford B型相當(dāng)于DebakeyⅢ型。臨床上常采用CTA、經(jīng)胸彩色超聲心動圖、經(jīng)食管彩色超聲心動圖、磁共振成像等檢查對主動脈夾層進(jìn)行篩查與診斷,尤其是CTA,目前已成為急診診斷主動脈夾層的最常用方法[2]。心電圖檢查因其具有無創(chuàng)、簡便快捷、可及時觀察演變過程、能反映患者基礎(chǔ)疾病和危險因素等優(yōu)點,在主動脈夾層患者的診斷、鑒別、預(yù)后等方面具有一定優(yōu)勢。半數(shù)以上的主動脈夾層患者合并高血壓,心電圖可表現(xiàn)為左心房、左心室肥大,非特異性ST-T改變。夾層滲漏至心包,可造成心包壓塞,引起心電圖出現(xiàn)酷似心包炎樣改變。DebakeyⅠ、Ⅱ型主動脈夾層起源于升主動脈,若逆向撕裂、內(nèi)膜片堵塞或假腔血腫壓迫,可導(dǎo)致冠狀動脈開口及主要分支閉塞,冠狀動脈血流中斷,心電圖可出現(xiàn)酷似AMI的圖形,由于右冠狀動脈開口明顯高于左冠狀動脈,故右冠狀動脈受累概率大,易出現(xiàn)下壁、右心室ST段抬高或壓低改變。DebakeyⅢ型不累及冠狀動脈,但可因合并基礎(chǔ)疾病呈現(xiàn)相關(guān)心電圖異常。
本例患者持續(xù)胸痛,心電圖有壞死型異常Q波、顯著的ST-T改變且有相關(guān)演變過程,同時超敏肌鈣蛋白T明顯升高,故AMI的診斷是明確的。但特殊之處在于心肌梗死的原因并非一般冠狀動脈粥樣硬化引起的,而是由于發(fā)生AAD后夾層向下撕裂至主動脈根部,累及左冠狀動脈導(dǎo)致其供血區(qū)域出現(xiàn)嚴(yán)重的心肌缺血、壞死所致。AAD與AMI均為嚴(yán)重心血管事件,臨床表現(xiàn)、發(fā)病特點較為相似,但發(fā)生AMI時的疼痛感不如AAD那樣突發(fā)、劇烈,常因勞累、情緒激動等導(dǎo)致心肌耗氧量增加而誘發(fā),心電圖、心肌酶譜可有動態(tài)變化。據(jù)報道,Stanford A型AAD累及冠狀動脈導(dǎo)致AMI的發(fā)生率為11.3%[3]。AAD伴發(fā)AMI時,臨床上可能只注意到心肌梗死而漏掉主動脈夾層,若按AMI處理,行溶栓、提升血小板等治療,將導(dǎo)致夾層范圍進(jìn)一步擴(kuò)大,甚至導(dǎo)致夾層破裂死亡。因此,及時明確診斷并給予正確處理十分重要。
對于急性胸痛患者,基層醫(yī)生在臨床診療中如何做到早期診斷AAD,減少漏診、誤診,降低院內(nèi)死亡風(fēng)險?首先,提高對AAD心電圖改變及特點的認(rèn)識,嚴(yán)格按照胸痛管理流程進(jìn)行操作,結(jié)合患者病史、胸痛發(fā)作的特點,完善相關(guān)影像學(xué)檢查,避免漏診、誤診的發(fā)生。其次,對于首診AMI患者,要警惕AAD繼發(fā)AMI的可能。尤其是下壁、右心室、前間壁心肌梗死患者,在給予溶栓或抗凝治療前要仔細(xì)考慮有無潛在AAD的可能。在急性胸痛患者的鑒別診斷中,掌握AAD并發(fā)AMI的臨床特點十分重要:(1)當(dāng)胸痛為刀割樣或撕裂樣劇痛時,給予鎮(zhèn)痛、擴(kuò)張冠狀動脈等處理的效果差;(2)左右側(cè)肢體血壓不對稱;(3)突發(fā)急腹癥;(4)有主動脈瓣區(qū)雜音或神經(jīng)系統(tǒng)癥狀伴血管阻塞征象;(5)初診考慮AMI且伴有明顯D-二聚體升高[4];(6)冠狀動脈造影檢查顯示罪犯血管與心電圖表現(xiàn)不相符合。如有以上情況,除行心電圖、心肌標(biāo)志物、D-二聚體等檢查外,還應(yīng)盡快行相關(guān)彩色多普勒超聲、胸腹主動脈CTA等篩查AAD可能,避免漏診、誤診和不合理治療,降低患者死亡率。