基于步態訓練的強化護理在骨科頸椎康復患者中的應用效果
范 芳 李 瓊
1.湖北省鐘祥市人民醫院骨科,湖北鐘祥 431900;2.湖北省武穴市中醫醫院兒科,湖北武穴 435400
骨科中頸椎病較為常見多發,臨床表現為耳鳴、視力減弱、頭暈頭痛、惡心、上肢無力、頸部發僵、手指麻木及頸椎活動受限等,病情嚴重者會出現四肢酸軟無力,癱瘓等。臨床中頸椎病分為諸多類型,如頸型、神經根型、脊髓型,其中脊髓型頸椎病(cervical spondylotic myelopathy,CSM)好發于中老年人群,是以頸椎管狹窄、脊髓壓迫為臨床特征的退行性病變,早期臨床表現為下肢麻木、肌張力異常改變、步態障礙等,且還伴有頸神經根刺激特征[1]。當前臨床治療CSM包含手術及非手術,但治療后患者恢復緩慢,臨床認為在治療期間輔助步態訓練及護理干預,可顯著提升患者日常行為能力,改善頸椎功能。強化護理理論包含正強化、消退、懲罰及負強化,其中正強化是對患者某種行為給予鼓勵、肯定,促使此種行為獲得保持、加強及鞏固的過程,同時促使護理人員能樂觀、自發的為患者護理,利于護理質量、患者生活質量的提升[2]。因此本研究對CSM施以基于步態訓練的強化護理,旨在探討對患者日常行為能力、頸椎功能等的影響,現報道如下。
1 資料與方法
1.1 一般資料
采用前瞻性研究,選取2019年1—12月我院診治的脊髓型頸椎病患者106例,按照隨機數字表法分為觀察組與對照組,每組各53例。對照組中男29例(54.7%)、女24例(45.3%),年齡43~58歲,平均(50.5±4.5)歲,病程2.3~5年,平均(3.2±0.3)年,據Nurick評分分級[3]:41例Ⅱ級(77.4%)、12例Ⅲ級(22.6%);觀察組中男30例(56.6%)、女23例(43.4%),年齡42~59歲,平均(50.3±3.9)歲,病程2.1~5.5年,平均(3.5±0.4)年,據Nurick評分分級:40例Ⅱ級(75.5%)、13例Ⅲ級(24.5%)。兩組患者性別、年齡、病程及Nurick評分分級比例等一般資料比較,差異無統計學意義(P>0.05)。本研究經醫院醫學倫理委員會審核通過。
納入標準:①均符合《現代頸椎病學》中CSM的診斷標準[4];②均結合臨床癥狀、頸椎CT或MRI檢查確診為CSM;③符合手術指征,均行前路Hybrid減壓固定融合術(ACHDF)或后路椎板切除固定融合術(PCLF)治療;④據Nurick評分為Ⅱ~Ⅲ級的CSM患者;⑤均自愿參與研究,且于知情同意書上署名。排除標準:①伴有其他各類脊髓病;②合并嚴重心腦血管病;③因中樞神經系統及其周圍神經肌肉系統異常誘發的步態異常;④其他誘發步態異常或障礙的骨關節病;⑤精神異常或意識障礙者;⑥臨床資料缺失者。
1.2 方法
1.2.1 對照組 施以常規康復護理。方案如下:①健康指導。在患者入院及術后評估其對自身疾病、手術等的了解程度,后據評估結果制訂健康宣教計劃,以加強患者對自身疾病的了解,促使其能主動參與后續護理。②心理疏導。護理人員需加強心理干預,以輕柔溫和的語氣及態度與患者溝通交流,緩解護患關系,給予其一定的鼓勵,促使其能主動表達內心,以愉悅的心情參與后續護理。③飲食干預。術后6 h可攝入流質食物,術后1~2 d可佩帶頸圍坐起,同時可攝入半流質食物,建議攝入高蛋白、高維生素、易于消化的食材,如黑芝麻、胡桃等,攝入木瓜、絲瓜、當歸等以疏通氣血,并叮囑患者不可隨意進食溫補藥物及不可隨意飲用藥酒,以免造成不良事件[5]。④運動鍛煉:在患者病情穩定,可適當鍛煉時,加強頸椎功能性鍛煉,如頸椎左右傾斜、左顧右盼、前屈后伸及環繞頸項等。護理時間為2個月。
1.2.2 觀察組 在對照組基礎上施以基于步態訓練的強化護理。內容如下:據骨科的整體護理質量,設定提升護理質量的目標,并據科室護理人員情況設定其個人目標,以制訂后續護理方案。需每班護理人員據CSM患者實際病情及需求,尋找問題,按照優先原則加強護理干預,以此給予患者連續、整體的護理服務。加強護理人員的培訓,強化其“以患者為護理中心”的理念,護士長可鼓勵其他護士多參與學歷教育、護理新知識講座等,加強自身崗位勝任能力培訓及考核。而護理人員則運用正強化,激勵患者,促使其能盡快下床活動,引導患者正確認識自身價值,樹立戰勝疾病的信心,鼓勵其參與頸椎功能鍛煉及步態訓練,以改善步態異常或障礙情況。步態訓練方案如下:行5 min步態訓練,加強頸托佩戴時站姿、移動及扭頭等姿勢的功能鍛煉。①雙肩平衡訓練。維持身體平衡,站立1 min,后護理人員站于后側觀察雙肩平衡狀況。比照鏡子,指導患者佩戴頸托,并指示其輕微聳肩及沉肩,15~20次/組,3組/d。后據患者病情、體力及耐力情況制定方案,進一步強化護理干預。②擺臂姿勢訓練。站立平穩后原地踏步,同時輪換擺動左右雙臂。護理人員觀察患者的擺動幅度,需控制在30°~45°。聽從指令訓練,5~10 min/組,間隔休息5 min,3~5 組/d。③重心轉換訓練。平穩站立1 min后,聽從指令,提髖且提起下肢,轉移重心至前移的下肢,且同時腳掌著地。在轉移重心時控制另側腿向前擺動,比照鏡子觀察重心是否平穩的轉移。5~10 min/組,間隔休息5 min,3 組/d。④屈膝位蹲踞控制鍛煉。站于椅子前平穩站立1 min,后分開雙足,且保持與肩同寬。聽從指令,自主緩慢下移重心,發力由臀部的后側肌群,輕微外展膝蓋,后逐步緩緩坐于椅子上。3~5 次/組,3 組/d。護理時間為2個月。
1.3 觀察指標
1.3.1 比較兩組患者護理前后(activity of daily living,ADL)評分及頸椎JOA評分 日常生活能力(ADL)評分采用Barthel指數評價,由第四屆腦血管病學術會議制定,共包含10項,即洗澡(5分)、修飾(5分)、穿衣(10分)、進食(10分)、如廁(10分)、小便(10分)、大便(10分)、上下樓梯(10分)、步行活動(15分)、床-椅轉移(15分)[6],評分越高表示患者日常生活能力越好,依賴性越小。采用日本骨科協會頸椎JOA量表評價患者頸椎功能,其中據患者上肢運動功能(4分)、下肢運動功能(4分)、感覺(6分)、膀胱功能(3分)詳加評價,總分為17分,而得分越高代表其頸椎功能恢復越好[7]。以上指標分別于護理前和護理2個月后各評價一次。
1.3.2 比較兩組患者護理前后生活質量評分 分別于護理前和護理2個月后采用中文版SF-36生活質量(quality of life,QOL)評分量表評定[8],包含4個維度,即生理狀態、心理疏導、自理能力、社會功能,36個條目,每一維度25分,總分100分制。分值越高表明生活質量越好。
13.3 比較兩組患者康復效果 評價標準:顯效:頸椎疼痛消失,且步態異常完全改善,脊椎反射及知覺等均無礙;有效:頸椎疼痛消失明顯改善,步態異常等明顯緩解,且脊椎反射及知覺等部分恢復;無效:未達到上述治療標準,或病情加重[9]。康復總有效率=(總例數-無效例數)/總例數×100%。
1.4 統計學方法
應用SPSS 23.0統計學軟件進行數據處理,計量資料以()表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者護理前后ADL評分及頸椎JOA評分比較
護理2個月后,觀察組ADL評分為(87.92±8.15)分、頸椎JOA評分(13.13±3.24)分高于對照組ADL評分(71.85±7.31)分、頸椎JOA評分(8.42±2.15)分,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者護理前后ADL評分及頸椎JOA評分比較(±s,分)
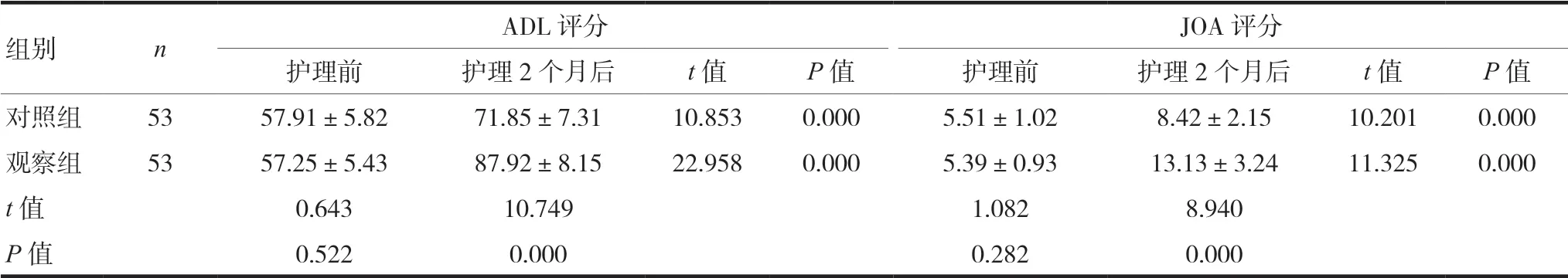
表1 兩組患者護理前后ADL評分及頸椎JOA評分比較(±s,分)
組別 n ADL評分 JOA評分護理前 護理2個月后 t值 P值 護理前 護理2個月后 t值 P值對照組 53 57.91±5.82 71.85±7.31 10.853 0.000 5.51±1.02 8.42±2.15 10.201 0.000觀察組 53 57.25±5.43 87.92±8.15 22.958 0.000 5.39±0.93 13.13±3.24 11.325 0.000 t值 0.643 10.749 1.082 8.940 P值 0.522 0.000 0.282 0.000
2.2 兩組患者護理前后生活質量評分比較
護理2個月后,觀察組生活質量總評分(93.65±17.57)分高于對照組生活質量總評分(78.85±13.63)分,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者護理前后生活質量評分比較(±s,分)
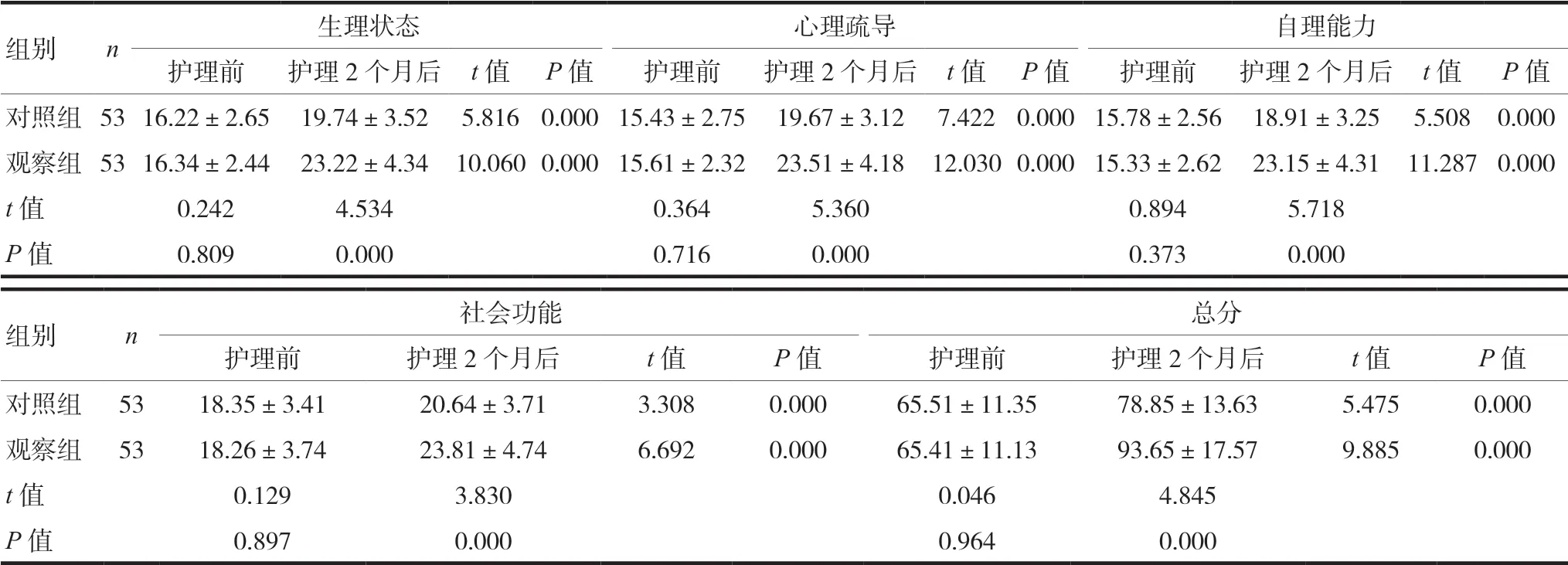
表2 兩組患者護理前后生活質量評分比較(±s,分)
組別 n 生理狀態 心理疏導 自理能力護理前 護理2個月后 t值 P值 護理前 護理2個月后 t值 P值 護理前 護理2個月后 t值 P值對照組5316.22±2.65 19.74±3.52 5.816 0.000 15.43±2.75 19.67±3.12 7.422 0.00015.78±2.56 18.91±3.25 5.508 0.000觀察組5316.34±2.44 23.22±4.34 10.0600.000 15.61±2.32 23.51±4.18 12.0300.00015.33±2.62 23.15±4.31 11.287 0.000 t值 0.242 4.534 0.364 5.360 0.894 5.718 P值 0.809 0.000 0.716 0.000 0.373 0.000組別 n 社會功能 總分護理前 護理2個月后 t值 P值 護理前 護理2個月后 t值 P值對照組 53 18.35±3.41 20.64±3.71 3.308 0.000 65.51±11.35 78.85±13.63 5.475 0.000觀察組 53 18.26±3.74 23.81±4.74 6.692 0.000 65.41±11.13 93.65±17.57 9.885 0.000 t值 0.129 3.830 0.046 4.845 P值 0.897 0.000 0.964 0.000
2.3 兩組患者康復效果比較
觀察組康復總有效率94.34%高于對照組康復總有效率81.13%,差異有統計學意義(P<0.05)。見表3。
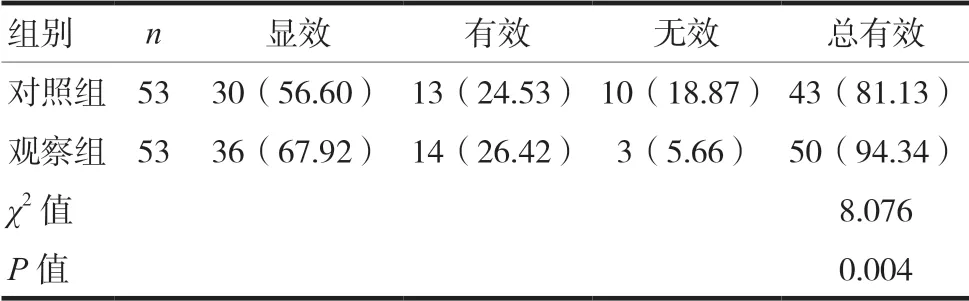
表3 兩組患者康復效果比較[n(%)]
3 討論
CSM屬于頸椎病常見類型之一,病情相對其他類型較為復雜,且臨床癥狀嚴重,若未能獲得及時有效的治療,則會導致患者脊髓神經功能持續損害,造成不良后果,嚴重者甚至會癱瘓[10]。前路Hybrid減壓固定融合術或后路椎板切除固定融合術均能有效拓寬脊髓所處空間,緩解來自脊髓后方的壓迫感。但部分臨床專家認為在脊髓型頸椎病手術治療后,需加強護理干預及功能訓練,以加快康復,改善患者因疾病導致的步態異常。經調查發現CSM多與椎體失穩、體液因子刺激、應力改變及神經壓迫等因素相關,從而表現為下肢麻木、肌張力異常改變、步態障礙等,進而降低患者預后日常行為能力及生活質量[11]。當CSM患者處于康復階段時,施以合理、有效的康復方法,尤其早期康復鍛煉能長期調節患者下肢血供,改善肌力,緩解步態異常,且還能輔助維持頸椎動態平衡,避免復發[12]。
文獻報道強化護理能給予護理人員、患者激勵,促使其能改善自身心理狀態,使護士能加強自身專業水平,并使患者能緩解因疾病導致的不良情緒,樹立正確價值觀,增強疾病戰勝信心[13]。因CSM患者因年齡、文化等差異性,使CSM患者對自身疾病及手術方式等了解不深,導致產生不同程度負性情緒,如緊張、不安、焦慮等,加之長期受病癥影響,脊髓神經細胞損傷程度較大,術后病癥緩解,但因術后缺乏相應的康復訓練,致使頸椎、部分脊髓功能恢復較緩慢,影響預后,因此加強術后護理干預及功能鍛煉,可在緩解負面情緒的同時,改善頸椎等的功能性[14-15]。本研究施以基于步態訓練的強化護理,結果顯示:護理后觀察組ADL評分高于對照組,提示觀察組護理方案能顯著改善患者日常行為能力,改善步態異常或障礙情況,輔助提升治療效果。護理2個月后觀察組頸椎JOA評分高于對照組頸椎JOA評分,提示基于步態訓練的強化護理方案能顯著改善患者頸椎功能性。經過研究發現,護理后觀察組生活質量總評分高于對照組(P<0.05),提示觀察組施以基于步態訓練的強化護理方案可輔助提升患者預后生活質量水平。研究還發現,觀察組康復總有效率94.34%高于對照組康復總有效率81.13%(P<0.05),提示觀察組護理方案能輔助提升康復效果,促使處于康復期的CSM患者加快康復進程。鼓勵CSM患者術后及早進行鍛煉,盡可能早的下床活動四肢及關節,而仍感乏力部位行針對性康復訓練,以加強功能恢復;為促使CSM患者術后頸椎周圍肌群的恢復,可指導進行伸頸、提肩等運動,以此針對性鍛煉頸椎肌群,促使功能恢復[16-17]。強化護理是一種基于行為改造理論的護理方案,能保持、加強及鞏固護理人員及患者的行為,對護理人員而言能促使其能自發為護理目標而努力,提升骨科科室的向心凝聚力,增強護理人員對自身職業的認同感及工作熱情,以此能更好的護理患者[18]。而對于患者,則是促使其能盡早進行頸椎、步態等訓練,以此加強頸椎神經等的調節,利于頸椎及下肢功能的改善,同時在護理期間能體現人文關懷理念,利于患者戰勝疾病信心樹立,鼓勵其積極主動參與步態、頸椎訓練,以提升康復效果。本研究在得出結論的同時,發現存在一定局限性,因樣本量小,且為單中心研究,加之人體頸椎結構的復雜性、康復過程的時效性等問題,因此在后續研究中需加大樣本量,多中心對人體脊髓型頸椎病康復作進一步深層次分析。
綜上所述,骨科脊髓型頸椎病患者術后施以基于步態訓練的強化護理,可顯著改善患者日常行為能力及頸椎功能性,緩解步態異常,康復效果顯著,且能輔助改善患者預后生活質量,值得推廣。

