微量母乳口腔護理在早產兒腸內營養效果干預的臨床研究
莫靜金,林淑儀,陸衛娟
(廣東省佛山市三水區人民醫院護理部,廣東 佛山 528100)
近年來,我國早產兒(胎齡≥28周,<37周)出生率有明顯增加趨勢,而受胎齡小、神經系統未發育完全等因素影響,早產兒出生后常出現吸吮-吞咽-呼吸功能不同步現象,從而增加經口喂養難度[1-2]。目前對早產兒的營養供給和喂養方式已成為臨床對早產兒管理的重要組成部分[3]。早產兒營養來源分為腸內營養和腸外營養,其中腸內營養是獲取營養的最佳方式,喂養早產兒的首要目標是在最短時間內實現全腸內喂養,以便能獲得生長所需的最佳營養[4-5]。但由于早產兒吸吮力弱,吞咽尚不協調,且胃容量小,胃腸動力功能差,消化吸收能力弱,很多早產兒在喂養過程中經常發生不耐受、消化功能紊亂和壞死性小腸結腸炎等不良現象[6]。有研究[7-8]顯示,通過口腔刺激及吞咽功能訓練,能在一定程度上促進早產兒吸吮-吞咽-呼吸功能發育,實現腸內喂養的最佳狀態。基于此,本研究選取2019年1月至2020年1月本院新生兒科出生的早產兒80例作為研究對象,旨在探究微量母乳口腔護理在早產兒腸內營養效果干預中的臨床應用價值,現報道如下。
1 資料與方法
1.1 臨床資料選取2019年1月至2020年1月本院新生兒科出生的早產兒80例作為研究對象,按照隨機數字表法分為觀察組和對照組,每組40例。觀察組男21例,女19例;胎齡28~36周,平均(32.3±0.5)周;體質量1.8~2.5 kg,平均(2.2±0.4)kg。對照組男23例,女17例;胎齡28~36周,平均(32.1±0.4)周;體質量1.7~2.6 kg,平均(2.1±0.5)kg。兩組臨床資料比較差異無統計學意義,具有可比性。
納入標準[9]:①出生后即在新生兒重癥監護病房接受治療且胎齡28~37周;②伴鼻置胃管飲食1周者;③本院倫理委員會審核批準;④患兒家長知情同意并簽署知情同意書。排除標準:①合并感染;②先天性消化道畸形、心血管系統先天性畸形、心肝脾肺腎腦疾病等;③身體機能較差;④出生時存在吞咽吸吮功能障礙;⑤嚴重妊娠合并癥及并發癥。
1.2 方法對照組常規予以0.9%氯化鈉溶液口腔護理,具體為:每隔4 h應用0.9%氯化鈉溶液為患兒進行一次口腔護理,待開奶后將兩次護理間隔時間調整為8 h。觀察組則予以微量母乳口腔護理,具體為:應用無菌棉簽蘸吸少量母乳,從舌下黏膜開始,依次涂抹至雙側頰黏膜,涂抹時口腔黏膜要全覆蓋,涂抹動作要輕柔,防止刺激和損傷早產兒口腔內黏膜組織。早產兒出生后每隔4 h應用母乳進行口腔護理,開奶后將兩次護理間隔時間調整為8 h。母乳以早產兒母親的乳汁為首選。治愈出院或滿足全腸內喂養時評估療效。
1.3 觀察指標[10]比較兩組各研究指標(進食后每餐胃潴留奶量、吸吮力建立時間、每天體質量增長、住院時間)及各種并發癥(喂養不耐受、高膽紅素血癥及壞死性小腸結腸炎)發生率。
1.4 統計學方法采用SPSS 22.0統計學軟件分析數據,計量資料以“±s”表示,采用t檢驗,計數資料以[n(%)]表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組各研究指標比較觀察組每餐進食后胃潴留奶量明顯少于對照組,吸吮力建立時間、住院時間均明顯短于對照組,每天體質量增長量明顯大于對照組(P<0.05),見表1。
表1 兩組各研究指標比較(±s)
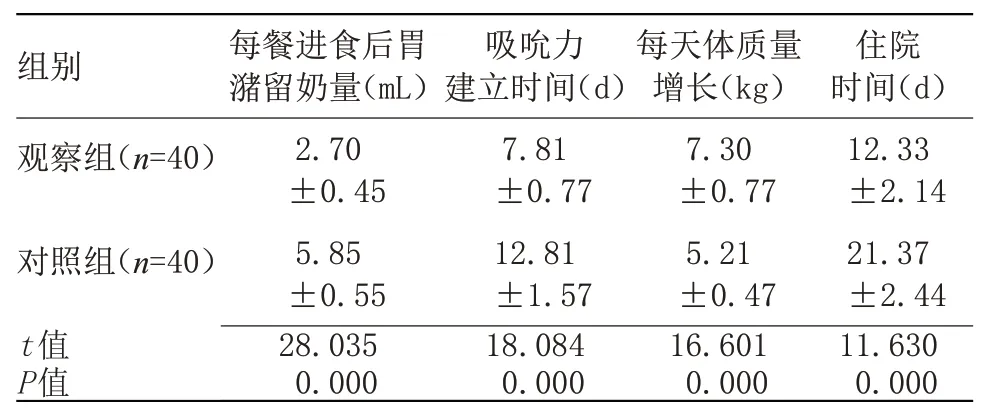
表1 兩組各研究指標比較(±s)
組別觀察組(n=40)對照組(n=40)t值P值每餐進食后胃潴留奶量(mL)2.70±0.45 5.85±0.55 28.035 0.000吸吮力建立時間(d)7.81±0.77 12.81±1.57 18.084 0.000每天體質量增長(kg)7.30±0.77 5.21±0.47 16.601 0.000住院時間(d)12.33±2.14 21.37±2.44 11.630 0.000
2.2 兩組早產兒并發癥發生率比較觀察組早產兒并發癥發生率為12.50%,明顯低于對照組的45.00%,差異有統計學意義(P<0.05),見表2。
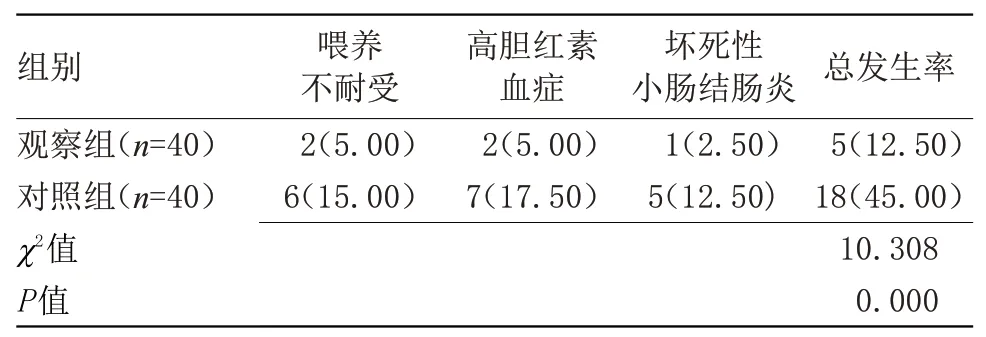
表2 兩組早產兒并發癥發生率比較[n(%)]
3 討論
由于早產兒存在吸吮力弱、吞咽不協調、胃容量小、胃腸動力功能差并吸收能力弱、免疫應答不完善等諸多問題,因此,喂養難度相對較大,目前我國各級醫療機構已將早產兒的營養供給和喂養方式作為對其管理的重要組成部分[11-12]。早產兒(特別是極低出生體質量兒)喂養的主要目的是能在短時間內達到全腸內喂養,保證早產兒得到最佳營養,但臨床上發現,胎齡越小的早產兒發生各種并發癥,如喂養不耐受、壞死性小腸結腸炎等的并發癥發生率越高[13-14]。國內有報道[15-16]顯示,進行口腔刺激和吞咽功能訓練能在一定程度促進早產兒吸吮-吞咽-呼吸功能發育,實現腸內喂養的良好狀態。本研究結果顯示,觀察組每餐進食后胃潴留奶量明顯少于對照組,吸吮力建立時間、住院時間均明顯短于對照組,每天體質量增長量明顯大于對照組,差異具有統計學意義(P<0.05);觀察組早產兒并發癥發生率為12.50%,明顯低于對照組的45.00%,差異有統計學意義(P<0.05),與陳彩梅等[17]研究結果一致。造成早產兒喂養不耐受的原因很多,且不同胎齡段早產兒喂養不耐受發生率存在顯著差異性,由于喂養不耐受可在一定程度上阻斷早產兒對營養的攝取,延長患兒的住院時間,既增加患兒的家庭負擔,又影響患兒的正常生長發育,因此,及早采取有效處理措施對患兒進行干預治療,可有效促進患兒康復[18-19]。早期護理干預中的口腔刺激-吸吮-吞咽功能訓練(NNS)既可刺激早產兒口腔黏膜感覺神經,促進迷走神經活性,又可增強胃部擴張,提高胃腸的收縮能力,促進腸胃排空,還能刺激胃黏膜的提早發育,增加胰島素的釋放總量,以促進營養儲存[20]。微量母乳口腔護理期間,通過刺激早產兒口腔,有助于促進胃泌素及胃蛋白酶原等的分泌,在一定程度上可提高消化系統吸收和胃腸道發育和成熟,增強其抵抗力,減少喂養并發癥的發生。通過初乳口腔護理,可加強新生兒吸吮所需的口腔肌肉力量,從而讓早產兒的神經肌肉系統運動更有效,持續力更強。
綜上所述,微量母乳口腔護理用于早產兒腸內營養效果干預可明顯增加喂養耐受性,增強吸吮吞咽能力,減少胃潴留量,效果顯著,值得推廣應用。

