舒心口服液治療穩定性冠心病合并焦慮的療效及對睡眠影響*
王俊力,李立為,田強強,張蓓蓓,龔雪,徐金梅,梅俊華
(1.武漢市第一醫院神經內科,武漢 430022;2.武漢市第一醫院心血管內科,武漢 430022;3.湖北省中醫院心血管內科,武漢 430061;4.湖北省中醫院神經內科,武漢 430061)
《中國心血管病報告2018》顯示:中國心血管病危險因素流行趨勢明顯,導致今后10年心血管病患者人數仍將快速增長,且發病呈年輕化趨勢[1]。2012年ACC/AHA指南中指出穩定性冠心病(stable coronary artery disease,SCAD)最重要治療目標之一,即為維持或恢復患者一定水平的運動耐量和患者滿意的生命質量。如何改善穩定性冠心病患者的生命質量,是穩定性冠心病康復人員目前需迫切解決的問題。既往研究表明,焦慮在冠心病人群中發病率遠高于正常人群[2];并且冠心病急性發作臨床表現及患者對疾病和未來生活的心理恐懼、憂慮常誘發焦慮,引起失眠[3-4];同時長期睡眠不足及緊張焦慮情緒會增加冠心病及心血管意外事件的發病率,影響心血管病康復進程和生命質量[5-6]。目前冠心病合并焦慮的臨床治療以西藥聯合治療為主,治療靶點單一,難以進行全方位的干預,且患者常擔憂抗焦慮藥物的不良反應和成癮性等。因此,2018年9月——2019年9月,筆者基于“雙心疾病”理論,發揮中醫藥整體調節、副作用小且療效顯著的優勢,探討舒心口服液輔助治療對穩定性冠心病合并焦慮患者失眠、運動能力及臨床癥狀的療效,以期為中醫藥的臨床應用提供理論依據。
1 資料與方法
1.1臨床資料 選取在武漢市第一醫院和湖北省中醫院就診的穩定性冠心病合并焦慮患者90例。納入標準:①符合中華醫學會心血管病分會《穩定性冠心病診斷與治療指南》中穩定性冠心病的診斷標準[7],且心絞痛嚴重度分級(canadian cardiovascular society,CCS)≤Ⅲ級;②符合中華醫學會神經病學分會神經心理學與行為神經病學組《綜合醫院焦慮、抑郁與軀體化癥狀診斷治療的專家共識》中焦慮的診斷標準[8];③符合中國中醫科學院《中醫循證臨床實踐指南-中醫內科》中慢性穩定性心絞痛的診斷標準[9],同時符合國家中醫藥管理局《中醫病證診斷療效標準》中郁證的診斷標準[10];④漢密爾頓焦慮量表(Hamilton anxiety scale,HAMA)[11]評分≥14分;⑤近2個月內心絞痛發作頻率、持續時間、誘因或緩解方式無明顯變化;⑥視力或矯正視力基本正常;⑦聽力或助聽聽力基本正常;⑧文化程度為小學以上學歷;⑨檢查合作,能配合神經心理學檢查;⑩患者及家屬簽署治療知情同意書。排除標準:①近2個月內發生過心肌梗死、不穩定性心絞痛或冠狀動脈血運重建術(coronary artery bypass grafting,CABG)者;②原發性高血壓且經規范降壓治療后血壓仍偏高者[收縮壓≥180 mmHg(1 mmHg=0.133 kPa),舒張壓≥100 mmHg];③其他嚴重心臟疾病者(心律失常、風濕性心臟病、主動脈夾層等);④其他疾病引起的胸部疼痛者(肋間神經痛、肋軟骨炎、食管疾病及頸椎病等);⑤心臟神經癥者;⑥嚴重肝腎功能障礙和造血系統原發性疾病者;⑦妊娠或哺乳期婦女者;⑧精神障礙或認知功能障礙者;⑨既往對中藥、中成藥或已知對舒心口服液過敏者;⑩1個月內服用過抗焦慮藥物者;近2周內口服中藥煎劑或中成藥者;已參與其他研究者。采用隨機數字表法,將納入患者分為治療組和對照組各45例。最終有86例患者隨訪資料完整。治療組43例,男28例,女15例;年齡38~79歲,平均(57.25±11.24)歲;對照組43例,男31例,女12例;年齡35~74歲,平均(54.58±9.91)歲。兩組患者年齡、性別、體質量、婚姻狀況、受教育程度、CCS分級、既往疾病史、吸煙史、飲酒史、基礎用藥等一般資料比較,差異無統計學意義(P>0.05),具有可比性,見表1。
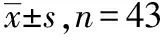
表1 兩組患者一般資料比較
1.2研究方法 兩組均給予常規西醫治療,根據患者既往病史及相關疾病診斷,分別給予抗血小板聚集、調脂穩定斑塊、降壓、降糖等常規西醫治療,包括琥珀酸美托洛爾緩釋片47.5 mg·d-1,po;富馬酸比索洛爾片5 mg·d-1,po;硝酸甘油片0.5 mg,po,心絞痛急性發作時;單硝酸異山梨酯緩釋片60 mg·d-1,po;鹽酸曲美他嗪片,每次20 mg,tid,po;阿司匹林腸溶片100 mg·d-1,po;硫酸氫氯吡格雷片75 mg·d-1,po;阿托伐他汀鈣片20 mg·d-1,po等,維持原有西藥治療劑量、服用方法方案不變。治療組加用舒心口服液(湖北民康制藥有限公司;批準文號:國藥準字Z10900011,規格:每支20 mL),每次20 mL,bid,po,共持續治療12周。治療期間,患者仍保持日常飲食、生活習慣,停服長效硝酸酯類藥物,禁止調整研究藥物劑量或聯合其他中藥煎劑、中成藥及抗焦慮藥物治療。
1.3觀察指標 所有患者在治療前(t0)、治療第4周(t1)及治療第12周(t2)時進行面對面隨訪,記錄患者一般生命體征、心絞痛發作次數及硝酸甘油消耗量、臨床不良事件的發生情況,并進行自擬中醫證候積分量表、HAMA、匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)、多導睡眠圖(polysomnography,PSG)、6 min步行試驗(6 minute walk test,6MWT)評估,同時完善相關檢查(血常規、肝腎功能、電解質、心電圖)。
1.4療效評定標準 自擬中醫證候積分量表,參考前期冠心病患者中醫臨床流行病學調查結果[12],確定常見證候10項:胸痛、胸悶、心悸、氣短、乏力、汗出、舌體胖有齒痕、舌質暗有瘀斑或瘀點、苔薄白及脈弦或有間歇;其中胸痛、胸悶、心悸、氣短、乏力和汗出條目用四分制刻度尺,無/消失:0分;輕:1分;中:2分;重3分;舌苔及脈象用定性,無:0分;有:1分。臨床不良事件主要包括心臟相關不良事件(因心絞痛再次住院、心肌梗死、心源性休克及死亡等)和藥物不良反應(患者主觀癥狀及客觀檢驗指標)。睡眠質量根據PSQI評分來評定,好:PSQI≤5分;還行:PSQI 為>5~10分;一般/差:PSQI為>10分。
2 結果
2.1心絞痛發作次數及硝酸甘油消耗量比較 治療前,兩組患者心絞痛發作次數及硝酸甘油消耗量相比較,差異無統計學意義(P>0.05)。在隨訪期間,治療組心絞痛發作次數及硝酸甘油消耗量較上次隨訪時均下降,均差異有統計學意義(均P<0.05);在隨訪同期時間點,治療組心絞痛發作次數及硝酸甘油消耗量較對照組減少,均差異有統計學意義(均P<0.05)。見表2。
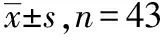
表2 兩組患者在治療的不同階段心絞痛發作次數和硝酸甘油消耗量的比較
2.2HAMA總分及總因子分比較 治療前,兩組患者HAMA總分均較高,肯定有明顯焦慮,組間比較差異無統計學意義(P>0.05)。在隨訪期間,治療組HAMA總分、心血管系統因子分較上次隨訪時均下降,差異有統計學意義(P<0.05),同時對照組HAMA總分、心血管系統因子分較上次隨訪時也均下降,但差異無統計學意義(P>0.05);在隨訪同期時間點,治療組HAMA總分、心血管系統因子分較對照組明顯下降,差異有統計學意義(P<0.05)。見表3。
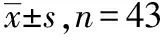
表3 兩組患者不同時間點HAMA總分和心血管系統因子分比較
2.3中醫證候積分比較 治療前,兩組患者中醫證候總積分、胸痛積分、心悸積分和氣短積分比較,差異無統計學意義(P>0.05);在隨訪期間,兩組患者上述各積分均較上次下降,差異有統計學意義(P<0.05);在隨訪期相同時間點,治療組上述各積分較對照組明顯下降,差異有統計學意義(P<0.05),其中胸痛和心悸證候改善顯著。見圖1。

①與本組t0比較,P<0.05;②與對照組同一時間比較,P<0.05。
2.4PSQI評分和PSG比較 治療前,兩組患者睡眠質量分布差異無統計學意義(P>0.05);治療12周后,治療組較治療前明顯減少;兩組患者睡眠質量分布差異有統計學意義(P<0.05),見圖2。PSQI評分方面,治療前兩組患者比較,差異無統計學意義(P>0.05);在隨訪期間,兩組患者評分均較治療前下降,差異有統計學意義(P<0.05)。在隨訪同期時間點,治療組評分較對照組明顯下降,差異有統計學意義(P<0.05)。PSG監測指標方面,治療前兩組患者各指標比較,差異無統計學意義(P>0.05);治療12周后,兩組患者總睡眠時間、睡眠效率、N2比例、N3比例較各組治療前均增加,睡眠潛伏期、覺醒時間、覺醒次數、N1比例較各組治療前均減少,與治療前比較均差異有統計學意義(P<0.05);治療12周后,治療組總睡眠時間、睡眠效率、N2比例、N3比例較對照組明顯增加,睡眠潛伏期、覺醒時間、覺醒次數、N1比例較對照組明顯減少,與對照組比較均差異有統計學意義(P<0.05)。見表4。
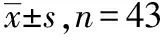
表4 兩組患者不同時間點PSQI評分和PSG比較

①與對照組同一時間點比較,χ2=6.828,P<0.05。
2.5兩組6MWT比較 治療前,兩組患者6MWT結果比較,差異無統計學意義(P>0.05);在隨訪期間,兩組患者6MWT結果均較治療前上升,差異有統計學意義(P<0.05);在隨訪同期時間點,治療組患者結果較對照組明顯上升,差異有統計學意義(P<0.05)。見表5。

表5 兩組患者不同時間點6MWT比較
2.6臨床不良事件及安全性分析 研究期間,心臟相關不良事件19例。兩組患者均未發生心源性休克;治療組因心絞痛再次住院和心肌梗死例數分別為2和1例,均少于對照組8和8例,且均差異有統計學意義(均P<0.05)。藥物相關不良事件10例,主要表現為頭暈、惡心、食欲減退等,治療組分別為1,1,1例,對照組分別為3,3,1例,癥狀均較輕微,1周內癥狀基本消失,經研究者評估可能與研究藥物無關。所有患者治療前后血常規、肝腎功能和電解質均在正常范圍內波動,心電圖結果未見明顯異常改變。
3 討論
軀體疾病常與焦慮共存,一方面,焦慮可能是軀體疾病的早期癥狀;另一方面,軀體癥狀可成為主訴而掩蓋焦慮,而軀體疾病并發的焦慮常對軀體疾病本身產生諸多影響。冠心病是常見的軀體疾病,但傳統的生物醫學模式常忽視神經心理因素對冠心病患者的影響,使患者治療依從性和生活質量明顯降低,臨床預后較差[13-14]。同時,冠心病是一種慢性血管炎性病變,炎性反應在其病變過程中發揮催化作用,而焦慮可激活和加快炎性反應,增加白細胞介素及超敏C反應蛋白等炎性因子的釋放,且引起巨噬細胞異常轉變而加速動脈粥樣斑塊的發生;此外,焦慮患者缺乏消除炎癥的不飽和脂肪酸,炎癥反應得不到抑制和清除,從而加劇動脈粥樣硬化[15-16]。因此所有心血管疾病患者都應視為情緒障礙高危人群進行篩查。
隨著醫學模式向“生物-心理-社會”模式轉變,中醫學界提出 “雙心疾病”的理論,即心血管疾病與神經心理疾病并存。中醫學倡導“形神合一”的整體觀念,認為心為十二官之主,主血脈(心血管功能),藏神明(神經心理),即“神明之心”和“血脈之心”雙心一體,生理相依,病理互損,發為雙心疾病。中醫學對冠心病的認識由來已久,漢代·張仲景在《金匱要略》中正式提出“胸痹”的名稱,并進行專門的論述。焦慮在中醫學中無直接論述,亦無相對應的病名。依據焦慮所表現的臨床癥狀,可在“郁證”(七情致病--狹義之郁)中找到與其類似癥狀的記載,故多數醫家將其歸類到“郁證”范疇。《素問·調經論》曰:“血氣不和,百病乃變化而生”。既往臨床研究[17]進行證候要素統計分析提示:氣虛、血瘀是穩定性冠心病的基本病機,氣虛血瘀是證候的主要組合形成;而焦慮(郁證)的主要病機是氣機郁滯;心主血脈,心氣虛則無力推動血液運行,同時結合心氣郁滯,導致血脈瘀阻,心脈不通,不通則痛,因此認為氣血失常是穩定性冠心病合并焦慮的核心病機,治療應當益氣活血通絡。目前穩定性冠心病合并焦慮的治療是西藥為主,作用靶點單一,不良反應較多[18];故筆者針對穩定性冠心病合并焦慮氣血失常(氣虛血瘀、氣機郁滯)的核心病機,選用《冠心病合理用藥指南》(第2版)[19]推薦的中成藥舒心口服液,探討其聯合冠心病規范二級預防治療對穩定性冠心病合并焦慮患者失眠、運動能力及臨床療效的影響,以期為中醫藥“雙心疾病”理論的臨床應用提供臨床實踐依據。
本研究是一項中西醫結合多學科診療的隨機對照臨床試驗,研究對象是心功能Ⅰ-Ⅲ級穩定性冠心病合并焦慮患者。本研究采用專業、多維度的臨床量表評估體系評價其心理和運動狀態,采用主觀臨床量表(PSQI)評估與客觀睡覺監測(PSG)相結合方法評價其睡眠狀態,以改善患者生命質量為標準評價藥物治療的效果。經過嚴格篩選,發現兩組患者男性居多,且主要分布于中年人群和初老年人群中,多數患者兼有或同時兼有高血壓、糖尿病、腦卒中和高脂血癥等合并癥,同時存在吸煙和飲酒等個人史,與既往臨床研究[20-21]和真實世界中穩定性冠心病患者年齡偏大、基礎疾病復雜、不良生活飲食習慣的特點相一致。同時本研究結果也提示:舒心口服液聯合治療可改善穩定性冠心病合并焦慮患者的臨床癥狀和睡眠效率,提升患者運動能力,降低了心臟相關臨床事件發生的頻率,且未見嚴重不良反應,為其身心同治提供了實踐依據。但因單中心、樣本量較小等因素,有待于今后采用多中心、隨機雙盲對照試驗方法,引入更多觀察指標、延長隨訪時間等措施,進一步深入探討中醫藥治療“雙心疾病”的臨床療效。

