新生兒重癥監護室極低體重兒實行早期護理干預后對喂養情況的影響分析與探討
馬秋芳
河南省溫縣人民醫院兒科 454850
極低體重兒體重過輕,各系統及器官發育尚未成熟,易出現諸多并發癥,是新生兒重癥監護室重要救治對象。極低體重兒指的是出生體重低于1 500g的新生兒,易引發喂養不耐受,出現嘔吐、腹脹、胃潴留增加等癥狀,增加腸外營養時間,給患兒的生長和發育帶來嚴重影響,更嚴重者導致患兒死亡[1]。因此,對于極低體重兒要采取有效護理干預措施,改善其喂養狀況,保證其生長發育正常。本文選取我院收治的84例極低體重患兒,探究口飼喂養、早期綜合護理干預對生長發育及喂養狀況的影響,現具體報道如下。
1 資料與方法
1.1 臨床資料 選取2018年9月—2019年9月我院收治的極低體重患兒84例,按照數字隨機法分為試驗組42例與對照組42例。其中對照組男27例,女15例,出生胎齡30~32周,平均胎齡(31.41±0.63)周,出生體重1 090~1 385g,平均體重(1 187.7±243.9)g。試驗組男26例,女16例,出生胎齡30~33周,平均胎齡(31.58±0.66)周,出生體重1 097~1 392g,平均體重(1 194.2±244.5)g。納入標準:所有患兒滿足喂養不耐受相關診斷標準,出現以下任意一種狀況,(1)24h腹圍上升超過1.5cm、嘔吐;(2)大便潛血呈陽性、胃殘留物為咖啡渣樣物或被膽汁污染,(3)心動過緩或呼吸暫停發生頻次顯著上升;(4)乳糖吸收不良,大便稀薄;(5)胃殘留量大于上次喂養量的1/3,出生體重低于1 500g;患兒家屬知曉本次研究,經醫院倫理委員會批準,簽署知情同意書。排除標準:嚴重心肺疾病;嚴重感染;Apgar評分低于3分;消化道畸形。兩組患兒在一般資料方面比較無統計學差異(P>0.05),具有可比性。
1.2 方法 兩組患兒均實施常規治療,如靜脈營養、洗胃、保暖及預防感染等,出生后24h內進行喂養,對于伴有喂養不耐受患兒降低奶量或停止加奶,必要時禁食,待癥狀有所好轉后漸漸提高奶量,入量不足患兒實施靜脈營養。對照組實施常規護理干預,并采取間歇推注法管飼喂養。注射器吸取所需奶量將空氣排盡后連接胃管,護理人員緩慢將奶注入患兒胃內,初始奶量為2ml/kg,間隔2h進行1次管飼,常規留置胃管,每日奶增加量低于20ml/kg。試驗組實施口飼喂養,并給予早期綜合護理干預,具體內容如下:(1)口飼喂養。現實施泵注法口飼喂養,常規留置胃管,并進行固定,抽吸配置好奶液,應用一次性注射器,與輸液延長管進行連接,依據輸液方法進行排氣,連接延長管及胃管體外端,依據輸液方法將微量泵連接好,輸入量調整好后按壓啟動鍵泵注,控制奶量1ml/(kg·h),每日增加1ml/(kg·h),每日泵注時間24h,逐漸提高喂奶量,間隔4h對奶液進行更換,每24h更換1次延長管。待患兒耐受10ml/h狀況下實施間歇推注法管飼喂養。(2)非營養性吸吮。應用無孔橡皮奶頭實施非營養性吸吮,1次/3h,10min/次,待患兒可奶瓶喂養停止非營養性吸吮。(3)鳥巢式護理。浴巾卷呈圓形長條,兩端開口分別放于患兒頭部下,依據患兒體型情況,圍成鳥巢狀,并將自制式水墊放于鳥巢底層,取8個無菌手套灌入37℃熱水,并列排放。維持患兒頸部伸展,保證身體與頭頸位于同一中軸線。(4)音樂撫摸護理。每日播放輕音樂,并輕撫摸患兒,3次/d,15min/次。(5)環境護理。依據護理計劃內容,調整室內光線,對室內噪音進行控制,一般低于40dB,避免噪音與光線刺激新生兒。(6)體位護理。護理操作結束后,取患兒俯臥位,側臥、仰臥為輔方法對極低體重兒體位進行調整,依據其舒適度情況實時調整體位。
1.3 觀察指標 觀察記錄兩組患兒喂養情況,包括足量胃腸喂養時間、恢復至出生體重時間、喂養不耐受時間,足量胃腸喂養指的是奶量為150ml/(kg·d)。觀察記錄干預前后兩組患兒生長發育情況,干預后于新生兒胎齡至44周時測量患兒頭圍、身長及體重,由醫院專職人員應用相同測量工具完成操作,共測量3次,取3次平均值。
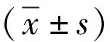
2 結果
2.1 兩組患兒喂養狀況對比 試驗組患兒足量胃腸喂養時間、恢復至出生體重時間與喂養不耐受時間明顯短于對照組(P<0.05),見表1。

表1 兩組患兒喂養狀況對比
2.2 兩組患兒生長發育狀況對比 干預前兩組患兒頭圍、身長、體重比較無統計學差異(P>0.05);干預后試驗組患兒頭圍、身長、體重均高于對照組(P<0.05),見表2。

表2 兩組患兒生長發育狀況對比
3 討論
早產兒出生后各系統及器官發育不成熟,因此,需要給予早期營養支持,以保證早產兒發育正常。極低體重兒吞咽與吸吮功能發育不良,經口喂養存在較大難度,需要采取管飼喂養[2]。臨床管飼喂養分為經鼻留置胃管與經口留置胃管[3]。盡管經鼻留置胃管易固定,但會引發呼吸暫停及周期性呼吸暫停等不良癥狀,給極低體重兒帶來嚴重影響[4]。因此,本文中采取經口留置胃管喂養方式。極低體重兒免疫功能、胃腸分泌、吸收、消化功能均不健全,容易出現喂養不耐受問題,如腹脹、嘔吐、胃潴留等,給腸道營養攝取帶來嚴重影響[5]。一旦出現營養不耐受,造成患兒攝入蛋白質缺乏,影響其生長發育,更嚴重者導致患兒死亡。因此,對于極低體重兒要采取有效干預措施,調節喂養不耐受問題,加快胃腸功能發育,促進存活率提升[6]。
現階段早期護理中多采取鳥巢式護理、腹部撫觸、非營養性吸吮及喂養營養等方式。本文應用上述方法對極低體重兒干預,并加強環境護理、音樂護理。結果表明,試驗組足量胃腸喂養時間、恢復出生體重時間與喂養不耐受時間低于對照組,表明早期綜合護理干預可調節患兒喂養不耐受情況。干預后對兩組患兒頭圍、身長及體重進行測量,結果表明,試驗組患兒頭圍、身長及體重高于對照組。腹部撫觸依據小兒胃腸蠕動規律及直腸解剖特征實施輕柔按摩,加快營養物質吸收與消化,改善腹脹,提升喂養耐受[7]。鳥巢式護理為極低體重兒營造了如子宮一般的環境,避免壓瘡及呼吸暫停等不良事件發生[8]。非營養性吸吮可幫助極低體重兒構建有節律的吞咽與吸吮模式,減少經口喂養過渡時間,加快胃腸道發育[9]。實施間歇推注法喂養滿足極低體重兒生理需求,對胃腸道激素釋放起促進作用,減少極低體重兒喂養不耐受程度[10]。
綜上所述,早期護理干預應用于新生兒重癥監護室極低體重患兒可縮短其胃腸喂養時間、喂養不耐受時間,加快體重恢復,有利于患兒生長發育。

