清熱祛濁膠囊聯合胰島素強化治療對痰濕瘀熱型2 型糖尿病患者炎性因子水平的影響
尹金秀
(河北省滄州中西醫結合醫院,河北 滄州 061000)
糖尿病是目前臨床最為常見的基礎代謝性疾病,是由于機體的胰島素分泌缺陷或其生物作用受損引起的血糖持續升高,使患者出現的多飲、多尿、多食和體重減輕等表觀癥狀[1]。在眾多的糖尿病患者中約有90%患者為2 型糖尿病患者,此類患者的胰島素功能并未完全喪失,但存在著胰島素作用效果不佳或胰島素相對缺乏[2]。持續的高血糖會導致患者出現眼、足、腎、心臟、血管、神經的慢性損害性并發癥[3],對于2 型糖尿病的治療,在服用常規降糖藥物無法獲得滿意的血糖控制效果時,可采取大劑量的胰島素進行強化治療干預[4]。但單純的胰島素補充治療并未改善患者的胰島功能及胰島素利用率低的問題,停藥后仍然出現血糖升高的可能[5]。中醫通過辨證論治和發揮整體治療的觀念,在2 型糖尿病的治療中積累了豐富的經驗[6]。本研究選取痰濕瘀熱型2 型糖尿病患者為研究對象,以清熱祛濁膠囊聯合胰島素強化治療干預,觀察評估對患者的治療效果。
1 資料與方法
1.1 一般資料 收集2018 年4 月-2020 年4 月本院門診收治的痰濕瘀熱型2 型糖尿病患者108 例,隨機分為觀察組與對照組,各54例。觀察組男28例,女26例,年 齡(49.87±9.18)歲,BMI(23.09±2.88)kg/m2,病程(5.98±1.89)年;對照組男23 例,女31 例,年齡(51.09±9.93)歲,BMI(23.57±2.91)kg/m2,病程(5.56±1.81)年。一般資料比較無統計學意義,具有可比性(P>0.05)。
1.2 臨床資料 納入標準:1)患者經診斷確診為2型糖尿病,符合《中國2 型糖尿病防治指南(2017年版)》[7]診斷標準;2)患者中醫辨證分型為痰濕瘀熱型;3)患者對本研究治療藥物胰島素、清熱祛濁膠囊等無禁忌癥;4)患者自愿參與本項研究并簽署書面協議;5)研究方案經倫理學委員會審查通過。排除標準:1)患者并發其他內分泌疾病;2)妊娠哺乳期婦女、精神障礙患者;3)全身炎性疾病患者;4)基礎資料、臨床檢測數據缺失或不完善的患者。脫落剔除標準:1)中途自愿退出者;2)未嚴格按照本研究治療方法服用藥物者;3)病情發生變化需要調整治療方案者;4)臨床檢測數據缺失者;5)隨訪期間失訪者。
1.3 治療方法 對照組給予胰島素強化治療,治療方法為患者給予胰島素注射液(江蘇萬邦生化醫藥股份有限公司,國藥準字H10890001,規格:10 mL:400 U)皮下多點注射給藥,給藥劑量為0.5~0.8 U/kg 體質量,分別于每日的三餐前和睡前采用不同部位的皮下注射給藥,期間每日采用便攜式血糖儀監測患者的血糖水平,并根據血糖監測結果調整患者的胰島素給藥劑量。觀察組采用清熱祛濁膠囊聯合胰島素強化治療干預,胰島素強化治療的胰島素廠家、規格、用法用量等與對照組完全相同,患者同時給予清熱祛濁膠囊(冀藥制字Z20070040,由本院中藥制劑室提供,規格:每粒0.3 g)口服,每次5 粒,每日3 次。2 組患者均以4 周為1 個療程,連續治療3 周。2 組患者治療期間給予飲食指導、健康教育和個體化的運動康復干預,治療期間嚴密關注患者的血糖變化,密切注意低血糖的發生情況,并做好針對性的干預。
1.4 評價指標 3 個療程結束后對觀察評估患者的臨床療效,計算對比2 組患者的總有效率。于治療開始前、療程結束后采集患者的空腹肘靜脈血約3mL,以D-10B 型多功能血糖指標測定儀(美國伯樂儀器設備有限公司)檢測患者的糖代謝指標包括糖化血紅蛋白(Glycosylated hemoglobin,HbA1c)、空腹胰島素(Fasting insulin,FINS),計算患者的胰島素抵抗指數(Insulin resistance index,HOMA-IR),HOMA-IR=患者的空腹血糖× FINS/22.5。采集患者的晨起空腹靜脈血約5 mL,加入到含有乙二胺四乙酸二鈉的抗凝管中,在DT-5B 型臺式多功能高速離心機(德國艾本德離心設備公司)中離心分離,轉速3 000 rpm、離心半徑8.5 cm、離心10 min 后分離得到血清上清液標本。以酶聯免疫吸附試驗法檢測患者的血清單核細胞趨化蛋白-1(Monocyte chemoattractant protein-1,MCP-1)、白介素-1β(Interleukin-1 β,IL-1β)、高遷移率族蛋白B1(High mobility group protein B1,HMGB1)、血管內皮素-1(Endothelin-1,ET-1)水平,檢測儀器為MDR-96A 型全波段多功能酶標儀(深圳迪瑞醫療科技有限公司),以液相色譜-質譜聯用技術檢測患者的一氧化氮(Nitric oxide,NO),以NX3 型彩色多普勒超聲診斷儀(德國西門子公司)檢測患者的內皮依賴性血管舒張功能指數(Endothelium dependent vasodilation index,FMD)水平,檢測試劑盒均購置于北京諾康達生物科技有限公司,操作步驟嚴格按儀器操作規程和試劑盒說明要求進行。統計對比2 組患者治療期間不良反應發生率。
1.5 療效判斷 療效判定參照《2 型糖尿病基層診療指南》[8]:1)顯效:治療后患者的癥狀、體征、中醫癥候等得到顯著改善,血糖水平、糖代謝指標恢復正常水平;2)有效:患者各項表觀癥狀和實驗室檢測指標均有改善;3)無效:治療后各項指標均無改善。總有效率=(顯效+有效)患者/每組患者數×100%。
1.6 數據處理 以Statistics 23.0 處理研究數據,HbA1c、FINS、HOMA-IR、MCP-1、IL-1β、HMGB1、ET-1、NO、FMD 等計量資料以()表示,組內治療前后對比、組間對比行t檢驗,臨床療效、不良反應發生率以[n(%)]表示,組間比較實施χ2檢驗,以P<0.05 時有統計學差異。觀察組自愿退出本研究1 例、未嚴格執行用藥方案2 例;對照組失訪1 例、檢測結果缺失1 例遂剔除本研究。
2 結果
2.1 2 組臨床療效比較 見表1。
表1 2 組臨床療效比較() 例
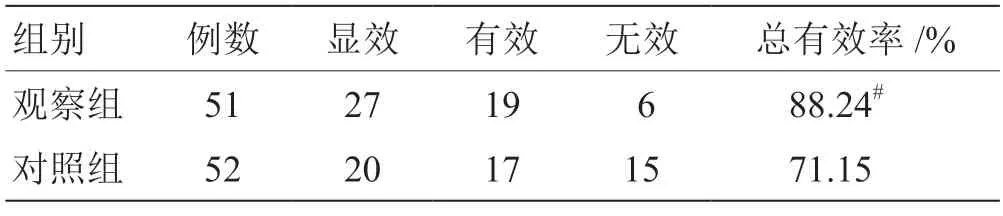
表1 2 組臨床療效比較() 例
注:與對照組比較,# P <0.05
2.2 2 組糖代謝指標水平比較 見表2。
表2 2 組糖代謝指標水平比較()
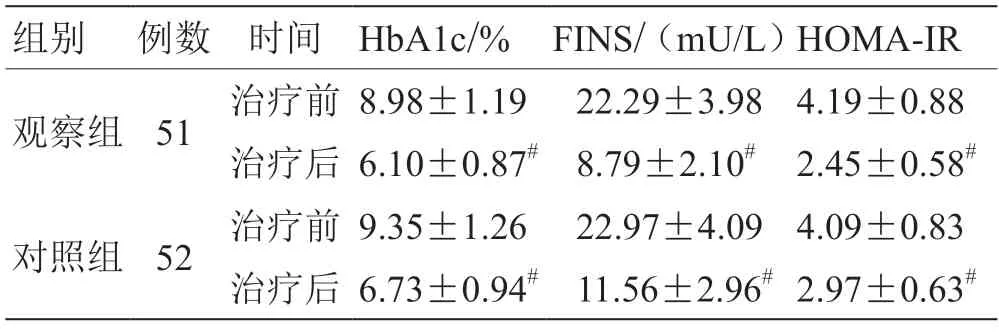
表2 2 組糖代謝指標水平比較()
注:與治療前比較,# P <0.05
2.3 2 組炎性因子水平比較 見表3。
表3 2 組炎性因子水平比較() ng/L
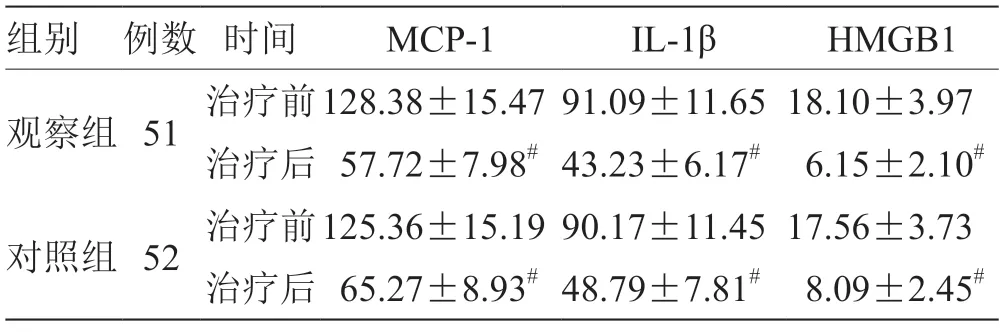
表3 2 組炎性因子水平比較() ng/L
注:與治療前比較,# P <0.05
2.4 2 組血管內皮功能指標比較 見表4。
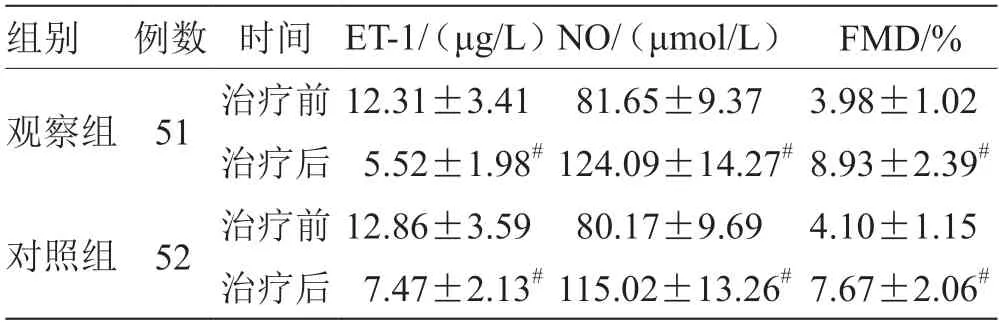
表4 2 組血管內皮功能指標比較
2.5 不良反應發生率比較 見表5。

表5 不良反應發生率比較 例
3 討論
糖尿病已成為與高血壓、高脂血癥并列的臨床發病率最高的基礎疾病之一。其發病機制尚未完全明確。2 型糖尿病發病最為直接的是各種因素導致的機體胰島素功能不足或胰島素利用率降低,進而造成的胰島素相對缺乏導致的血糖升高。近些年中西醫結合在2 型糖尿病治療中的應用不斷增多,成為臨床研究的熱點。
中醫理論通常將糖尿病歸屬為“消渴”癥的病變范疇,患者主要由于先天稟賦不足以及后天多食、肥胖、少動以及脾腎衰敗,導致脾失健運、肝失疏泄、腎不溫煦功能失調,機體痰濁停滯、運化失調、濕瘀中阻、蘊久化熱、耗傷陰液、壅塞氣機等,進而引起消渴癥的發生。根據其病機解釋,在消渴癥的發病過程中主要以痰、濕、瘀、熱等相互交融發展[9-10]。中醫治療應以活血祛瘀、清熱祛火、化痰消濁、健脾滲濕等為主要治療原則。據此原則,本研究中觀察組在胰島素強化治療基礎上增加清熱祛濁膠囊治療,臨床療效得到顯著提升,患者的HbA1c、FINS、HOMA-IR 等糖代謝指標水平得到顯著改善。表明清熱祛濁膠囊的應用能夠改善2 型糖尿病患者的治療效果。清熱祛濁膠囊是由黃連、枳實、知母、大黃、桑白皮、澤瀉、茯苓、紅花等多味中藥材活性成分組成。其中黃連具有清熱燥濕,瀉火解毒之功效,枳實能破氣消積,化痰散痞,知母清熱瀉火,滋陰潤燥,大黃瀉熱祛火、涼血解毒、逐瘀通經,桑白皮、澤瀉則能利水滲濕、健脾行氣,泄熱,化濁降脂,茯苓則具有健脾寧心、活血祛瘀之功效,紅花則能活血祛瘀、通絡消腫。全方共奏清熱祛火、化痰滲濕、活血祛瘀、疏肝健脾、補腎益氣之功效[11-12]。
2 型糖尿病的發生發展也是一個炎癥因子參與的過程。本研究中,觀察組治療后的各炎性因子水平低于對照組,表明清熱祛濁膠囊的應用可改善患者的炎癥反應狀態,這可能與該藥方中黃連、大黃等活性成分具有清熱解毒、抗炎抗病毒作用有關。在2 型糖尿病病情進展過程中由于持續的高血糖對于血管的損傷,也伴隨著血管內皮功能的損傷,血管內皮功能受損也是糖尿病患者早期的病理改變病貫穿患者的整個發病過程。本研究中,觀察組治療后的各項血管內皮功能改善程度均優于對照組,表明清熱祛濁膠囊能夠改善糖尿病患者的血管內皮功能,維持患者的血管穩定狀態。在用藥安全性方面,觀察組增加清熱祛濁膠囊治療,不良反應未顯著增加,提示治療安全性良好。
綜上所述,清熱祛濁膠囊聯合胰島素強化治療對痰濕瘀熱型2 型糖尿病患者治療效果顯著,能夠改善患者的糖代謝指標,降低機體的炎性因子水平,改善患者的血管內皮功能,且不良反應發生率低,治療安全性良好。該中西醫結合治療方案的應用可為2 型糖尿病患者的治療提供新的思路。

