降脂溶斑散聯合阿托伐他汀鈣片對痰瘀互結型缺血性中風患者頸動脈斑塊的影響
申紅琴,潘志強,苗瑜李,孫小平
(山西省長治市中醫研究所附屬醫院,山西 長治046000)
中風又稱為腦卒中,臨床可將其分為缺血性中風和出血性中風。中風是造成我國居民死亡的首位原因,而缺血性中風占中風發病率的75%~90%,且患者發病后3個月內死亡率為9.0%~9.6%[1]。缺血性中風是指腦部栓塞阻滯于大腦動脈中,造成大腦供血動脈血流減少或完全閉塞,大腦供血不足而出現腦組織損傷或壞死,臨床可見意識障礙、肢體運動感覺障礙的疾病。血脂異常是導致中風發生的重要危險因素,其與急性缺血性腦血管疾病存在密切聯系[2]。近年來,中醫藥在腦血管疾病領域中應用較為廣泛,許多中藥提取物被研究證實在調節血脂、抗動脈粥樣硬化中療效良好,且安全有效。本研究觀察降脂溶斑散聯合阿托伐他汀鈣片對改善痰瘀互結型缺血性中風患者頸動脈斑塊的效果,現報道如下。
1 臨床資料
1.1 一般資料 選取2018年2月至2020年2月山西省長治市中醫研究所附屬醫院收治的有頸動脈斑塊的痰瘀互結型缺血性中風患者120例,按隨機數字表法分為對照組和觀察組,每組60例。對照組男37例,女23例;年齡45~75歲,平均(62.12±6.55)歲;病程最短2d,最長8周,平均(4.40±1.67)周。觀察組男35例,女25例;年齡42~75歲,平均(61.71±6.13)歲;病程最短3d,最長8周,平均(4.22±1.74)周。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準(19MA02)。
1.2 診斷指標
(1)西醫診斷標準 參照《中國急性缺血性腦卒中診治指南2014》中缺血性腦卒中擬定診斷標準[3]。①急性起病且無前驅癥狀。②單側肢體或面部有麻木感,上下肢無力,口角斜、流涎,言語不利或理解困難,有眩暈感。③有椎-基底動脈和/或頸動脈的癥狀或體征。④腦部CT或磁共振成像(MRI)提示有梗死病灶,且排除腦出血及其他疾病。
(2)中醫診斷標準 參照《中藥新藥臨床研究指導原則》中風痰瘀互結證的診斷標準[4]。發病突然,癥見半身不遂,口眼斜,痰多而黏,頭暈目眩,言語謇澀或不語,偏身感覺減退或消失,肢體僵硬,舌質暗淡,苔薄白或白膩,脈弦滑。
1.3 納入標準 符合上述診斷標準;年齡40~75歲;頸動脈內膜中層厚度(IMT)≥1mm或存在頸動脈斑塊[5];患者自愿參與本研究,且簽署知情同意書。
1.4 排除標準 過敏體質或對本研究藥物過敏者;合并心血管、肝、腎等其他嚴重基礎疾病者;參與本研究前半個月內口服或注射其他中藥、中成藥者;既往有精神病史者。
2 治療方法
2.1 對照組 給予阿托伐他汀鈣片口服治療。阿托伐他汀鈣片(輝瑞制藥有限公司,國藥準字號H20051408,20mg/片),每日1次,每次1片,于晚餐時服用。治療6個月。
2.2 觀察組 在對照組治療基礎上,給予降脂溶斑散口服治療。方藥組成:丹參100g,三七粉100g,凈山楂100g,桑椹100g,決明子100g,制何首烏100g,橘皮100g,西洋參100g,天麻100g,地龍50g,水蛭30g。經過粉碎、篩選、混合、分劑量等工序制成散劑,分成小袋包裝,每1小袋凈重6g。每日2次,每次取1包用溫水沖服,于飯后30min服用。3個月為1個療程,治療2個療程。
兩組患者治療期間停止服用調節血脂、抗血小板聚集及抗炎等其他治療動脈粥樣硬化藥物。存在高血壓病、糖尿病患者可予以常規降壓、降糖藥物以保持血壓、血糖水平穩定。此外,指導患者規律生活作息,保證充足睡眠,注意加強身體鍛煉,控制飲食,多食用蔬菜水果,保證營養充足,避免過多攝入高脂肪和油膩食物。
3 療效觀察
3.1 觀察指標 ①中醫證候評分。選取頭暈目眩、頭痛、肢體麻木、頸項強急、痰多、言語不利、舌苔白膩7項中醫證候進行評分,于治療前后對兩組患者進行詢問并記錄各項證候情況,每項按無、輕、中、重度分為0、3、6、9分。滿分為63分,分數越高表明癥狀越嚴重。②血脂水平。采用酶聯免疫吸附試驗(ELISA)法測定兩組患者治療前后總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL-C)、高密度脂蛋白(HDL-C)水平。③頸動脈內膜中層厚度(IMT)。采用彩色多普勒超聲診斷儀器(加拿大超聲醫療技術有限公司)觀察兩組患者治療前后IMT變化[6]。患者取仰臥位,頭部向非檢查側偏轉45°,從頸總動脈近鎖骨端開始向上做縱切掃查,依次檢測頸總動脈遠端、頸內動脈、頸外動脈起始部和頸動脈分叉處,檢測部位盡可能向高處延伸,然后沿著血管走行進行橫切面檢測,在頸總動脈縱軸圖像最寬處測量3次,取最大值。④頸動脈斑塊總積分。將同一側檢測到的各個孤立斑塊最厚處IMT值進行相加,不考慮其長度,從而得出患者該側頸動脈斑塊積分,將兩側頸動脈斑塊積分相加計算斑塊總積分,并比較兩組患者治療前后該積分變化情況。⑤臨床療效。
3.2 療效評定標準 顯效:眩暈、頭痛等癥狀得到明顯緩解,各項檢查明顯改善,中醫證候評分降低≥70%;有效:眩暈、頭痛等癥狀有所緩解,各項檢查有所改善,30%≤中醫證候評分降低<70%;無效:癥狀無減輕甚至加重,各項檢查無改變或有加重,中醫證候評分降低<30%[4]。總有效率=(顯效例數+有效例數)/總例數×100%。
3.3 統計學方法 采用SPSS21.0軟件處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以例(%)表示,采用χ2檢驗。P<0.05表示差異有統計學意義。
3.4 結果
(1)中醫證候評分比較 治療前,兩組患者中醫證候評分比較,差異均無統計學意義(P>0.05)。治療后,兩組患者中醫證候評分均低于對照組,且觀察組低于對照組,差異均有統計學意義(P<0.05)。見表1。
表1 兩組痰瘀互結型缺血性中風患者治療前后中醫證候評分比較(分,±s)

表1 兩組痰瘀互結型缺血性中風患者治療前后中醫證候評分比較(分,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 治療前評分 治療后評分觀察組 60 54.62±3.82 30.77±3.44△▲對照組 60 54.73±3.61 42.69±3.57△
(2)血脂水平比較 治療前,兩組患者各項血脂水平比較,差異均無統計學意義(P>0.05)。治療后,兩組患者TC、TG、LDL-C水平均低于治療前,且觀察組低于對照組,差異均有統計學意義(P<0.05);兩組患者HDL-C水平均高于治療前(P<0.05),但組間比較差異無統計學意義(P>0.05)。見表2。
表2 兩組痰瘀互結型缺血性中風患者治療前后血脂水平變化比較(mmol/L,±s)

表2 兩組痰瘀互結型缺血性中風患者治療前后血脂水平變化比較(mmol/L,±s)
注:1.TC,總膽固醇;TG,三酰甘油;LDL-C,低密度脂蛋白;HDL-C,高密度脂蛋白。2.與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 TC水平 TG水平觀察組 60 治療前 5.08±0.74 2.02±0.24治療后 3.49±0.53△▲ 1.38±0.17△▲對照組 60 治療前 5.12±0.70 1.99±0.26治療后 4.68±0.67△ 1.64±0.21△組別 例數 時間 LDL-C水平 HDL-C水平觀察組 60 治療前 3.37±0.44 0.95±0.15治療后 2.25±0.49△▲ 1.01±0.20△▲對照組 60 治療前 3.39±0.46 0.91±0.16治療后 2.84±0.52△ 0.99±0.19△
(3)IMT、頸動脈斑塊總積分比較 治療前,兩組患者IMT、頸動脈斑塊總積分比較,差異均無統計學意義(P>0.05)。治療后,兩組患者IMT、頸動脈斑塊總積分均低于治療前,且觀察組低于對照組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組痰瘀互結型缺血性中風患者治療前后頸動脈內膜中層厚度、頸動脈斑塊總積分比較(mm,±s)
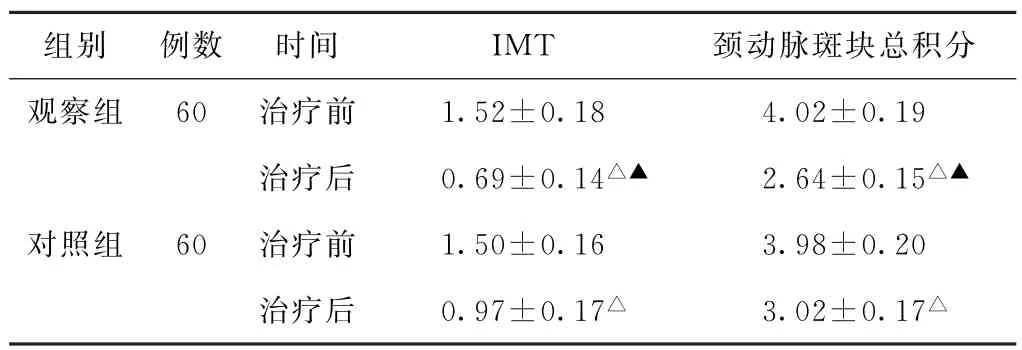
表3 兩組痰瘀互結型缺血性中風患者治療前后頸動脈內膜中層厚度、頸動脈斑塊總積分比較(mm,±s)
注:1.IMT,頸動脈內膜中層厚度。2.與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 IMT 頸動脈斑塊總積分觀察組 60 治療前 1.52±0.18 4.02±0.19治療后 0.69±0.14△▲ 2.64±0.15△▲對照組 60 治療前 1.50±0.16 3.98±0.20治療后 0.97±0.17△ 3.02±0.17△
(4)臨床療效比較 觀察組顯效36例,有效22例,無效2例,總有效率為96.67%(58/60)。對照組顯效18例,有效33例,無效9例,總有效率為85.00%(51/60)。兩組患者總有效率比較,差異具有統計學意義(P<0.05)。
4 討論
頸動脈粥樣硬化是缺血性中風重要危險因素之一,不穩定斑塊與缺血性中風的發生呈現高度相關性[7]。穩定性較低的頸動脈斑塊易發生破裂,形成栓塞,栓子阻滯于血管中,進而誘發急性缺血性疾病。高血脂、高血糖、高血壓等狀態會導致血管內皮損傷,血液中的脂質及低密度脂蛋白入侵動脈血管壁,進而累積于動脈內膜下,導致血管中膜的平滑肌會大量向內膜遷移和增生,與血液中被單核細胞吞噬的脂質結合形成大量泡沫細胞,受損的內皮細胞會分泌產生多種生長因子,促進平滑肌細胞表型發生變化,合成大量膠原細胞,由此逐步形成以膽固醇、脂質為核心,由大量纖維包繞的斑塊[8]。據解剖學研究發現,動脈粥樣硬化斑塊具有一定的血管傾向性,其侵害血管順序由高到低依次為腹主動脈、升主動脈、冠狀動脈、下肢動脈,然后是頸動脈及大腦動脈環(Wills環)[9]。由此可見,頸動脈粥樣硬化斑塊在全身動脈粥樣硬化斑塊中出現較晚,是動脈硬化較為明顯的特征。同時由于頸動脈位置較為淺表,易于探查,頸動脈斑塊可作為全身動脈粥樣硬化程度的觀察指標,也是研究和治療缺血性中風的重要切入點。另有研究顯示,當血液中TC濃度超過正常水平后,體內膽固醇會在動脈內膜沉積,導致動脈內膜逐漸增厚,影響血流速度,嚴重者會導致動脈粥樣硬化;高水平TG可加快動脈粥樣硬化級聯反應,進而促進動脈粥樣硬化發展進程;LDL-C水平升高會直接損傷動脈內膜,導致血管內皮細胞功能受損,使腦血流量降低,腦細胞受損[8]。阿托伐他汀鈣片主要作用場所為肝臟,有助于肝臟抑制膽固醇合成,同時其也是羥甲基戊二酸單酰輔酶A還原酶(HMG-COA)抑制劑,可抑制HMG-COA活性,促進LDL-C蛋白受體合成,從而降低腦動脈硬化患者血清中TC及LDL-C水平[10]。
中醫認為,缺血性中風發病與痰、瘀密切相關,中風的本質是人體正氣虧虛,又感受外邪,病機為臟腑脈絡空虛,外邪侵襲而正氣不能勝邪,導致氣血逆亂,產生痰、瘀等病理產物,阻滯經絡[11],或存在內傷基礎,因飲食不節、情志不暢或房勞過度等因素引起陰陽失衡、氣機紊亂,氣血運行不暢,終成此病。孟淑輝[12]研究發現,缺血性中風多見風痰阻絡或氣虛血瘀證。血行不暢,血脈病生,血脂代謝異常、動脈粥樣硬化等均屬“痰濁”“血瘀”等范疇。針對痰瘀互結證病機,在治療上注重化痰、祛瘀,擬用降脂溶斑散,旨在清除中風的病理產物,兼以調暢氣機,恢復人體臟腑正氣,使患者病情得以緩解。方中丹參、三七、地龍活血化瘀;凈山楂、橘皮消積化食,健脾化痰,兼化瘀;桑椹、制何首烏補益精血,養血調脂;天麻息風止痙,祛風通絡;水蛭破血消癥,治療久瘀、結節有良效;西洋參補氣養陰生津,防止化瘀藥物損傷正氣;決明子清肝和脾。此方藥性平和,攻補兼施,祛邪而不傷正,且相對于西藥而言,毒副作用少,在替代或輔助治療方面具有廣闊前景。現代藥理學研究表明,丹參酚酸B有良好的降血脂、抗血栓、抗動脈粥樣硬化及抗腦缺血損傷等作用[13];三七提取物可有效抑制動脈血管內膜斑塊形成[14];地龍有效成分蚓激酶可使損傷的血管內皮細胞修復,抑制血小板凝聚,降低血液黏稠度,延緩血栓形成,改善腦循環[15];山楂總黃酮可抗心肌缺血,抗腦缺血[16]。
本研究結果發現,治療后,兩組患者TC、TG、LDL-C水平均低于治療前(P<0.05),且觀察組低于對照組(P<0.05);兩組患者HDL-C水平均高于治療前(P<0.05),但組間比較,差異無統計學意義(P>0.05);兩組患者IMT、頸動脈斑塊總積分均低于治療前(P<0.05),且觀察組低于對照組(P<0.05);觀察組治療總有效率低于對照組(P<0.05),提示降脂溶斑散治療痰瘀互結型缺血性中風患者,可改善其臨床癥狀,調節血脂,提高療效。在本研究中,兩組患者治療前后HDL-C水平有所升高但不顯著,降脂溶斑散在提高患者HDL-C水平方面作用不明顯,考慮可能與患者在治療期間基本保持良好生活習慣有關,仍需進一步研究進行證實。
綜上所述,降脂溶斑散聯合阿托伐他汀鈣片治療痰瘀互結型缺血性中風不僅能改善患者臨床癥狀,還能調節血脂,降低IMT,減少頸動脈斑塊,值得臨床應用。

