顱內動脈瘤破裂出血患者早期顯微夾閉術手術時機探討
婁志剛,袁 波,譚占國,李 維,許丙洋
漯河中心醫院神經外科,河南 漯河 462000
顱內動脈瘤是指腦動脈內腔的局限性異常擴大造成動脈壁的一種瘤狀突出,動脈瘤一旦破裂出血,臨床表現為蛛網膜下腔出血,劇烈頭痛、頻繁嘔吐、大汗淋漓、體溫升高;頸強直,克氏征陽性,還可能會出現意識障礙甚至昏迷[1]。顯微夾閉術逐漸成為治療顱內動脈瘤的首選治療方案[2]。但顱內動脈瘤破裂的手術時機一直存在爭議,有學者認為盡快做手術可以減少術前再次破裂率,更好的清除血腫,減輕患者痛苦[3],也有學者認為等顱內動脈瘤破裂患者病情穩定后再做手術會更加穩妥[4]。所以本研究進行了顱內動脈瘤破裂出血患者早期顯微夾閉術手術時機探討。
1 資料與方法
1.1 一般資料
選取2015年11月—2019年12月漯河中心醫院神經外科收治的符合納入和排除標準的55例顱內動脈瘤破裂患者,年齡35~72歲,其中男性25例、女性30例。由電腦隨機分配成對照組和觀察組,對照組27例,男性12例、女性15例,平均年齡(42.26±6.49)歲,椎基底動脈瘤1例、大腦中動脈瘤2例、大腦前動脈瘤4例、后交通動脈瘤9例、前交通動脈瘤11例;觀察組28例,男性13例、女性15例,平均年齡(141.97±5.41)歲,患者中椎基底動脈瘤1例、大腦中動脈瘤1例、大腦前動脈瘤4例、后交通動脈瘤10例、前交通動脈瘤12例。
1.2 納入標準及排除標準
納入標準:(1)均確診為顱內動脈瘤,且均接受顯微夾閉手術;(2)患者年齡<80歲;(3)Hunt-Hess分級為Ⅰ~Ⅳ級;(4)均知曉并同意簽署知情同意書。排除標準:(1)心肺功能障礙者;(2)有腦出血、腦梗死等顱內疾病者;(3)認知功能障礙者;(4)有遺傳性、特殊個人史者。
1.3 Hunt-Hess分級
對55例顱內動脈瘤破裂的患者進行Hunt-Hess分級:Ⅰ級8例,Ⅱ級21例,Ⅲ級22例,Ⅳ級4例。
1.4 手術方法
對照組患者出血后24~72 h進行手術,觀察組患者出血后24 h內進行手術。兩組手術方式完全相同,即顯微夾閉術,手術均由同一組外科醫生完成。術前給患者進行全麻,均采用翼點入路法,先甘露醇脫水,然后剪開硬腦膜,置顯微鏡觀察,視野清晰后解剖側裂池,由外側裂進入切開蛛網膜,將視交叉池與頸動脈池暴露出來,釋放腦脊液,降低顱內壓,暴露出動脈瘤近端,接著逆行分離暴露出動脈瘤頸,用合適的動脈瘤夾夾閉瘤頸,最后覆蓋罌粟堿棉片,放入引流管,關閉顱腔。
1.5 觀察指標
術前、術中動脈瘤再次破裂次數和手術完全夾閉情況,患者術后并發癥(腦積水、腦梗死、腦血管痙攣)發病情況,了解患者的恢復情況并劃分等級,根據恢復情況分為基本治愈(恢復較好、可獨立生活)、輕殘(輕度缺陷、可做一些簡單工作)、重殘(生活需照顧、無獨自生活能力)、無效(植物人)和死亡共5個等級,繪制成表。
1.6 統計學方法
采用SPSS 25.0軟件進行數據分析,男女比例、術前再次破裂、術中再次破裂、手術完全夾閉情況等定性數據資料以例數和百分比(%)表示,組間比較用χ2檢驗,定量資料如年齡用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術前再次破裂、術中再次破裂、手術完全夾閉情況比較
術前再次破裂率觀察組明顯低于對照組(P<0.05;術中再次破裂率和手術安全夾閉率差異無統計學意義(P>0.05),見表1。
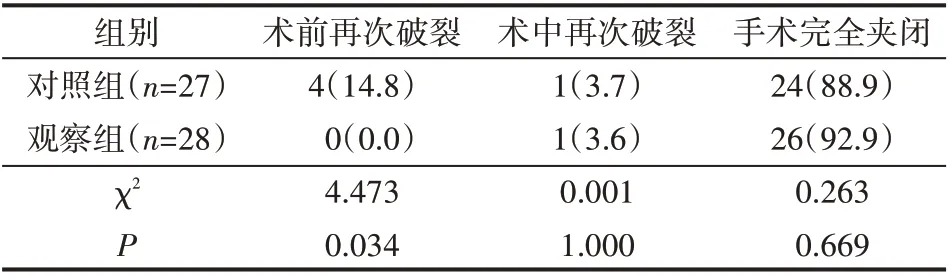
表1 術前再次破裂、術中再次破裂和手術完全夾閉情況比較例(%)
2.2 兩組患者術后并發癥比較
術后并發癥發生率觀察組明顯低于對照組(21.4%<48.1%),差異有統計學意義(χ2=4.34,P<0.05)。
2.3 對照組與觀察組術后療效比較
對比兩組的顯效率可知,觀察組的治療效果(92.9%vs70.1%)更好,顯效率明顯增高,差異有統計學意義(χ2=4.672,P<0.05)。
3 討論
顱內動脈瘤是指腦動脈內腔的局限性異常擴大造成動脈壁的一種瘤狀突出,臨床表現為嚴重的蛛網膜下腔出血,發病急劇,患者劇烈頭痛、頻繁嘔吐、大汗淋漓、體溫升高[5];頸強直,克氏征陽性,可能還會出現意識障礙甚至昏迷[6]。有資料顯示顱內動脈瘤破裂出血的致死率達41%,再次破裂出血的病死率高達60%,動脈瘤破裂出血不及時治療,其病死率與致殘率很高,所以顱內動脈瘤破裂出血應及時就醫治療[7]。本研究中經對照組與觀察組數據分析,觀察組的術前再次破裂率和術后并發癥發生率明顯低于對照組,顱內動脈瘤破裂患者進行顯微夾閉術時機越早,再次破裂出血發生次數越少,還能減少術后腦積水、腦血管痙攣等術后并發癥[8]。有研究證實,顱內動脈瘤破裂患者破裂出血24 h內瘤體處于可逆階段,這時候進行顯微夾閉術可清除顱內血腫,使腦組織血運正常,對血管的刺激作用減輕,從而減少血管痙攣的發生,降低術后并發癥的發生率。手術仍存在很多技術難點,如術中瘤體暴露就有一定難度,為了提高手術成功率,應注意術前仔細閱片,認真分析影像資料,了解詳細之后制定合理手術方案,術中盡量減少對腦組織的過度牽拉,手術者應做事沉穩,熟悉動脈瘤的解剖結構,用專業和經驗盡快找到動脈瘤進行夾閉。
綜上,出血后24 h內進行手術療效明顯優于出血后24~72 h進行手術的患者,顱內動脈瘤破裂出血患者手術越早取得的效果越好,臨床可以推廣。

