f-URS手術(shù)治療孤立腎結(jié)石的有效性及對機體應激反應的影響
李 勇 湖南省郴州市第一人民醫(yī)院泌尿外科 423000
孤立腎結(jié)石是一種復雜性的尿路結(jié)石,治療時應在盡可能保護腎臟的前提下完全取出結(jié)石[1]。孤立腎結(jié)石隨著疾病的發(fā)生、發(fā)展,患者會出現(xiàn)不同程度的腎積水,不利于代謝物排出,增加氮質(zhì)血癥、尿毒癥發(fā)生率,對患者生命安全構(gòu)成一定威脅[2]。傳統(tǒng)微創(chuàng)經(jīng)皮腎鏡碎石術(shù)(PCNL)創(chuàng)傷性較大,術(shù)后患者臥床時間較長,且結(jié)石清除率較低,甚至會對患者的腎功能造成永久性損害,現(xiàn)已不能滿足臨床需求[3]。近年來,隨著醫(yī)療科技的飛速發(fā)展,輸尿管軟鏡碎石術(shù)(f-URS)手術(shù)被應用于臨床,該術(shù)式不需要在患者身上做切口,利用人體內(nèi)部的自然腔道開展手術(shù),更符合微創(chuàng)理念。基于此,本文選取本院2018年6月—2020年6月收治的94例孤立腎結(jié)石患者進行分析,報道如下。
1 資料與方法
1.1 一般資料 選取本院2018年6月—2020年6月收治的94例孤立腎結(jié)石患者,以雙盲隨機抽樣法分為兩組,每組47例。實驗組女17例、男30例;年齡23~68歲,平均年齡(45.62±8.47)歲;病程7~36個月,平均病程(21.52±6.49)個月;結(jié)石直徑8.4~35.9mm,平均直徑(21.85±5.07)mm。參照組女20例、男27例;年齡25~67歲,平均年齡(45.57±8.42)歲;病程8~35個月,平均病程(21.49±6.42)個月;結(jié)石直徑8.9~36.1mm,平均直徑(22.01±5.01)mm。兩組一般資料比較差異無統(tǒng)計學意義(P>0.05),可比較。納入標準:(1)均符合《軟性輸尿管鏡術(shù)中國專家共識》[4]中對“孤立腎結(jié)石”診斷標準。(2)年齡≥18周歲。(3)均為首次發(fā)病。(4)病歷資料齊全、完整。排除標準:(1)合并嚴重營養(yǎng)不良、重度貧血者。(2)處于哺乳期、妊娠期女性。(3)中途從本研究退出者。(4)存在麻醉、手術(shù)禁忌證者。(5)重大臟器功能障礙者。(6)合并呼吸衰竭、心力衰竭者。(7)合并急、慢性和感染性疾病者。(8)近3個月存在重大手術(shù)史、創(chuàng)傷史者。(9)合并帕金森、癲癇等疾病者。
1.2 方法 參照組采用PCNL治療。協(xié)助患者采取截石位,患側(cè)輸尿管進行逆行插管,對于合并輸尿管結(jié)石的患者,則逆行碎石沖洗輸尿管上段的結(jié)石,直至進入腎盞,或?qū)嵤┠嫘休斈蚬茜R取石,直至膀胱,結(jié)束后將輸尿管外支架置入,協(xié)助患者取俯臥位,在上腹部下方放一軟枕,確保腰部處于一個平面,抬高腎區(qū),腎集合系統(tǒng)逆行注射造影,依靠C型臂X線機定位,采用18G腎穿刺針穿刺腎盞,穿刺成功后經(jīng)過腎集合系統(tǒng)置入斑馬導絲,針鞘退出后采用筋膜擴張器擴張通道,從2F逐漸遞增到18F,將一次性可撕裂導引鏡鞘置入,建立經(jīng)皮腎取石通道,經(jīng)過該通道將8~9F輸尿管硬鏡引入,實施鈥激光碎石聯(lián)合灌注泵脈沖水流、異物鉗沖洗出碎石。實驗組采用f-URS治療。于術(shù)前2周常規(guī)放置雙J管。成功麻醉之后協(xié)助患者采取截石位,將輸尿管硬鏡經(jīng)過尿道置入,實施輸尿管硬鏡檢查,仔細觀察雙側(cè)輸尿管開口的具體位置,判斷膀胱中是否存在病變,將斑馬導絲插入患側(cè)輸尿管開口處,沿導絲緩慢插入輸尿管硬鏡,擴張患側(cè)輸尿管,保留斑馬導絲,退出輸尿管硬鏡,沿斑馬導絲將輸尿管擴張鞘從患側(cè)輸尿管置入,注意動作保持輕柔、緩慢,防止損傷輸尿管,拔出斑馬導絲以及擴張器,通過輸尿管擴張鞘建立可以連接尿道外口、患側(cè)輸尿管的通道,在輸尿管擴張鞘中置入輸尿管軟鏡,直至腎盞、腎盂,確定結(jié)石的位置,根據(jù)結(jié)石的位置以及大小等,采用365nm或200μm的光纖碎石,1.2~1.6J的激光功率。
1.3 觀察指標 (1)一次結(jié)石成功率:拔除雙J管1個月后,復查KUB,顯示殘留結(jié)石的直徑<4mm,且患者無疼痛等癥狀,即可判定為碎石成功[5]。(2)炎性因子及氧化應激指標:抽取所有患者5ml空腹靜脈血,以3 500r/min離心速率、10cm離心半徑,離心處理10min,分離血清,置于-20℃環(huán)境中,以ELISA法檢測C反應蛋白(CRP)、白介素-10(IL-10)、白介素-6(IL-6),以硫代巴比妥酸比色法檢測丙二醛(MDA),以二硫基雙硝基苯甲酸法檢測谷胱甘肽過氧化物酶(GSH-Px),以黃嘌呤氧化酶法檢測超氧化物歧化酶(SOD)。(3)并發(fā)癥發(fā)生率:比較兩組胸膜損傷、高熱、大出血發(fā)生率。
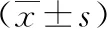
2 結(jié)果
2.1 兩組一次結(jié)石清除成功率對比 實驗組一次結(jié)石清除成功率為97.87%(46/47),高于參照組的78.72%(37/47),差異具有統(tǒng)計學意義(χ2=8.340,P=0.004<0.05)。
2.2 兩組炎性因子指標對比 術(shù)前兩組炎性因子指標比較差異無統(tǒng)計學意義(P>0.05);術(shù)后3d實驗組血清CRP、IL-10、IL-6因子水平均較參照組低,差異具有統(tǒng)計學意義(P<0.05),見表1。
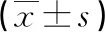
表1 兩組炎性因子指標對比
2.3 兩組氧化應激指標對比 術(shù)前兩組氧化應激指標比較差異無統(tǒng)計學意義(P>0.05);實驗組術(shù)后3d血清MDA因子水平較參照組低,血清GSH-Px、SOD因子水平均較參照組高,差異具有統(tǒng)計學意義(P<0.05),見表2。
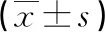
表2 兩組氧化應激指標對比
2.4 兩組并發(fā)癥發(fā)生率對比 實驗組并發(fā)癥發(fā)生率為4.26%,低于參照組的23.40%,差異具有統(tǒng)計學意義(χ2=7.231,P=0.007<0.05),見表3。

表3 兩組并發(fā)癥發(fā)生率對比[n(%)]
3 討論
孤立腎包括一側(cè)腎功能喪失、一側(cè)腎切除、移植腎、先天性孤立腎等,當孤立腎合并結(jié)石患者容易出現(xiàn)嚴重梗阻癥狀,引發(fā)酸堿失衡、水電解質(zhì)紊亂、氮質(zhì)血癥等,病情嚴重的患者甚至會出現(xiàn)急性腎功能衰竭,對患者生命安全構(gòu)成一定威脅[6-7]。當前,臨床治療孤立腎結(jié)石的原則主要以盡快解除梗阻,恢復、保護患者腎功能為主[8]。PCNL是臨床治療結(jié)石的主要術(shù)式,大部分學者認為孤立性腎結(jié)石應首選PCNL手術(shù)治療,但PCNL手術(shù)要求通道擴張至18F,對機體損傷較大,術(shù)后容易出現(xiàn)大出血、胸膜損傷等并發(fā)癥,加重患者生理、心理不適感,不利于機體恢復。
有研究表明,手術(shù)創(chuàng)傷會引發(fā)不同程度的應激反應,刺激機體釋放大量的炎癥因子,影響機體恢復[9-10]。氧自由基增多會干擾機體對細胞正常功能的代謝,損傷組織細胞,MDA是氧自由基的氧化產(chǎn)物,術(shù)后MDA水平會逐漸升高;GSH-Px、SOD是抗氧化物,在手術(shù)創(chuàng)傷等多種因素的影響下,血清GSH-Px、SOD水平會逐漸降低。f-URS手術(shù)不需要在患者身體上做任何切口,可以利用人體天然的腔道取石,更符合微創(chuàng)理念,具有出血量少、恢復快、疼痛輕、安全可靠等優(yōu)點。f-URS手術(shù)對患者腎臟影響較小,術(shù)后可以及早恢復腎臟的排泄功能,一定程度上降低了腎結(jié)石復發(fā)率。本文結(jié)果顯示,實驗組一次結(jié)石清除成功率及術(shù)后3d血清GSH-Px、SOD因子均高于參照組,并發(fā)癥發(fā)生率及術(shù)后3d血清炎性因子、MDA因子水平均低于參照組,差異有統(tǒng)計學意義(P<0.05)。表明f-URS術(shù)應用于孤立腎結(jié)石治療中療效顯著,術(shù)后患者應激反應更輕。
綜上所述,孤立腎結(jié)石患者采用f-URS術(shù)治療,術(shù)后機體氧化應激、炎癥反應較輕,并發(fā)癥發(fā)生率較低,臨床應用及推廣價值均較高。

