大黃復方保留灌腸輔助治療慢性腎臟病療效及對患者生活質量的影響
董 怡,馬 靜,余楠楠,王方圓,薛松妍,朱芳紅,趙行行,儲 霞,姚 銳
(空軍軍醫大學西京醫院,陜西 西安 710032)
慢性腎臟病(Chronic kidney disease,CKD)是由糖尿病、高血壓等疾病引起的腎臟損傷,不及時治療最終可導致腎功能衰竭,對家庭和社會帶來較大的負擔。西醫主要采取糾正電解質紊亂、改善貧血等治療,在延緩CKD患者病情進展中的效果有限[1]。中醫將CKD歸之于“腎勞” “溺毒” “關格” “癃閉”等范疇,認為其病因在于勞逸過度、久病、飲食不當等,病邪長期擾腎,使脈絡受阻,腎虛血瘀,累及脾胃,在治療中可結合補腎健脾、溫陽瀉濁、活血化瘀等進行治療[2]。中藥在CKD的輔助治療中具有獨特優勢,能夠明顯延緩患者的病情進展,大黃味苦、寒,具有瀉下攻積、活血化瘀之效,有研究發現,大黃復方灌腸能夠有效降低CKD患者機體內毒素等的水平,改善機體炎癥反應,進而延緩CKD進展[3]。本研究對大腸復方保留灌腸輔助治療CKD的效果及對患者生活質量的影響進行了研究,以期為CKD患者的治療提供參考。
1 資料與方法
1.1 一般資料 納入2017年1月至2019年12月我院收治的CKD患者170例,隨機分為對照組和觀察組,各85例。其中對照組男47例,女38例,年齡19~76歲,平均(62.43±7.92)歲,原發疾病高血壓23例,糖尿病29例,慢性腎小球腎炎33例,CKD分期中,3期24例,4期32例,5期29例。觀察組男51例,女34例,年齡21~78歲,平均(62.78±8.13)歲,原發疾病高血壓27例,糖尿病24例,慢性腎小球腎炎34例,CKD分期中,3期27例,4期30例,5期28例。兩組性別、年齡、原發疾病和CKD分期等一般資料比較,差異無統計學意義(P>0.05)。所有患者均知情同意本研究,本研究經醫學倫理委員會審核后進行。病例納入標準:符合西醫中CKD的相關診斷標準[4];年齡≥18周歲;選擇保守治療者;CKD分期3~5期。排除標準:血液系統疾病;心功能不全;生命體征不穩;血液透析患者;嚴重肛腸疾病者;近期肛腸出血者;免疫功能不全;中途退出者;不接受隨訪;精神障礙。
1.2 治療方法
1.2.1 對照組:患者進行常規的平衡電解質、飲食管理、降糖、降壓、抑酸、改善貧血等對癥治療,并對患者進行CKD健康教育和心理支持,減少其負面情緒。
1.2.2 觀察組:在對照組的基礎上進行大黃復方保留灌腸,分別取大黃、牡蠣、蒲公英、丹參各30 g,并隨癥加減,其中氣虛者加仙靈脾、黃芪各30 g,血虛者加當歸、熟地黃各15 g,陽虛者加附子10 g。采用水煎法,去渣制成150 ml藥液。使患者排空大小便后側臥,將藥液溫度降至39~40 ℃后,將肛管插入肛門,緩慢將藥液滴入,操作完成后,保留時間為2 h,1次/d。兩組均連續治療14 d。
1.3 觀察指標 ①療效分析:對兩組的治療有效率進行比較[5],緩解:治療后,患者尿血、乏力等臨床癥狀均完全消失,24 h尿蛋白低于500 mg/24 h,腎小球濾過率(GFR)超過參考值;顯效:治療后,患者尿血、乏力等臨床癥狀明顯改善,24 h尿蛋白與參考值相比,降低超過50%,GFR在參考值5%范圍內波動;有效:治療后,患者尿血、乏力等臨床癥狀有所改善,24 h尿蛋白與參考值相比,降低25%~49%,GFR低于參考值5%~20%;無效:治療后,患者臨床癥狀無明顯改善,甚至加重,24 h尿蛋白與參考值相比,降低<25%,GFR低于參考值20%及以上。同時,對兩組患者均進行隨訪,隨訪時間截止至2020年6月30日,比較兩組患者CKD分期進展情況。②胃腸道癥狀(GSRS)評分:對兩組治療前后的GSRS 評分進行比較,主要包括反酸、腹脹、大便干結、噯氣、惡心嘔吐等,每項分值范圍1~7分,隨著分值增加,GSRS癥狀更為嚴重。③生活質量:分別于治療前后,使用KDQO-LTM-36量表[6]對兩組患者的生活質量進行比較,該量表分為10個維度,包括癥狀影響、疾病負擔、軀體功能、情感生活、社會功能、社會角色、精力、腎病影響、疼痛、社會情感。每個維度分值均為0~100分,隨著分值增加,生活質量提高。
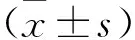
2 結 果
2.1 兩組治療效果比較 見表1。兩組的治療總有效率比較,差異無統計學意義(P>0.05)。對照組隨訪時間6~42個月,平均(27.43±7.92)個月,觀察組隨訪時間6~41個月,平均(27.76±8.12)個月,兩組的隨訪時間比較,差異無統計學意義(P>0.05)。隨訪期間,對照組CKD分期進展20例(23.53%),觀察組CKD分期進展9例(10.59%),對照組CKD分期進展率明顯高于觀察組(P<0.05)。

表1 兩組治療效果比較[例(%)]
2.2 兩組治療前后GSRS評分比較 見表2。治療前,兩組的反酸、腹脹、大便干結、惡心嘔吐和噯氣評分比較,差異無統計學意義(P>0.05)。治療后,對照組和觀察組反酸、腹脹、大便干結、惡心嘔吐和噯氣評分均明顯下降(P<0.05),其中觀察組反酸、腹脹、大便干結、惡心嘔吐和噯氣評分均明顯低于對照組(P<0.05)。
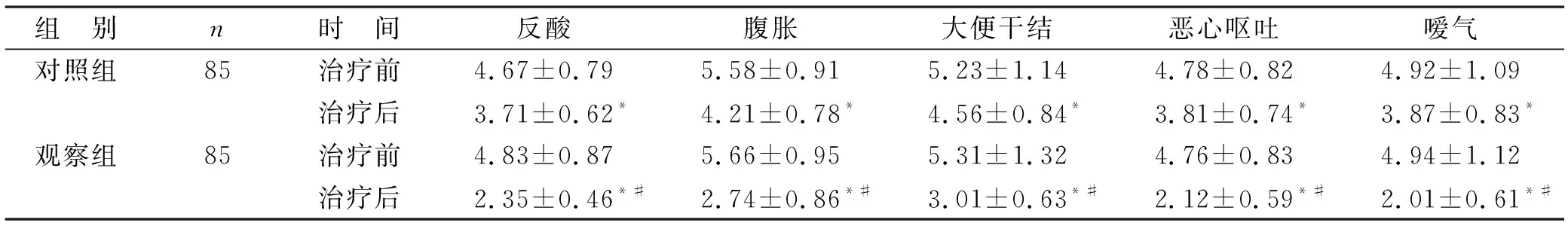
表2 兩組治療前后GSRS評分比較(分)
2.3 兩組治療前后生活質量評分比較 見表3。治療前,兩組的癥狀影響、疾病負擔、軀體功能、情感生活、社會功能、社會角色、精力、腎病影響、疼痛、社會情感評分比較,差異均無統計學意義(P>0.05)。治療后,兩組的癥狀影響、軀體功能、情感生活、社會功能、社會角色、精力、腎病影響、疼痛、社會情感評分均明顯降低(P<0.05),其中觀察組明顯高于對照組(P<0.05)。與治療前相比,治療后兩組的疾病負擔變化,差異均無統計學意義(P>0.05)。
表3 兩組治療前后的生活質量評分比較(分)
續 表

組 別n時 間社會角色精力腎病影響疼痛社會情感對照組85治療前44.29±8.7643.92±7.9475.39±11.2966.89±13.4247.93±6.50治療后46.52±8.98 *46.38±8.15 *79.03±11.43 *69.02±14.10 *50.82±6.83 *觀察組85治療前44.01±8.6543.76±7.5275.58±11.0366.54±13.3547.82±6.77治療后49.32±9.42 *#49.02±8.23 *#82.31±12.34 *#71.75±14.45 *#55.01±7.24 *#
3 討 論
CKD患者在臨床中主要表現為肉眼血尿、腰酸乏力、肢體麻木、皮膚瘙癢等癥狀,嚴重影響患者的生活質量。近年來,CKD在我國的發生率居高不下,其可逐漸進展,直至發展為終末期腎病,為家庭和社會帶來極為沉重的負擔[7]。西藥僅能通過對癥治療,延緩CKD的進展,療效往往欠佳[8]。近年來,中醫在CKD患者的治療中,逐漸形成了特色的治療體系。在CKD的發展過程中,結腸可產生內毒素等多種物質,引起機體腸道功能紊亂,加速CKD患者病情的進展,使脾腎虧虛,痰濕濁毒聚集在體內,導致本虛標實[9-10]。大黃為CKD治療中常用的藥物,現代藥理學研究表明,大黃可抑制機體緊張素轉換酶的活性,減少腎小球和腎小管損傷,同時還能夠對機體中的脂質代謝和炎癥反應進行調節[11]。然而,大黃苦寒,使患者對口服的接受程度降低,通過保留灌腸,可將中藥液置于腸道內,通過藥液的刺激效果,促進腸道的血管擴張,使藥物的吸收效果提高[12]。有研究發現,中藥灌腸操作下,能夠通過腸道的吸收作用,減輕肝臟和消化系統負擔,提高患者的耐受性[13]。中醫認為,腸與肺相表里,灌腸操作后,藥物可經經脈至于肺部,后經肺朝百脈的效果,達到全身,進而達到對CKD的治療效果[14]。
本研究發現,大黃復方保留灌腸輔助治療CKD,雖然與對照組相比,治療有效率并沒有提升,但可明顯延緩CKD患者病情進展,機制可能歸于:腸道為肌酐等毒性物質排出體外的主要通道,大黃復方保留灌腸能夠提高患者大便量,對腸道產生刺激作用,加速機體中毒素和食物殘渣的排出,降低機體中腸源性氮質水平[15];灌腸操作可利用腸道黏膜的特性,通過超濾作用清除機體血液中的毒素;腸道對藥物具有一定的吸收效果,通過灌腸可將藥物擴散至全身[16]。
CKD 3-5期患者在臨床中常出現反酸、腹脹、大便干結、惡心嘔吐和噯氣等消化道癥狀,進而對患者的生活產生較大影響[17]。本研究中,治療后,兩組的GSRS評分均明顯降低,其中觀察組下降更為明顯,提示常規西醫對癥治療有效,與常規西醫治療相比,大黃復方保留灌腸下,大黃具有減少尿素氮水平,降低血液中的氮質水平,保護腸黏膜以及調節腸道菌群的效果;牡蠣具有提高免疫力,降低血糖水平,改善腸道微循環的效果;蒲公英有助于機體免疫力調節,改善機體炎癥反應等效果;丹參能夠改善機體血液循環,提高組織的自我修復能力[18-19]。四種藥物合用,共同達到了改善胃腸道功能,提高免疫力等作用,進而使患者的消化道癥狀改善程度更為明顯。
CKD往往可對患者軀體功能、精力、社會角色、社會情感等生活質量指標產生較大的影響。本研究發現,治療后,觀察組的生活質量明顯更優,這可能是由于觀察組在治療中使用大黃復方進行灌腸保留治療,明顯減緩了疾病進展,減輕了患者的消化道癥狀,使患者對治療配合度以及生活態度均有了積極的轉變,進而促進了病情的緩解,提高了患者的生活質量[20]。
綜上所述,大黃復方保留灌腸應用于CKD的輔助治療中,療效確切,有助于減緩疾病進展,減輕患者消化道癥狀,提高患者的生活質量。

