磁共振胰膽管成像對腫塊型胰腺炎與胰腺癌的診斷價值
王宇路,王蘇平,趙雪梅,錢銀鋒
(安徽醫科大學第一附屬醫院放射科,安徽 合肥 230032)
腫塊型胰腺炎(mass forming chronic pancreatitis,MFCP)表現為胰腺局部腫塊樣病變,其與胰腺癌(pancreatic carcinomas,PC)有較為相似的臨床癥狀和影像學表現,易導致誤診[1]。MFCP 與PC 的治療及預后不同,因此對二者作出正確的診斷非常重要。磁共振胰膽管成像(magnetic resonance cholangiopancrea tography,MRCP)是一種無創安全的成像方法,能清楚直觀地顯示胰腺導管系統的病變,現已成為診斷胰腺疾病的常規影像學方法。已有研究表明[2],MRCP 顯示“雙管征”“導管穿通征”及胰管串珠樣擴張等征象有利于MFCP 與PC 的鑒別,但對分支胰管擴張的研究較少。基于此,本研究主要比較MFCP 與PC 患者的MRCP 圖像中分支胰管擴張的差異,以期為二者鑒別診斷提供參考,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2016 年2 月~2020 年5月安徽醫科大學第一附屬醫院收治的MFCP 與PC患者MRCP 資料,所有患者病灶均位于胰頭,排除存在其他嚴重心腦血管疾病者。MFCP 23 例,15 例經病理證實,8 例經臨床1 年以上隨訪證實,男性16例,女性7 例,年齡35~80 歲,平均年齡(54.70±12.60)歲;PC 49 例均經病理證實,男性28 例,女性21 例,年齡35~82 歲,平均年齡(60.10±10.40)歲。兩者性別、年齡比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會審批通過,患者知情同意并簽署知情同意書。
1.2 方法 采用GE3.0T 750W MRI,體部相控陣表面線圈,檢查前禁食、禁水6 h,所有病例均行MRCP 及橫斷面T1WI、T2WI。MRCP 采用2D 厚層單次激發快速自旋回波(SSFSE)序列:TR 6000 ms,TE1000 ms,層厚40~60 mm,矩陣320×288,激勵次數1。
1.3 圖像分析 觀察MRCP 上MFCP 和PC 分支胰管的部位、形態、數目及管徑,為了便于統計,將觀察項目分類如下:①擴張的分支胰管僅位于頭頸部、僅位于體尾部或全程擴張及出現在鉤突部;②分支胰管呈樹枝狀擴張、囊狀擴張或兩者皆有;③分支胰管的數目;④分支胰管的擴張程度(由于部分分支胰管較細,測量其管徑誤差較大,故以1.5 mm 為界,統計出現分支胰管管徑≥1.5 mm 病例數、分支胰管數及管徑大小)。
1.4 統計學方法 采用SPSS 21.0 統計軟件進行數據分析,分支胰管數目為離散型隨機變量、分支胰管管徑數據不符合正態分布,故對兩組病例分支胰管數目及分支胰管管徑結果采用[M(P25,P75)]表示,行Mann-WhitneyU檢驗;符合正態分布的計量資料以()表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗。以P<0.05 表示差異有統計學意義。
2 結果
在部位上,MFCP 出現鉤突部位支胰管擴張占比高于PC(P<0.05),而兩組分支胰管僅近端(胰頭頸部)擴張,僅遠端(胰體尾部)擴張及全程擴張比較,差異無統計學意義(P>0.05);在形態上,MFCP分支胰管呈囊狀擴張占比高于PC(P<0.05),而兩組分支胰管呈樹枝狀擴張及囊狀與樹枝狀擴張比較,差異無統計學意義(P>0.05);在擴張程度上,MFCP 與PC 在擴張分支胰管數目、含分支胰管管徑≥1.5 mm 病例數、管徑≥1.5 mm 的分支胰管數目及擴張的分支胰管管徑比較,差異均無統計學意義(P>0.05),見表1。MFCP 與PC MRCP 影像學資料見圖1、圖2。

表1 MRCP 顯示MFCP 與PC 擴張分支胰管的形態、部位、數目及擴張程度對比[n(%),M(P25,P75)]
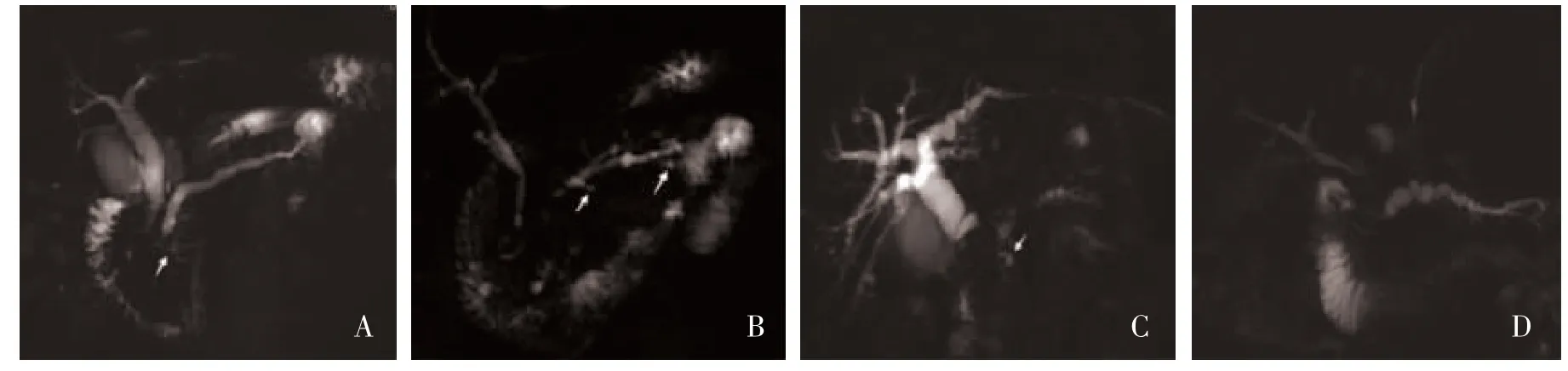
圖1 腫塊型胰腺炎影像圖片

圖2 胰腺癌影像圖片
3 討論
MFCP 是一種特殊類型的胰腺炎,是由慢性炎性細胞浸潤、胰腺實質破壞、纖維組織增生形成腫塊,多位于胰頭部。PC 是最常見的消化系統惡性腫瘤之一,大多起源于導管上皮,腫瘤浸潤導管系統,導致胰管狹窄、阻塞,遠端胰管擴張,胰腺組織萎縮、纖維化。兩者有相似的病理改變,這導致了MFCP 與PC 在臨床及影像上難以鑒別[3],MFCP 占疑診胰腺癌而手術者的5%~15%[4]。盡管外科手術為PC 患者提供了更高的生存率,但其并發癥發生率高達40%~50%[5]。因此,為了避免不必要的手術,也為了避免誤診為MFCP 導致PC 患者錯失治療時機,兩者的鑒別診斷十分重要。
胰腺導管系統是胰腺外分泌部的重要組成部分,起始于閏管,匯合形成小葉內、小葉間導管,最終匯合形成主胰管,共同形成樹狀導管結構貫穿胰腺[6]。MRCP 顯示主胰管擴張的形態學表現對MFCP與PC 的鑒別診斷有重要價值。MFCP 為慢性胰腺炎的一種特殊類型,隨著胰腺漸進性纖維化的形成,導致胰管擴大、彎曲變形,在MRCP 圖像上表現為胰管呈粗細不均的串珠樣改變,在病灶區逐漸變細,穿通病灶,表現為“導管穿通征”。PC 大多起源于導管上皮,腫瘤浸潤導管系統,圍繞主胰管浸潤性生長,較短時間內引起胰膽管進行性狹窄以致閉塞[7]。目前對分支胰管的研究較少,正常分支胰管極少在MRCP 上顯示,因此若在MRCP 上觀察到結構清晰、形態異常的分支胰管,即可視為分支胰管擴張[8]。
本研究結果顯示,鉤突部分支胰管擴張在MFCP 較PC 多見(P<0.05),MFCP 中分支胰管的擴張可能與小葉間和小葉內纖維化的牽引效應有關[9],即使胰腺實質受累宏觀上只涉及一個區域,炎癥也會浸潤整個導管系統,組織纖維化彌漫性影響整個腺體,因此,MFCP 中鉤突部小葉間和小葉內纖維化導致鉤突部分支胰管擴張較多見[10]。而PC 的分支胰管擴張主要與腫塊的占位效應有關,PC 的腫塊通常來自導管,腫塊逐漸增大阻塞導管,阻止胰液從管道下游流向十二指腸乳頭,導致腫塊上游的主胰管及分支胰管順應性擴張。MFCP 由于炎性細胞浸潤、纖維組織增生形成腫塊,壓迫主胰管致其狹窄[11]。Boninsegna E 等[12]認為PC 引起的主胰管狹窄較MFCP 嚴重,故PC 遠端分支胰管擴張較MFCP 更加突出。李亮等[13]研究發現,僅胰腺遠段(體尾部)分支胰管擴張MFCP 少于PC,但MFCP 分支胰管數目和擴張程度較PC 明顯。本研究中MFCP 與PC 僅胰腺遠端(體尾部)分支胰管擴張比較,差異無統計學意義(P>0.05),且兩組分支胰管擴張數目及擴張程度也無差異,分析可能原因有:①樣本量不足導致的結果差異;②研究表明[14],2D MRCP 在顯示擴張的胰膽管圖像質量低于3D MRCP,3D MRCP 顯示的病灶組織分辨率較高,可以觀察到細微病變,本研究采用的MRCP 圖像均為2D MRCP 序列,因此,本研究的結果可能與文獻報道有一定差異;③雖然腫塊占位效應引起分支胰管擴張PC 較MFCP 突出,但MFCP 是由纖維化的牽拉和腫塊占位效引起的腔內壓增高的共同作用導致分支胰管擴張,而PC 的分支胰管擴張僅由腔內壓增高引起,且由于MFCP 中炎癥的廣泛延伸,纖維化的牽引效應可引起分支胰管廣泛擴張,故兩組胰腺遠端(體尾部)分支胰管擴張與分支胰管擴張數目及擴張程度無差異。此外,本研究結果顯示,囊狀分支胰管擴張在MFCP 較PC多見(P<0.05),這可能是因為MFCP 的胰腺纖維化、導管上皮增生及胰管內結石等改變導致主胰管及分支胰管局部梗阻、狹窄,引起分支胰管呈囊狀擴張或形成小潴留性囊腫。
綜上所述,MFCP 與PC 的鉤突部分支胰管擴張及分支胰管擴張形態存在一定的差異,MRCP 可以準確顯示兩者分支胰管擴張的不同表現,了解這些差異有助于更好的理解MFCP 與PC 的病理機制并提高兩者鑒別診斷的準確性。

