基于DRGs測算數據分析血液系統疾病的臨床路徑管理問題
李洪強 張曉斌 張宏偉 趙 芊 孫 坤 宓韻珩 高 潔 李 欣 王津雨
中國醫學科學院血液病醫院 (血液學研究所)實驗血液學國家重點實驗室,國家血液系統疾病臨床醫學研究中心,天津 300020
近年來,隨著我國醫藥衛生體制改革和醫療保險制度改革的進一步深化,疾病診斷相關分組(diagnosis related group,DRG)收付費方式逐漸成為多種付費制度的主體方式。DRG作為重要的醫療管理工具,常用于醫院評價和醫療付費管理,以提升管理的科學性和有效性。臨床路徑(clinical pathway,CP)是針對某種疾病建立的具有科學性和時間順序性的標準化治療模式與治療秩序,確保患者在正確的時間、正確的機構得到正確的診療服務,最終達到規范醫療行為,減少變異,降低成本,提高質量的作用。2019年國家醫療保障局印發了《疾病診斷相關分組(DRG)付費國家試點技術規范和分組方案》(醫保辦發〔2019〕36號)[1],同年天津市醫保局印發了《落實按疾病診斷相關分組付費國家試點工作實施方案》(津醫保局發〔2019〕56號)文件[2],某三甲專科醫院作為試點醫院對血液系統疾病既往四年住院數據開展了DRG收付費數據模擬運行,通過數據來分析CP管理的問題,為DRG支付制度的改革和開展做好準備工作[3]。
1 資料與方法
1.1 資料來源
研究資料來源為2016年1月1日至2019年12月31日期間,天津市某三甲專科醫院10 462例血液系統疾病天津醫保住院患者病案首頁數據和天津市醫保DRG結算平臺模擬運行期間反饋的入組數據結果。由該院病案數據上報系統導出首頁數據,由天津市醫保DRG結算平臺提供模擬運行期間測算的數據,納入標準為:①主要診斷為原發性血液系統疾病;②臨床路徑標準符合《血液系統疾病診療規范》[4];③天津市醫保患者;④首頁數據完整和主診斷選擇正確。排除標準:首頁數據不完整或主診選擇不當的歧義病例、不納入臨床診療路徑規范和非天津醫保患者的病例。
1.2 方法
以天津市《貫徹落實按疾病診斷相關分組付費國家試點工作實施方案》(津醫保局發〔2019〕56號)模擬運行的DRG病種組成及價格標準為測算病種價格,測算2016年1月1日至2019年12月31日期間該院出院患者的住院病案首頁的總費用與模擬測試的病例價格之差。如果測算病例價格高于住院總費用,則認定采用DRG支付方式后病例收入增加,盈虧數值為正數;如果測算病例價格低于住院總費用,則認為采用DRG支付方式后病例收入減少,盈虧數值為負數。本文從年度盈虧發展趨勢、全院病種構成和科室間的病例數量、盈虧額等四個維度對例均費用及增減情況、次均費用及增減情況和總盈虧額進行匯總,分析DRG支付方式的改變對醫院運營管理的影響,結合血液系統疾病特點探討病組和科室在臨床路徑管理方面的優勢及存在的問題。特別指出本文采用的數據是真實世界中住院病案首頁模擬運行的結果,沒有涉及到支付方式改變帶來的就醫行為改變和診療模式的變化,包括藥品、耗材和器械集中采購后對價格的影響,僅將支付方式作為單一變量對進入臨床路徑管理的病例進行費用模擬測算。由于本研究未涉及聯動變量,故模擬測算的費用屬于病組靜態平移測算的費用,測算數據不能用于對DRG支付方式后預測病種、科室及醫院運營的預期數據,僅用于分析DRG支付方式單一變量對病種、科室及醫院管理行為的影響,其意義在于通過模擬測算發現血液系統疾病臨床路徑管理上的問題[5]。
2 結果
2.1 收入年度總體變化
2016—2019年該院共出院天津醫保患者11296例,DRG入組10 462例,總體入組率92.62%,共包括DRG細分組618組。在模擬運行的618個細分病組中,該院出院患者共涉及100個病組,占模擬運行病組總數的16.18%,隨著入組患者例數的增加,年減少總額增大,例均減少額保持穩定,見表1。
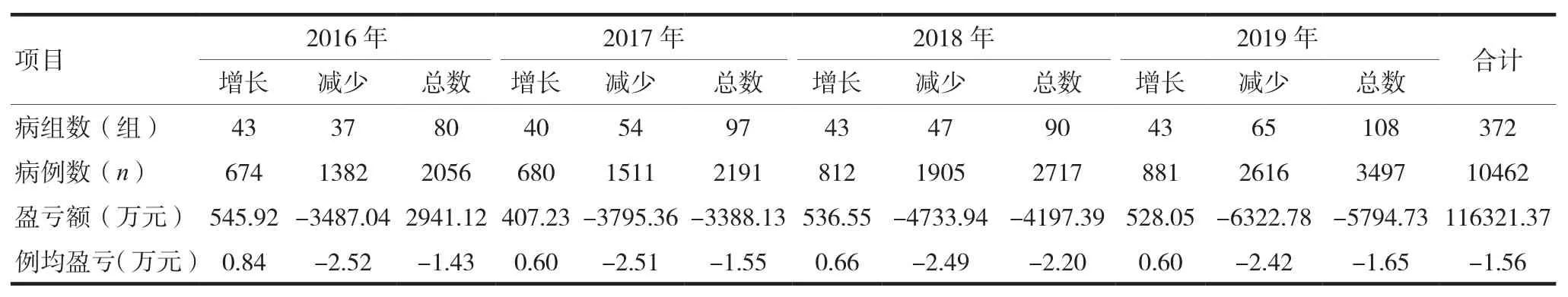
表1 2016—2019年DRG付費前后收入增減情況表
2.2 主要病組費用變化
將研究期間的全部出院病例以病組為主體,按出院病例數由多到少進行排名,排名前10的病組代碼、名稱、出院例數、均次費用、病組價格、總盈虧額及例均增減情況見表2。排名前10位的病組病例總數為8759例,占符合研究標準的入組模擬運行病例數的83.72%,占天津醫保患者出院總數的77.81%,是天津醫保患者在該院診療的主要病種,病組依次為惡性腫瘤維持性化學治療、惡性腫瘤靶向治療、惡性腫瘤化療后隨診檢查、再生障礙性貧血、漿細胞腫瘤和骨髓增殖性腫瘤。前10病組均為DRG支付減少病組,總減少額為14 045.32萬元。
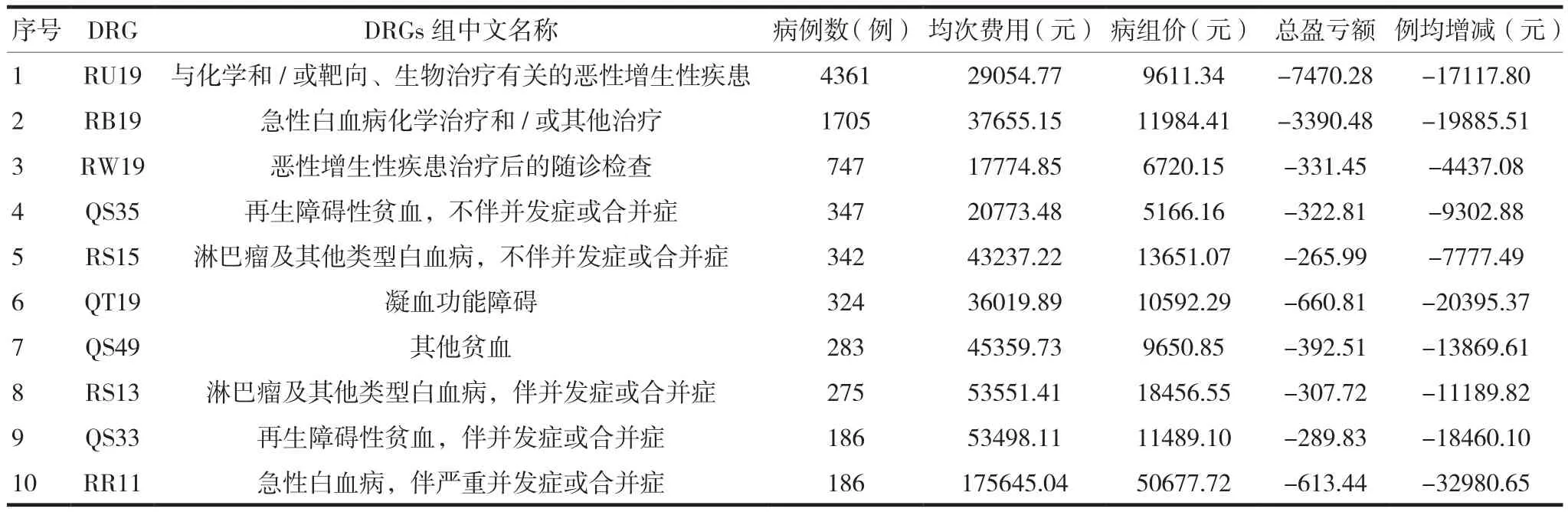
表2 病例數排名前10的病組情況表
2.3 主要科室病例費用變化
以科室為主體,按出院病例數將科室排名,排名前10的科室及出院例數、例均費用、總盈虧額和例均增減情況見表3。排名前10位的科室出院病例總數為10418例,占模擬運行病組總例數的99.60%,占出院患者總數的92.22%,這10個科室是該院的主要診療科室,其臨床路徑為該院血液系統疾病的主要診療路徑規范,10個主要科室DRG支付后均為減少狀態,總減少額為16 200.7萬元。
3 問題與建議
3.1 部門間協作配合不到位
臨床診療路徑的規范設計和實施管理與DRGs付費的模擬測算需要多個職能部門和業務科室協同配合才能完成[6],該院雖然印發了臨床診療路徑和DRG管理實施辦法,成立了領導工作組和專業工作組,明確了成員和分工,但是運行中出現了質控部門、醫保物價部門、網絡信息部門、績效辦和病案管理部門工作脫節,配合不到位,同時由于信息化數據采集水平不足造成病案首頁數據質量缺乏邏輯性和一致性校驗,降低了病例入組率和權重,進一步影響了DRGs支付變革的測算和推進。因此,應加強行政后勤支撐部門與臨床業務科室之間的有效溝通,增強臨床科室醫務人員對DRGs支付方式的認知,提高醫務人員主動控費的意識,激勵他們通過精細化開展臨床路徑來應對DRG支付方式的變革,同時從醫保、質控、病案、醫政、感控及財務等多維度對各部門有關人員開展DRG支付政策的培訓,建立部門常態化聯動機制,保證出院患者病案首頁數據的準確性。
3.2 病案首頁書寫質量不佳
DRGs的核心思想是根據患者的主要診斷,結合年齡、手術、操作、合并癥等情況將具有相同特征的病例歸為一類,因此疾病的正確診斷和準確編碼是DRGs支付方式變革的基礎,也決定了患者本次住院費用的支付組別和數額[7-9]。試點醫院模擬運行中出現無法入組的病案首頁數據,包括主要診斷與診療和手術操作情況不符的歧義病案(QY)、編碼不準確等情況,導致入組錯誤或者權重錯誤,造成支付金額差額較大或無法支付,影響患者和醫院的利益結算。因此,醫務質控部門需要從規范臨床診療路徑入手,加強對醫師首頁數據填寫和病案首頁數據質控審核的培訓,提高書寫水平和審報質量,從基于大數據和云計算的視角采用AI技術手段開展對資源消耗費用、患者信息與診療情況的關聯性、一致性、科學性、邏輯性的審核,從源頭嚴格把控數據質量[10-11]。
3.3 臨床診療路徑不精細
臨床診療路徑的核心是將某種疾病所涉及到的檢查、治療、用藥、護理等活動進行標準化[12],血液系統疾病檢查深度和廣度大,療程長,需多次復查診療,醫院要在DRGs支付制度下控制醫療成本,必須精細化和規范管理臨床診療路徑,逐步縮短住院天數,嚴格控制藥品特別是抗生素的使用和高值耗材的使用,合理控制如CT、MRI和基因等大型設備和貴重檢查的頻次,加強對住院時長和費用消耗指數的考核,提升醫療資源使用效率。模擬運行中出現了不同科室相同病組的病例差異較大,DRG細分組在血液系統罕見病方面劃分不細,導致治療方案和費用迥異的病組在權重分配上沒有區別,或者診療方案和費用相似的病組在權重上有較大的差距,不能很好的體現醫務人員的服務價值,誤導臨床醫師對診療分組的誤判。故在提高DRGs支付病種覆蓋面的前提下,DRG醫保平臺需開展調研并與臨床診療專家深度討論,根據血液系統疾病的診療路徑規范進行成本核算,精確測算費率與權重,適當細化病組[13]。
3.4 管理模式沒有跟上DRG支付方式的變革
血液系統疾病與血液學基礎研究聯系緊密,屬于三級學科,疑難疾病較多,診斷上多依靠實驗室和病理檢查,包括基因檢測和二代測序,治療療程長,需長期隨訪復查,部分患者終生帶病生存,治療方式多依靠靶向藥物、細胞治療、基因治療、輸血維持和干細胞移植等方式,血液系統疾病的臨床路徑原有管理模式是以提高治療有效率和生存率為出發點,為適應以控制費用支出、提高資源效率為出發點的DRG支付方式變革[14],血液系統疾病的管理模式應逐漸向精準診斷、縮短住院日、開展日間病房、提高試驗新藥入組率轉變,采用單病單治,減少從診斷到多療程治療、合并癥治療和隨訪復診一體的長期住院模式,增加患者周轉率,提高床位使用率,從而有效控制例均住院費用和提高資源利用率[15-16]。
綜上所述,DRG支付方式基于大數據測算,本著同病同治同級別同費用的原則制定費率,對于促進血液系統疾病臨床診療路徑的進一步規范和精細化管理將發揮重要作用,促使醫院通過建立內部控費機制,降低不合理醫療費用的支出,對規范診療行為、合理利用醫療資源具有積極的意義。

