針藥結合治療脾胃虛寒型胃脘痛30例*
張偉嬌,古文霞,黃 偉,李秀娟
(寶安純中醫(yī)治療醫(yī)院,廣東 深圳 518000)
胃脘痛是一種臨床常見病證,以胃脘部疼痛為主要癥狀,患者可表現為胃部脹痛、隱痛、絞痛等,且多伴有惡心、嘔吐、吞酸等癥狀。隨著現代社會的快速發(fā)展,人們的工作生活壓力大、飲食不規(guī)律、思慮過度及長期熬夜等因素,使得胃脘痛的發(fā)病率日益增多。據報道[1],日常生活中出現頻率最高的前10個癥狀中,“胃痛”占11.2%,影響患者正常的工作和生活。有研究[2]顯示:胃脘部疼痛程度與焦慮、抑郁等不良情緒程度呈正相關,兩者可互為因果。若不及時治療,則形成惡性循環(huán),嚴重影響患者的生活質量。胃脘痛是西醫(yī)學消化系統疾病的主要癥狀之一,主要涉及慢性淺表性胃炎、慢性萎縮性胃炎、消化道潰瘍、胃食管反流病等疾病。目前,西醫(yī)主要以對癥治療為主[3],如抑制胃酸分泌、保護胃黏膜、增強胃腸動力、根除幽門螺桿菌等;但長期臨床實踐發(fā)現西醫(yī)治療存在諸多不良反應,如口干、皮疹、頭暈、骨折、低鎂血癥、貧血、感染等,甚至可能出現消化道惡性腫瘤等嚴重并發(fā)癥,且復發(fā)率較高。中醫(yī)學主要將胃脘痛分為5個證型,即寒邪客胃、飲食傷胃、肝氣郁結、瘀血停滯、脾胃虛寒。脾胃虛寒型臨床最為常見[4],并且呈現年輕化趨勢,多見于青年和中老年人。脾胃虛寒型胃脘痛病機主要是營養(yǎng)過剩,食多動少,積滯內生,加之食飲不節(jié)、貪涼傷陽,脾陽被寒所遏,中焦虛寒,水濕不化,脾運其精微、化其水谷的功能失職,升清降濁功能失常。2019年5月—2021年4月,筆者采用針藥結合治療脾胃虛寒型胃脘痛30例,總結報道如下。
1 一般資料
選取寶安純中醫(yī)治療醫(yī)院就診的脾胃虛寒型胃脘痛患者90例,遵照赫爾辛基宣言及“涉及人的生物醫(yī)學研究倫理審查辦法(試行)”,經過醫(yī)院倫理學委員會審查,患者簽署知情同意書,采用隨機數字表法隨機分為針灸組、中藥組和針藥結合組,每組30例。針灸組中,男17例,女13例;年齡27~64歲,平均(43.4±7.1)歲;病程0.4~11年,平均(5.5±2.7)年。中藥組中,男16例,女14例;年齡26~64歲,平均(45.7±6.3)歲;病程0.6~17年,平均(5.8±2.1)年。針藥結合組中,男20例,女10例;年齡26~65歲,平均(46.6±5.7)歲;病程0.5~17年,平均(5.7±2.1)年。3組患者一般資料對比,差異無統計學意義(P>0.05),具有可比性。
2 病例選擇標準
2.1 西醫(yī)診斷標準
按照《實用內科學》[5]中慢性胃炎的診斷標準。胃鏡下可見充血水腫(單純性胃炎),或伴有平坦糜爛、隆起糜爛、出血、粗大皺襞,或膽汁反流等征象。胃黏膜多部位活組織病理學檢查確診為淺表性胃炎和萎縮性胃炎。
2.2 中醫(yī)辨證標準
按照《胃脘痛中醫(yī)診療專家共識意見(2017)》[6]診斷為脾胃虛寒型胃脘痛。主癥:胃脘隱痛,喜溫喜按,得食痛減,舌淡或邊有齒痕,苔薄白,脈虛弱或遲緩。次癥:四肢倦怠,畏寒肢冷,口淡流涎,便溏,納呆。
3 試驗病例標準
3.1 納入病例標準
①符合西醫(yī)診斷標準和中醫(yī)辨證標準者;②癥狀發(fā)作期者;③年齡18~65歲;④同意參與本研究并簽署知情同意書者;⑤能按照醫(yī)生要求完成治療者。
3.2 排除病例標準
①上消化道出血、胃下垂、胃部神經官能癥、幽門梗阻、消化道惡性腫瘤等其他胃部疾病者;②合并肝、腎功能不全,或循環(huán)系統等嚴重疾病者;③患精神疾病或認知功能障礙者;④皮膚過敏,或臍周及所用穴位部位皮膚有破潰者;⑤妊娠或有腹部手術史者;⑥對本研究藥物過敏或有禁忌證者;⑦有明顯兼夾證或合并癥者。
4 治療方法
①針灸組參照《針灸治療學》[7]取穴,穴位:梁丘、公孫、內關、上脘、中脘、下脘、梁門。操作方法:所有穴位局部常規(guī)消毒后,采用直徑0.22 mm、長度40 mm不銹鋼毫針(安迪牌,由貴州安迪藥械有限公司生產,產品批號200121),均垂直進針,刺入15~25 mm,得氣后留針25 min;取針后再依次艾灸上脘、中脘、下脘及兩側梁門,每穴6 min,共灸30 min。每日1次,連續(xù)治療5 d,休息2 d,共治療10次。②中藥組給予中藥口服,處方:蒼術10 g,姜厚樸20 g,陳皮10 g,甘草片10 g,木香10 g(后下),砂仁10 g,高良姜5 g,醋香附15 g,茯苓15 g,焦六神曲10 g,炒雞內金15 g,炒麥芽30 g,炒谷芽30 g,炒萊菔子10 g,大棗5枚。14劑,每日1劑,水煎,早晚飯后溫服。上述中藥由寶安純中醫(yī)治療醫(yī)院藥房提供。③針藥結合組給予上述針灸組和中藥組治療方案。
3組均治療14 d后判定療效。
5 觀測指標及方法
5.1 中醫(yī)癥狀積分標準
記錄患者治療前后中醫(yī)癥狀積分。按照《中藥新藥臨床研究指導原則(試行)》[8]對胃脘疼痛、胃脘脹滿、脅肋脹痛、煩躁易怒、噯氣、泛酸6項指標進行評分。無癥狀為0分,輕度為3分,中度為5分,重度為7分。
5.2 漢密爾頓焦慮量表
記錄患者治療前后漢密爾頓焦慮量表(Hamilton anxiety scale,HAMA)評分。采用HAMA評估患者的焦慮程度,HAMA共分為14個條目,每個條目滿分4分,總評分為 56分,分數越高表明焦慮程度越重[9]。
5.3 不良反應
治療期間,觀察各組患者不良反應如腹脹、腹瀉、食欲缺乏的發(fā)生情況。
6 療效判定標準
按照《中藥新藥臨床研究指導原則(試行)》[8]。痊愈:證候大部分消失,半年至1年內不復發(fā),相應的主要理化檢查基本恢復正常或明顯好轉。顯效:主要證候消失,半年至1年內不復發(fā),相應的主要理化檢查好轉。有效:主要證候基本消失,半年至1年內雖有發(fā)作,但疼痛程度減輕,持續(xù)時間縮短,相應的主要理化檢查改變不大。無效:主要證候無變化,相應的主要理化檢查無改變。
7 統計學方法
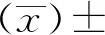
8 結 果
8.1 3組療效對比
3組對比,經χ2檢驗,χ2=6.72,P<0.05,差異有統計學意義。見表1。
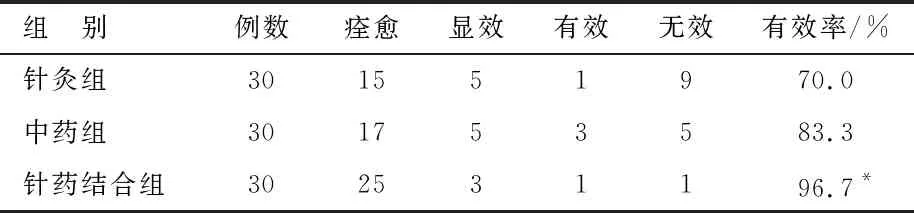
表1 3組脾胃虛寒型胃脘痛患者療效對比 例
8.2 3組治療前后中醫(yī)癥狀積分對比
與同組治療前對比,3組治療后的中醫(yī)癥狀積分均降低,差異有統計學意義(P<0.05或P<0.01)。與針灸組治療后對比,中藥組胃脘痛、胃脘脹滿、脅肋疼痛癥狀積分下降明顯,差異有統計學意義(P<0.05或P<0.01);煩躁易怒、噯氣雖有下降,但差異無統計學意義(P>0.05);泛酸中醫(yī)癥狀積分升高,差異無統計學意義(P>0.05)。與針灸組治療后對比,針藥結合組中醫(yī)癥狀的6項指標積分均下降,差異均有統計學意義(P<0.05或P<0.01)。與中藥組治療后對比,針藥結合組胃脘痛、胃脘脹滿、脅肋疼痛、噯氣、泛酸癥狀積分下降明顯,差異有統計學意義(P<0.05或P<0.01);煩躁易怒雖有下降,但差異無統計學意義(P>0.05)。見表2。
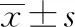
表2 3組治療前后脾胃虛寒型胃脘痛患者中醫(yī)癥狀積分對比 分,
8.3 3組治療前后HAMA評分對比
與同組治療前對比,3組HAMA評分均降低,差異有統計學意義(P<0.01)。與針灸組治療后對比,中藥組HAMA評分有所上升,差異無統計學意義(P>0.05);針藥結合組HAMA下降明顯,差異有統計學意義(P<0.01)。與中藥組治療后對比,針藥結合組HAMA評分下降更明顯,差異有統計學意義(P<0.01)。見表3。
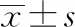
表3 3組治療前后脾胃虛寒型胃脘痛患者HAMA評分對比 分,
8.4 3組治療后不良反應發(fā)生情況對比
3組不良反應發(fā)生率對比,差異均無統計學意義(P>0.05)。見表4。
表4 3組治療后不良反應發(fā)生情況對比 例
9 討 論
胃脘痛的病位在胃,與肝、脾等臟腑密切相關[10],病因主要包括外邪客胃、飲食傷胃、情志不舒、素體脾虛。脾胃為后天之本,氣血津液生化之源,故脾胃虛弱是胃脘痛各證型發(fā)生的基礎。脾胃功能不足則機體易感受邪氣,而陰寒之邪最易感,且易傷陽,以致中焦虛寒,失其溫養(yǎng),不榮則痛,形成脾胃虛寒型胃脘痛;或在脾胃虛弱基礎上,加之飲食不節(jié),饑飽無常,以致脾胃更虛,運化失司,積滯氣阻,氣血不通則疼痛;或加之憂思傷肝損脾,肝氣橫逆犯胃,脾失健運,以致胃氣阻滯,出現胃脘痛。
嶺南地區(qū)的胃脘痛有其獨特的病因病機,一項橫斷面調查[11]分析了300例嶺南地區(qū)胃脘痛患者中醫(yī)證型出現的頻率,結果顯示,脾胃虛寒證型出現頻率排第3位,可見脾胃虛寒型胃脘痛在嶺南地區(qū)十分常見,主要是由于嶺南地區(qū)人民攝入過多寒涼飲食,室內冷氣過多,貪涼傷陽,脾陽被寒所遏,導致中焦虛寒。由于胃脘痛的病性有寒、熱、虛、實之異,故治法亦有所不同,寒者應溫之,熱者宜寒之,虛者需培之,實者應瀉之,結留者或散或行。正如《醫(yī)學真?zhèn)鳌け馗雇础穂12]曰:“夫通者不痛,理也,但通之之法,各有不同。調氣以和血,調血以和氣,通也;下逆者使之上行,中結者使之旁達,亦通也;虛者助之使通,寒者溫之使通,無非通之之法也。”強調了“通”在治療痛證中的重要性。根據此治療法則,脾胃虛寒型胃脘痛應強調“溫通”兩字。本研究中藥組所采用的平胃散合良附丸加減,重在燥脾濕、散寒邪,恢復脾升胃降之機。方中蒼術苦溫燥濕,迅于除濕;濕引起氣滯,故以行氣之陳皮、姜厚樸行氣燥濕以運脾;木香、砂仁行氣化濕;香附、木香行氣止痛,治本同時兼顧治標;高良姜辛溫,溫中止痛;焦六神曲、炒雞內金、炒麥芽、炒谷芽、炒萊菔子消食化積,健脾和中;脾得補而健運,故加入補脾之甘草片、大棗;茯苓能補能利,體現平補脾胃的特點。全方不在溫補而貴在溫運,走而不守,消補兼施,屬于汗、吐、下、和、溫、清、消、補八法中的和法。現代藥理學研究發(fā)現,陳皮、厚樸具抗炎作用[13-14],厚樸還能調節(jié)腸動力[13];茯苓中的有效成分具有抗炎、調節(jié)免疫的作用[15];甘草片中含有的多糖等物質可起到調節(jié)機體免疫功能及抗炎止痛的作用[16]。綜上所述,此方既符合脾胃虛寒型胃痛辨證論治特點,也具有治療慢性胃炎、消化性潰瘍等消化性疾病的現代藥理學依據。
針刺療法重在調氣,針刺具有“通其經脈,調其血氣”的作用[17],這與疼痛發(fā)生的機制“不通則痛,不榮則痛”相對應。針刺時選擇偏瀉的穴位可疏通機體經絡,達到“通則不痛”的作用;選用偏補的腧穴以補益機體之虛,達到“榮則不痛”的功效。因此,臨床上針刺療法在治療痛證方面運用十分廣泛[18-20]。本研究中梁丘為胃經郄穴,陽經郄穴多治痛證[21],可通絡止痛;公孫、內關為八脈交會穴,“公孫沖脈胃心胸,內關陰維下總同”,兩穴相配可治療胸腹之疾[22];中脘穴為胃之募、腑之會,為臟腑經氣匯聚之所[23];上脘、下脘、梁門為局部取穴,和胃止痛;上脘、中脘、下脘、梁門用艾炷灸可溫散寒邪,溫胃止痛,健脾和胃[24]。
針藥結合治療疾病在臨床上運用廣泛,在藥物治療基礎上加針刺見效更快,效果更加明顯,如郭丁文等[25]運用針刺聯合小柴胡湯加減能夠顯著改善肝郁氣滯型失眠,周曉靜等[26]采用針刺配合小柴胡湯合平胃散加減治療肝胃不和型慢性淺表性胃炎能夠明顯改善患者相關臨床癥狀。本研究采用針藥結合治療胃脘痛,在緩解疼痛、改善腹部脹滿、噯氣、泛酸、焦慮等方面療效顯著,且不良反應少,操作簡單,值得臨床推廣。

