孕前體質量指數增加與妊娠期糖尿病發生率及妊娠結局之間的關系
徐葉芳
航空總醫院產科,北京 100012
妊娠期糖尿病是指在妊娠期發生或者首次發現的糖尿病,主要表現為在孕婦懷孕期間出現血糖升高現象[1]。近幾年來,在社會經濟的不斷發展前提下,人們的經濟收入也得到了相應提升,進而造成人們的生活方式和飲食結構、飲食習慣等發生了較大變化,導致妊娠期攝入營養過剩,進而造成妊娠期糖尿病患者數量逐漸增多[2]。妊娠期糖尿病的危害較多,可造成羊水過多、妊高癥、尿路感染等多種并發癥,同時也會影響到妊娠結局,可導致胎兒早產、胎兒畸形、新生兒窒息、新生兒低血糖、產后產后出血等[3]。妊娠期糖尿病給母嬰的健康甚至生命安全均構成了嚴重威脅,既影響到患者家庭的和睦,也會在一定程度上降低出生人口質量[4]。有學者在研究中指出[5-6],孕前過高的體質量指數以及妊娠期過快的體質量增加均可增大妊娠期糖尿病的風險,容易引發不良分娩結局。鑒于此,該文將對2018年5月—2019年2月到該院產檢、分娩的220例單胎妊娠孕婦圍繞孕前體質量指數增加與妊娠期糖尿病發生率及妊娠結局之間的關系展開分析,現報道如下。
1 資料與方法
1.1 一般資料
在到該院產檢、分娩的單胎妊娠孕婦中,方便選取220例作為該次的研究對象,其中發生妊娠期糖尿病的孕婦有例20例。根據孕前體質量指數分為偏瘦組(<18.5kg/m2)、正常組(18.5~23.9 kg/m2)、超重組(24~27.9 kg/m2)、肥胖組(≥28 kg/m2),各55例。偏瘦組:年齡22~37歲,平均(29.52±5.36)歲。 正常組:年齡23~36歲,平均(29.88±5.29)歲。 超重組:年齡22~38歲,平均(29.82±5.42)歲。 肥胖組:年齡23~37歲,平均(29.87±5.45)歲。
納入標準:自愿參與該研究,能夠積極配合隨訪調查,且與該院簽署知情同意書;入組年齡在18周歲以上;臨床資料完整;經過倫理委員會批準。
排除標準:合并嚴重的心、肝、腎等臟器功能損傷疾病者;患有自身免疫性疾病者;患有神經系統疾病者;合并惡性腫瘤者;合并呼吸系統疾病者;患有嚴重精神疾病或者意識障礙者;合并急慢性感染者;不同意參與該次研究或參與后中途退出者。
1.2 方法
根據孕前體質量指數分為偏瘦組(<18.5 kg/m2)、正常組(18.5~23.9 kg/m2)、超重組(24~27.9 kg/m2)、肥胖組(≥28 kg/m2);根據孕24周與孕前體質量指數相比增加幅度分為1組(增加幅度<2.2 kg/m2)和2組(增加幅度≥2.2 kg/m2)進行分析[7-8]。分析上述兩種分組方法下,各組患者之間的妊娠期糖尿病發生率和妊娠結局情況。
1.3 觀察指標
根據孕前體質量指數和孕24周與孕前體質量指數相比增加幅度進行分組,對比各組間妊娠期糖尿病發生率和妊娠結局情況。
妊娠期糖尿病:OGTT前禁食至少8 h,檢查期間靜坐、禁煙。讓孕婦5 min內口服含75 g葡萄糖的液體300 mL、服糖前及服糖后1、2 h,3項血糖值應分別低于5.1、10.0、8.5 mmol/L。任何一項血糖值達到或超過上述標準即診斷為GDM[9]。所有孕婦均在孕24~28周篩查GDM。
體質量指數:由專業人員測量孕婦身高并詢問孕前的體質量,孕24周再次測量孕婦身高、體質量,做好記錄和體質量指數計算。體質量指數=體質量(kg)/身高(m)2。
詳細記錄各個孕婦的妊娠結局。
1.4 統計方法
2 結果
2.1 不同孕前體質量指數的妊娠期糖尿病發生率和妊娠結局情況對比
偏瘦組、正常組、超重組、肥胖組發生妊娠期糖尿病的分別有2例、3例、6例、9例,發生率分別為3.64%、5.45%、10.91%、16.36%,偏瘦組、正常組、超重組、肥胖組的不良妊娠結局發生率逐漸上升,正常組與偏瘦組比較,差異無統計學意義(χ2=0.064,P=0.801),正常組與超重組、肥胖組比較,差異有統計學意義 (χ2=8.332、31.175,P<0.05)。4組妊娠結局情況見表1。
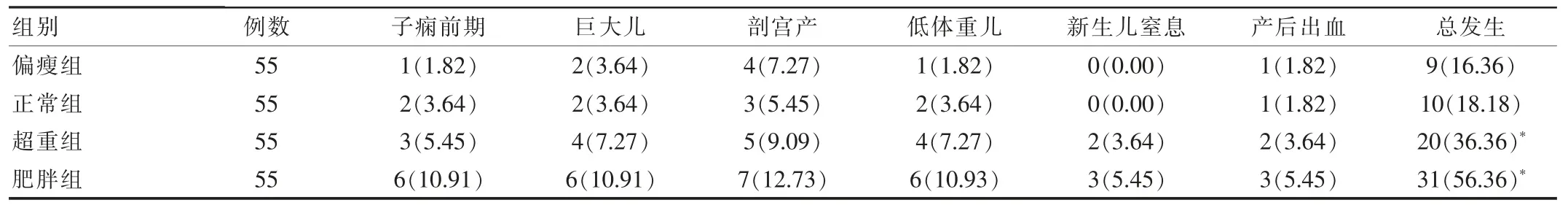
表1 不同孕前體質量指數的妊娠結局情況對比[n(%)]
2.2 孕24周前整個孕期體質量指數增加不同幅度的妊娠期糖尿病發生率和妊娠結局情況對比
1組與2組分別有176例和44例,發生妊娠期糖尿病的分別有4例、16例,發生率分別為2.27%、36.36%,2組妊娠期糖尿病發生率高于1組,差異有統計學意義(χ2=37.285,P<0.001);且2組不良妊娠結局發生率高于1組,差異有統計學意義(P<0.05),見表2。

表2 孕24周前整個孕期體質量指數增加不同幅度的妊娠結局情況對比[n(%)]
3 討論
妊娠期糖尿病是一種由多因素引發的疾病,在孕婦體質量指數以及妊娠期的特殊生理變化過程雙方面作用下,導致了血糖出現異常升高現象。在該次研究中,對所選取的220例孕婦根據孕前的體質量指數分為偏瘦組、正常組、超重組和肥胖組,發現上述4組隨著孕前體質量指數的增加,妊娠期糖尿病發生率也隨之上升,表明孕前的體質量指數與妊娠期糖尿病的發生有關聯。丁峰等[7]研究中,超重組和肥胖組空腹血糖分別為(5.67±0.32)mmo/L和(5.7±0.35)mmol/L,餐后1 h血糖分別為(10.62±0.98)mmol/L和(10.65±0.97)mmol/L,孕前體質量指數過高容易導致孕期血糖升高。體質量指數與身體脂肪的含量呈正相關關系,能夠反映出超重、肥胖程度。肥胖與妊娠期糖尿病發生的機制可能為:超重、肥胖者具有較高的胰島素抵抗現象以及葡萄糖耐受不良情況,超重、肥胖者的脂肪成分相對正常者過多,對胰島β細胞產生了過度的刺激,容易引發高胰島素血癥;超重、肥胖者的肥大脂肪細胞導致單位面積上胰島素受體水平相對降低,造成胰島素不敏感,胰島素接受功能降低,促使分泌過多胰島素,造成胰島素抵抗現象,血糖逐漸升高,血糖升高后又對胰島產生刺激,最終造成胰島β細胞功能減退,進而超重、肥胖者容易發生糖尿病[10]。而妊娠期作為一個特殊生理過程,胎盤是母體向胎兒交換物質的重要器官,同時也是影響產婦妊娠期內分泌的器官,胎盤合成、分泌雌激素、孕激素、雄激素等均與糖代謝有關,可對胰島素外周作用產生抑制,導致外周組織利用葡萄糖降低而升高血糖,因此妊娠期存在一定的糖尿病風險,如果孕婦在孕前超重、肥胖,將會進一步提升妊娠期糖尿病可能性[11]。已有許多研究和臨床病例[5]證實妊娠期糖尿病可造成不良妊娠結局,因此,孕婦在孕前體質量指數過高會間接增大不良妊娠結局可能性。肥胖組孕婦妊娠期糖尿病發生率高于正常組孕婦(P<0.05),雖然從統計學角度看來超重組與正常組相近,但從數值上來看,超重組妊娠期糖尿病發生率是正常組的2倍左右,不可因此忽視,孕前超重女性與肥胖女性一樣應當注意監測、控制血糖。
在該次研究中,通過研究結果可看到,2組子癇、巨大兒、剖宮產、低體重兒、新生兒窒息、產后出血發生率分 別 為18.18%、20.45%、25.00%、18.18%、9.09%、13.64%,均高于1組2.27%、2.84%、4.55%、2.84%、0.57%、0.57%;2組妊娠期糖尿病發生率36.36%高于1組2.27%(P<0.05)。表明孕24周前整個孕期體質量指數增幅度越大,妊娠期糖尿病和不良妊娠結局發生率均會增加。趙麗平[12]研究中,體質量增長16 kg以上孕婦不良妊娠結局發生率達到了48.61%,遠高于體質量增長未達到16 kg的孕婦。妊娠期糖尿病孕婦體內的葡萄糖通過胎盤進入胎兒的血液循環,導致胎兒生長速度加快,且脂肪聚集,造成了巨大兒的出現,進而會增加剖宮產率和產后出血率,并且增加了子癇前期發生率[13]。即使孕婦在孕前的體質量指數在正常或偏瘦狀態,但孕期體質量指數增加2.2 kg/m2及以上時,其妊娠期糖尿病發生率和不良妊娠結局發生率均會增高。孕婦在孕期體質量增加越快,孕婦越肥胖,故而妊娠期糖尿病發生率升高,并且盆腔內脂肪堆積,盆底組織過厚,腹肌收縮力降低,難產率上升,不良妊娠結局可能性更大。
綜上所述,孕前體質量指數越高,或者孕期體質量指數增加幅度越大,妊娠期糖尿病發生率越高,進而增大不良妊娠結局風險,提示孕婦、妊娠期糖尿病孕婦均需要控制體質量增長。同時,醫院也應當注重對妊娠期糖尿病相關知識的宣傳教育,減少不良妊娠結局的發生。

