不同藥物治療對強直性脊柱炎患者病情改善、骨密度及椎體骨折影響的研究
王建武 辛榮超
陜西省中醫醫院骨傷一科,陜西 西安 710000
強直性脊柱炎(ankylosing spondylitis,AS)發病隱匿,青年男性有明顯高發的特點[1]。AS 最早容易出現晨僵、腰痛等癥狀,患者往往容易忽視。而隨著病程的進展,若沒有得到及時的診治,晚期容易發展為脊柱關節畸形等嚴重并發癥,給患者及其家庭帶來嚴重的負擔和巨大的痛苦[2]。目前,用于治療AS的主要藥物包括非甾體抗炎藥、腫瘤壞死因子抑制劑、緩解病情抗風濕藥等。不同藥物治療的靶點和機理不同,會取得不同的臨床效果[3]。為了進一步探究不同藥物治療對強直性脊柱炎患者的作用,本研究納入136例患者,比較不同藥物治療后病情改善和骨密度(bone mineral density,BMD)及椎體骨折的變化情況,為更好地診治強直性脊柱炎提供數據基礎。
1 對象與方法
1.1 研究對象
根據序貫設計的原理,選擇我院2015年1月至2017年12月收治的強直性脊柱炎患者作為研究對象,強直性脊柱炎的診斷根據國際通用標準[4-5]。收集患者的基線資料,包括年齡、性別、體質量指數(body mass index,BMI)等,采用BASDAI對患者活動度進行評分,方法如文獻所述[6]。
患者納入標準:(1)符合強直性脊柱炎的診斷標準;(2)年齡≥18歲;(3)新發病患者;(4)過去3個月未使用非甾體抗炎藥(NSAIDs)、抗腫瘤壞死因子抑制劑(TNFi)、緩解病情抗風濕藥(DMARDs)等。排除標準:(1)合并有嚴重的肝、腎、心臟等器官并發癥或腫瘤等;(2)依從性差,不能配合1年隨訪期的患者;(3)孕婦等特殊人群。
本研究經過我院倫理委員會審查批準后才進行實施,所有納入的患者均知情同意,并提供書面知情同意書。
1.2 分組和治療
根據患者入院時的病歷號最后兩位數進行隨機分組,共分成3組,NSAIDs組、TNFi組、DMARDs組,每組序貫納入60例患者。NSAIDs組患者采用非甾體抗炎藥進行治療,TNFi組患者采用抗腫瘤壞死因子抑制劑進行治療,DMARDs組采用緩解病情抗風濕藥進行治療。治療方案根據指南要求和患者情況進行設計,藥物治療時間共1年。隨訪追蹤患者的情況,隨訪期為1年。
1.3 觀察指標
(1)Bath強直性脊柱炎病情改善指數評分(BASDAI評分):用以評價AS病情改善狀態。Bath 強直性脊柱炎功能指數(BASFI評分):用于評價AS患者的日常生活能力[6]。(2)炎性指標和P物質:分別采用酶聯免疫吸附法(enzyme-linked immunosorbent assay,ELISA)檢測治療前和治療1年后C-反應蛋白(C-reactive protein,CRP)、血沉(erythrocyte sedimentation rate,ESR)和P物質(substance P,SP)。(3)骨密度:采用數字化雙能X線骨密度儀(France Medilink,型號:OSTEOCORE2)對治療前、治療后1年患者腰椎、髖部的BMD。(4)椎體骨折:治療1年后各組患者椎體骨折數量,椎體骨折標準定義為椎體高度減少≥20%。基于Genant分數≥2的骨折數量,可判斷疾病加重[7]。
1.4 統計學方法
本研究采用R語言進行統計分析,計量資料用均值和標準差表示,自身前后比較采用t檢驗,3組患者指標差異的比較采用單因素方差分析,若存在顯著差異,則采用SNK法進行兩兩比較。計數資料用頻數和百分比[n(%)],采用行×列表資料的卡方檢驗,若不滿足卡方檢驗,則采用fisher確切概率法。檢驗結果中出現P<0.05視為差異具有統計學意義。
2 結果
2.1 各組患者基本資料比較
NSAIDs組、TNFi組、DMARDs組完成隨訪的患者分別為43例、46例、47例,最終納入分析(見表1),各基本信息變量差異無統計學意義(P>0.05)。
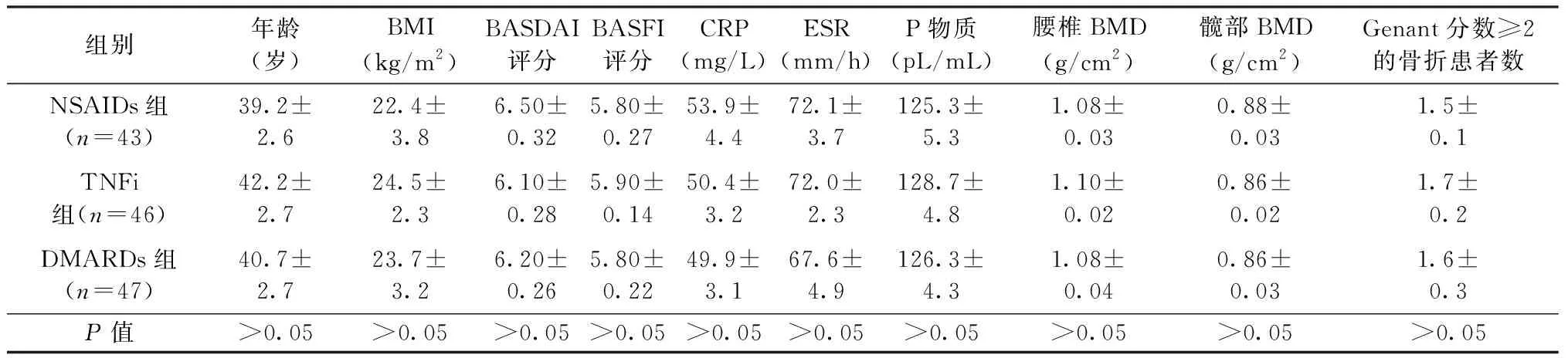
表1 各組患者基本資料比較Table 1 Comparison of basic data among the patients in each group
2.2 各組患者BASDAI評分、BASFI評分比較
各組患者BASDAI評分、BASFI評分治療前組間進行對比,差別無統計學意義(P>0.05)。各組患者BASDAI評分、BASFI 評分治療后均較治療前均明顯降低,差異具有統計學意義(P<0.05);而治療后TNFi組病情改善評分相較于其余2組更低,見圖1。
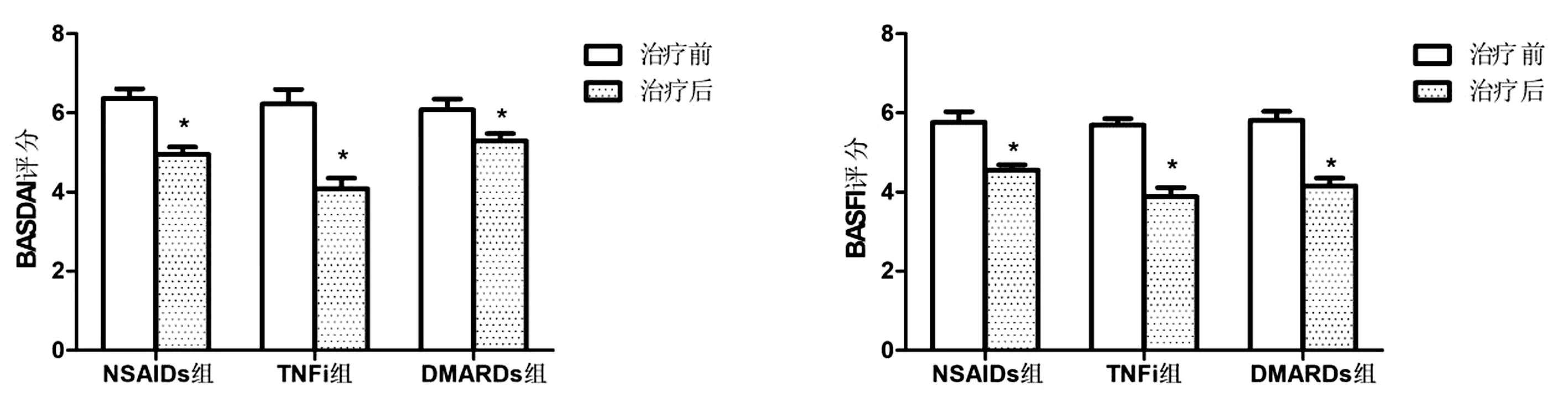
圖1 各組患者BASDAI評分、BASFI 評分比較Fig.1 Comparison of BASDAI score and BASFI score between patients in each group
2.3 各組患者CRP、ESR、P物質比較
各組患者CRP、ESR、P物質治療前組間進行對比,差異無統計學意義(P>0.05)。各組患者CRP、ESR、P物質治療后均較治療前明顯降低,差異具有統計學意義(P<0.05);而治療后TNFi組CRP、ESR、P物質水平相較于其余2組更低,見圖2。

圖2 各組患者CRP、ESR、P物質比較Fig.2 Comparison of CRP, ESR, and substance P between between patients in each group
2.4 各組患者腰椎、髖部BMD比較
各組患者腰椎、髖部BMD治療前組間進行對比,差異無統計學意義(P>0.05)。各組患者腰椎、髖部BMD治療后均較治療前增加,差異具有統計學意義(P<0.05),見圖3。
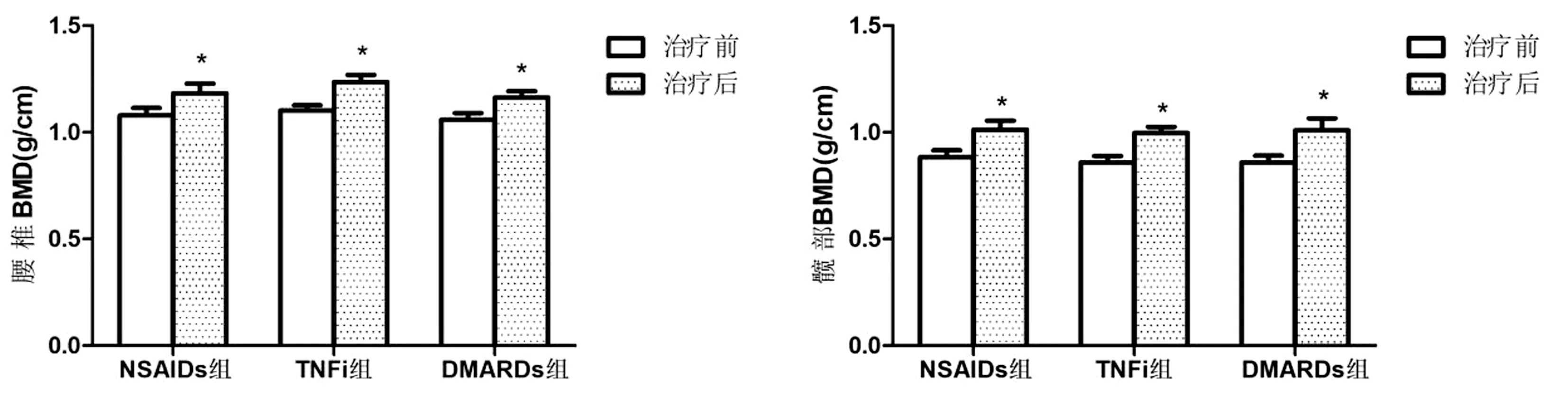
圖3 各組患者腰椎、髖部BMD比較Fig.3 Comparison of BMD of the lumbar spine and hip between patients in each group
2.5 各組Genant分數≥2的骨折患者數比較
各組Genant分數≥2的骨折患者數治療前組間進行對比,差異無統計學意義(P>0.05)。各組Genant分數≥2的骨折患者數均較治療前增加,差異具有統計學意義(P<0.05),且3組相比較無統計學差異,見圖4。
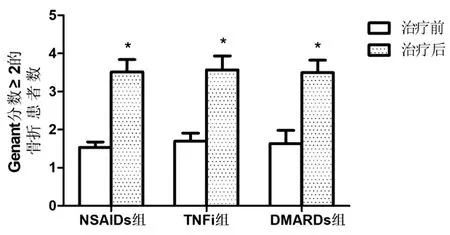
圖4 各組Genant分數≥2的骨折患者數比較Fig.4 Comparison of the number of fracture patients with Genant score≥2 between patients in each group
3 討論
AS是以骶髂關節及脊柱附著點炎癥為主要臨床表現的一種慢性免疫系統疾病。患者多出現輕重不一的腰背部疼痛、脊柱活動受限等,隨著病情不斷進展,可逐漸累及頸椎、胸椎等,可致使脊柱關節骨性強直及畸形改變。
BASDAI 是目前國際上較為公認的用于評價AS病情改善性的量表,其評估AS患者病情改善度方面的有效性及可靠度已得到多個研究證實[8]。BASFI與BASDAI結合應用能夠綜合評價患者病情發展及機體功能受影響程度,臨床常用于評價一種治療方案對患者的病情改善程度。本研究中,NSAIDs、TNFi、DMARDs三者均可有效改善AS患者病情,且TNFi療效優于NSAIDs和DMARDs。使用NSAIDs類藥物,8例患者出現不良反應,主要為消化系統癥狀。為預防和治療患者消化系統癥狀,需服用保護胃黏膜、抑制胃酸分泌藥物,從而保證患者的臨床依從性。
強直性脊柱炎的病因涉及許多方面,目前尚缺乏統一的定論[9]。現有的研究熱點主要關注控制機體炎癥和調節免疫功能來延緩強直性脊柱炎的進展[3]。 血清中 C-反應蛋白和血沉是反映機體炎性狀態非常重要的炎性指標,常用于評估AS 的炎癥狀況和病情的嚴重程度。機體出現炎癥時,血液中的抗炎反應物質如C-反應蛋白、纖維蛋白原等在短時間內增加,從而血沉的上升加快[10]。而C-反應蛋白由信號轉導生成和激活后,參與補體激活途徑,發揮清除免疫復合物的效應,P 物質作為一種免疫調節因子,神經肽類物質中發現最早的一種多肽,廣泛存在于外周神經節,能夠促進淋巴細胞活化,進而釋放多種細胞因子、參與機體免疫調節,同時還通過調節輔助T細胞活性而間接影響多種細胞因子的合成,可直接和間接刺激肥大胞脫顆粒而引起血管擴張、通透性增加,血漿蛋白外滲等神經源性炎癥反應。因此,本研究納入的患者中,治療前CRP、ESR和P物質的水平均較高,使用NSAIDs、TNFi、DMARDs治療AS患者后均能顯著降低CRP、ESR和P物質的水平,說明這3類藥物均能控制AS患者體內的炎癥情況。而TNFi控制炎癥的效果要優于NSAIDs、DMARDs。
有研究指出,部分AS患者早期開始就有骨密度下降的跡象[11-12],而早中期骨量下降嚴重的患者有可能出現骨質疏松癥。另外有研究對AS患者進行長達10年的隨訪,結果提示,AS患者的腰椎骨密度持續流失[13]。AS患者骨量的下降可能與營養攝入不足、機體運動量下降、骨代謝異常等相關。本研究中,3組患者經過治療后,TNFi組患者腰椎及髖部骨量明顯增加,這提示NSAIDs、TNFi、DMARDs 3類藥物的應用可減少腰椎及髖部骨量的流失,以及增加患者骨密度。有學者發現ESR大于20 mm/h的AS患者有較高的尿Pyd和Dpyd,其反映破骨細胞的活躍程度,這提示炎癥程度重的AS患者骨丟失更快[14]。有研究指出AS患者骨量的流失與TNF-a、IL-1、IL-6、IL-17 A等促炎性細胞因子存在負相關,這些炎癥因子的增加會促進患者骨密度的下降[15]。TNFi能靶向性抑制TNF-a的產生和活化,此外,還能降低骨吸收標志物等,防止骨丟失[16]。AS早期主要累及骶髂關節、腰椎等,這些部位由于炎癥等病理現象的存在,往往最先出骨量下降[17]。TanChing-Yuan等[18]研究發現高疾病活動度、炎癥指標ESR及CRP水平升高是AS合并髖關節受累患者骨丟失的危險因素。而改善病患部位的病理狀況,能夠促進骨量流失逆轉。此外,本研究還分析比較了3組患者椎體骨折的發生情況,3組相比較骨折患者數均較治療前增加,差異不具有統計學意義,表明雖然3類藥物可改善椎體骨量,但是仍不能改善椎體骨折進展。
本研究比較非甾體抗炎藥、抗腫瘤壞死因子抑制劑、緩解病情抗風濕藥對強直性脊柱炎患者治療中,均能顯著降低患者體內CRP、ESR和P物質水平,增加腰椎及髖部骨密度,但不能改善椎體骨折進展。

