肝硬化腹水伴自發性細菌性腹膜炎患者腹水HBP、CRP水平及其對預后的影響
張晨
(中國人民解放軍聯勤保障部隊第九八九醫院 感染科,河南 洛陽 471000)
自發性細菌性腹膜炎(spontaneous bacterial peritonitis,SBP)是肝硬化腹水患者在原有疾病的基礎上出現病原菌侵入腹腔,最終引起的腹腔感染,易引發肝腎綜合征、上消化道出血等并發癥,導致病情惡化,甚至病死,需盡早進行干預。目前,臨床治療肝硬化腹水伴SBP多采用保守治療,如利用抗生素控制感染,微生態制劑糾正腸道菌群失調,減少腸源性內毒素產生等[1]。但受個體差異影響,部分患者臨床療效不佳,因而早期準確評估患者預后,可為臨床調整治療方案,改善患者預后提供重要指導價值。由于炎癥介質在早期免疫應答中發揮重要的作用,因而可在一定程度上體現患者預后情況,肝素結合蛋白(heparin-binding protein,HBP)、C反應蛋白(C-reactive protein,CRP)屬于炎癥標志物,可反映疾病的感染、免疫情況,由此推測其水平表達可對肝硬化腹水伴SBP患者預后造成影響[2]。鑒于此,本研究將探討腹水中HBP、CRP在肝硬化腹水伴SBP患者中的表達及對治療預后的影響,現結果如下。
1 資料與方法
1.1 一般資料經中國人民解放軍聯勤保障部隊第九八九醫院醫學倫理委員會審核,選取2019年8月至2020年8月中國人民解放軍聯勤保障部隊第九八九醫院收治的112例肝硬化腹水伴SBP患者為研究對象,均簽署知情同意書。(1)納入標準:①符合《肝硬化腹水及相關并發癥的診療指南》[3]中肝硬化腹水伴SBP相關診斷標準;②入院前1個月內無抗生素應用史;③無認知障礙及精神疾病。(2)排除標準:①合并其他部位感染;②結核性腹水、癌性腹水及其他繼發性腹膜炎;③合并惡性腫瘤及自身風濕免疫系統疾病。
1.2 方法
1.2.1腹水中HBP、CRP水平檢測方法 患者入院后,于治療前空腹12 h進行無菌腹水穿刺,取15 mL腹腔積液送入檢驗科,以2 000 r·min-1速度離心15 min,收集上清液,保存于-20 ℃環境中。采用熒光免疫層析法檢測HBP水平,試劑盒選自山西康健恩生物科技有限公司;采用免疫比濁法檢測CRP水平,試劑盒選自福建三迪生物技術有限公司。
1.2.2治療方法 所有患者均接受常規治療,具體方法:限制水鈉攝入,補充人血蛋白(瑞士杰特貝林生物制品有限公司 / CSL Behring AG,批準文號S20170005,規格10 g/瓶),每次20~40 g,每日1次;口服呋塞米片(開封明仁藥業有限公司,國藥準字H41020855)利尿,起始量為每日20~40 mg,3~5 d后可遞增20~40 mg,常規用量上限為每日80 mg;口服左氧氟沙星(南京正科醫藥股份有限公司,國藥準字H20057685,規格0.1 g),每次0.1 g,每日2~3次;靜脈注射頭孢噻肟鈉(重慶吉斯瑞制藥有限責任公司,國藥準字H50021534,規格1.0 g),每日2~6 g,分2~3次靜脈滴注;口服乳果糖口服液(Fresenius Kabi Austria GmbH,批準文號H20170152,規格15 mL:10 g),每次20~30 mL,每日3次;口服雙歧桿菌三聯活菌散(上海上藥信誼藥廠有限公司,國藥準字S10970105,規格:1 g),每次2 g,每日3次;同時進行護肝、原發病等治療。持續治療2周。
1.2.3預后評估方法 治療2周后,根據《臨床疾病診斷依據治愈好轉標準》[4]評估患者治療預后情況:(1)顯效,腹脹、腹痛等癥狀消失,體溫正常,影像學檢查腹水明顯減少,且腹水細菌培養檢查陰性;(2)有效,無發熱或體溫明顯下降,腹脹、腹痛等癥狀明顯改善,細菌培養陰性,腹水有所消退,外周血白細胞總數及中性粒細胞計數降低,但未達到正常水平;(3)無效,均未達到以上2指標標準。將顯效、有效歸為預后良好組,無效歸為預后不良組。細菌培養方法為:采用一次性注射器抽取患者腹腔腹水5~10 mL放入無菌培養瓶中立刻送檢,將送檢的標本以肉增湯培菌養后移種到血瓊脂平板上,5%~10%二氧化碳培養箱(35~37 ℃)培養18~24 h,采用迪爾全自動微生物鑒定儀查看細菌培養情況,若無菌落生長則為陰性。
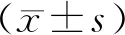
2 結果
2.1 預后情況治療2周后,112例肝硬化腹水伴SBP患者中顯效38例,有效44例,無效30例。30例預后不良,占26.79%(30/112),82例預后良好,占73.21%(82/112)。
2.2 不同預后患者基線資料對比預后不良組腹水中HBP、CRP水平高于預后良好組,差異有統計學意義(P<0.05);兩組其他基線資料比較,差異無統計學意義(P>0.05)。見表1。

表1 不同預后患者基線資料對比
2.3 腹水中HBP、CRP表達對肝硬化腹水伴SBP患者治療預后的影響將化療前腹水中HBP、CRP水平作為自變量,將預后作為因變量(1=預后不良,0=預后良好),經logistic回歸分析結果顯示,腹水中HBP、CRP水平高表達可增加肝硬化腹水伴SBP患者治療預后不良的風險(OR>1,P<0.05)。見表3。

表3 腹水中HBP、CRP表達對肝硬化腹水伴SBP患者治療預后的影響
2.4 相關性經Pearson相關性分析,肝硬化腹水伴SBP患者腹水中HBP與CRP水平呈正相關(r=0.464,P<0.001)。散點圖見表1。

HBP為肝素結合蛋白;CRP為C反應蛋白。
3 討論
肝硬化腹水伴SBP治療方法較多,抗生素是控制感染重要手段,但可引起腸道菌失調,引起耐藥性,而微生態制劑可提高有益菌的菌群優勢,修復腸道菌膜屏障,進而抑制致病菌的過度生長,降低毒素,同時產生的抗菌物質可提高機體免疫力,利于提高肝硬化腹水伴SBP患者臨床療效[5]。但由于機體免疫力、細菌耐藥性等原因,部分患者預后不佳,因而對其預后情況進行分析具有必要性。
目前,細菌培養是評估細菌感染性疾病預后較為有效方法,但用時較長,且易受各種外界條件的影響,臨床運用具有局限性[6]。由于炎癥因子在SBP的發生、發展中占據重要地位,因而觀察相關指標可提示患者預后情況。HBP是由中性粒細胞被激活后釋放的蛋白質,在健康人體中HBP水平較低,當細菌感染后,細菌釋放出的毒素可刺激中性粒細胞產生并釋放HBP,提高體內HBP水平[7]。且相關研究證實,HBP水平的高表達可加重機體組織損傷、微循環障礙[8]。由此可推測,HBP水平與機體炎癥反應程度相關。CRP是臨床較為常見的炎癥指標,當機體受到細菌感染時,其水平可在6~8 h內明顯升高,并在48~72 h內達到高峰[9]。且研究證實CRP水平的升高不僅反映出機體內炎性反應活動程度,還提示炎癥反應的嚴重程度[10]。因而推測CRP水平與肝硬化腹水伴SBP患者預后相關。
本研究結果顯示,112例肝硬化腹水伴SBP患者中預后不良率為26.79%,且預后不良組腹水中HBP、CRP水平高于預后良好組,進一步經logistic回歸分析發現,腹水中HBP、CRP水平高表達可增加肝硬化腹水伴SBP患者治療預后不良的風險,可見腹水中HBP、CRP水平的高表達可能影響肝硬化腹水伴SBP患者預后情況。分析其原因可能是,肝硬化患者肝單核吞噬細胞系統功能受損,致機體中吞噬細胞水平下降,清除細菌能力降低,導致機體無法有效清除移位到腸外器官其他部位的大量致病菌,從而發生SBP,由此可清除感染細菌、緩解炎癥治療[11]。腹水中HBP、CRP均可反映機體細菌感染情況及炎癥程度,水平越高,病情越重,因而其預后多不佳。HBP可以調節單核吞噬細胞系統功能,而單核吞噬細胞可通過吞噬和直接殺傷等清除細菌,其HBP的高表達提示了單核吞噬細胞清除細菌能力下降[12]。CRP是評價機體感染的重要指標,其水平的升高還與炎癥反應的嚴重程度及范圍有一定聯系。因而通過檢測腹水中HBP水平可提示機體感染情況,并評估預后,且其水平越高,預后越差。此外,本研究還發現,肝硬化腹水伴SBP患者腹水中HBP與CRP水平呈正相關,提示兩者之間可能存在著一定的關系,可能是兩指標均可反映炎癥反應程度,但是其具體機制還有待探討與驗證。但在臨床上,可通過檢測腹水中HBP、CRP水平預測肝硬化腹水伴SBP患者預后情況。但需注意CRP 除了在受到細菌感染時明顯升高以外,還會受到其他因素的影響而升高,例如手術創傷、心腦血管疾病、病毒感染等,因而CRP預測肝硬化腹水伴SBP患者預后情況缺乏特異性,臨床預測其預后時可需結合其他情況(如癥狀、其他指標等)進一步明確或腹水中HBP聯合CRP檢測預后情況。
綜上所述,腹水中HBP、CRP水平可影響肝硬化腹水伴SBP患者的預后,其水平升高可提示患者預后越差。

