高度近視白內障患者超聲乳化術后視力恢復情況的影響因素
曹琳
(淅川縣人民醫院 眼科,河南 南陽 474450)
高度近視可導致視力低下、近視性黃斑劈裂、脈絡膜萎縮等,而白內障是至盲性眼病的主要原因之一,當高度近視合并白內障后可導致眼部疾病進一步加重,增加致盲的風險,需盡早進行干預[1]。目前,臨床治療高度近視白內障以外科手術為主,其中超聲乳化術(ultrasonic emulsification,UE)具有手術時間短、術后恢復快等優勢,被眼科醫生廣泛使用。但高度近視患者由于晶狀體混濁,導致玻璃體液化、變形,手術的難度較大,且玻璃體的支撐體較小,術中可影響前房的穩定性,從而影響手術效果,影響術后視力恢復,降低患者生活質量[2]。因而尋找影響高度近視白內障患者UE術后視力恢復的相關因素,并采取相應干預措施,對改善患者術后視力恢復具有重要意義。鑒于此,本研究將探討高度近視白內障患者行UE術后視力恢復情況的影響因素。
1 資料與方法
1.1 一般資料回顧性分析,收集2018年6月至2020年6月在淅川縣人民醫院行UE后出現視力損傷的60例高度近視白內障患者臨床資料,設為異常組;另收集同期在淅川縣人民醫院行UE后視力恢復正常的60例高度近視白內障患者臨床資料,設為正常組。(1)納入標準:①符合《重視高度近視防控的專家共識(2017)》[3]中高度近視相關診斷標準;②符合《眼科學(第八版)》[4]中白內障相關診斷標準;③眼壓≤21 mmHg(1 mmHg=0.133 kPa),房角開放;④臨床資料完整。(2)排除標準:①合并角膜、青光眼、視網膜疾病;②具有眼部手術史;③合并高血壓、糖尿病。本研究經淅川縣人民醫院醫學倫理委員會批準。
1.2 方法
1.2.1術后視力恢復情況評估方法 所有患者均接受UE治療,術后6個月進行計算機驗光及眼表視力檢查,具體操作:使用日本拓普康CV-7000綜合驗光儀檢測患者裸眼視力與最佳矯正視力;在自然光照射條件下使用視力表投影儀(日本拓普康ACP-8EM)行裸眼遠視力、最佳矯正視力檢查。參照《中華眼科學》[5]評估患者視力恢復情況,若最佳矯正視力<0.3 D則判斷為視力損傷。
1.2.2臨床資料收集 查閱病歷統計患者性別、年齡、近視病程、眼軸長度(axial length,AL)、角膜散光度、角膜屈光度、黃斑病變情況、玻璃體后脫落情況、后鞏膜葡萄腫情況、晶狀體核硬度等情況。其中AL采用專用A/B型超聲儀(SDK/180/A.B,成都視達康醫療科技有限公司)檢測,探頭頻率為沖脈式10 MHz,并使角膜面與探頭垂直,自動檢測10次,取平均值;角膜散光度與角膜屈光度采用角膜地形圖(日本多美Tomey TMS-4N)檢查,對角膜瞳孔下角膜表明進行測量,測量3次,取平均值;黃斑病變情況采用眼科光干斷層掃描儀(日本尼德克RS-3000 Lite)檢測,掃描黃斑垂直直徑及水平徑,由臨床醫生根據影像資料進行判斷;玻璃體后脫落情況、后鞏膜葡萄腫情況利用A/B型超聲儀檢測;晶狀體核硬度通過術中取出晶狀體核的大小進行判斷,其中Ⅰ級為透明,無核,軟性,Ⅱ級為核呈黃白色或黃色,軟核,Ⅲ級為核呈深黃色,中等,Ⅳ級為核呈琥珀色或棕色,硬度高,Ⅴ級為核呈棕褐色或黑色,硬度極高[3]。
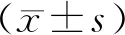
2 結果
2.1 異常與正常視力患者基線資料比較異常組AL值、角膜散光度、伴有黃斑病變占比高于正常組,差異有統計學意義(P<0.05);組間其他基線資料相比,差異無統計學意義(P>0.05)。見表1。

表1 異常與正常視力患者基線資料比較
2.2 高度近視白內障患者UE術后視力恢復情況的影響因素的回歸分析將基線資料分析結果得到可能作為影響因素的二分類變量及連續變量作為自變量,并對自變量說明賦值(見表2),將高度近視白內障患者UE術后視力恢復情況作為因變量(1=異常,0=正常),將2.1中比較結果P放寬至<0.2,納入符合條件的變量(后鞏膜葡萄腫、晶狀體核硬度),建立多元logistic回歸模型,在校正各個變量之間的影響后,結果顯示AL值較高、角膜散光度較高及伴有黃斑病變均是高度近視白內障患者UE術后視力恢復較差的影響因素(OR>1,P<0.05)。見表3。

表2 賦值說明

表3 高度近視白內障患者UE術后視力恢復情況的影響因素的多元回歸分析結果
3 討論
UE是治療高度近視白內障較為常用的術式,但是與普通的白內障患者相比,高度近視白內障患者的生物學結構較為特殊,常合并多種眼部病變,而白內障手術效果受到視網膜病理生理功能的影響,因而部分患者術后視力矯正較差,影響患者預后,因此臨床及時了解其相關影響因素,并制定相應的干預方案具有重要價值。
本研究經單因素分析、多元logistic回歸分析結果顯示,AL值較高、角膜散光度較高及伴有黃斑病變均是高度近視白內障患者UE術后視力恢復較差的影響因素。逐步分析其原因可能是:(1)AL值較高,眼軸過長可拉伸脈絡膜血管,導致脈絡膜從赤道部或從赤道部后開始擴張變薄,導致視網膜脈絡膜異常病變,且AL值越大,眼底病變越嚴重,可影響患者術后視力[6]。且眼軸越長,血管內血流出現阻滯、中斷的風險越高,可改變眼底血流動力學,損傷眼底循環系統功能,進而影響術后視力。臨床多數研究發現,在高度近視患者中脈絡膜厚度與視力呈正相關,脈絡膜越薄,視力越差[7-8]。而脈絡膜厚度與AL值密切相關,眼軸增長,脈絡膜越薄,而變薄的脈絡膜使外層視網膜的氧供和營養減少,從而影響感光細胞信號的傳遞或其之間的連續性連接,進而導致術后視力較差。此外,眼軸的增長常發生后鞏膜葡萄腫,而鞏膜葡萄腫邊緣常有微血管皺褶,可導致黃斑區發生病變,造成對黃斑區視網膜的牽拉而損害視力[9]。因此,術前需完善眼部檢查,對于AL值較高的患者,術后需加強監測,可通過采取藥物進行干預,以此提高手術效果。(2)角膜散光度較高:唐雪珊等[10]研究發現視力與角膜散光度呈正相關。分析其原因可能是,散光度過大可引起光幕性視網膜照明,導致視網膜敏感性降低及物像的對比度下降,并引起視物模糊、視物變形等,從而導致術后矯正視力不佳。且臨床上很多高度散光患者用框架眼鏡矯正效果不佳,尤其是高度數散光及不規則散光。因而術中勿過度追求手術源散光,以免影響角膜散光度較高的患者術后視力,增加臨床治療的難度。(3)伴有黃斑病變:黃斑病變可引起黃斑區毛細血管損傷,導致液積聚于視網膜神經上皮層,術后繼發黃斑水腫,可損傷視神經,影響術后視力。且合并黃斑病變者視網膜多出現供血不足,可導致視網膜中心區的視錐細胞萎縮,進而導致視力損傷,甚至造成永久失明[11]。
此外,黃斑中心凹處的主要感光細胞是錐細胞,且密度最高,當發生病變時可導致錐細胞損傷,進而影響視力。同時黃斑病變可影響視桿細胞營養傳輸,而視桿細胞與光感受器相關,光感受器細胞的破壞是不可逆的,其損害可影響患者視力,且吳秋艷等[12]研究已證實。術前需評估患者黃斑病變程度,明確眼底病變情況,嚴格把控手術指征,提前告知患者情況,若黃斑病變較嚴重可在術后早期行視網膜光凝術治療,以此提高行UE后的視力,減少醫療糾紛。
綜上所述,AL值較高、角膜散光度較高及伴有黃斑病變的高度近視白內障患者行UE后視力恢復較差,臨床工作者在術前需采取有效的干預措施(如嚴格把控手術指征、藥物、手術干預等)來進行干預,以此促進高度近視白內障患者行UE后的視力康復。

