非手術治療牙周炎牙周病變效果的影響因素分析
張東霞,常夏
(1.輝縣市婦幼保健院 口腔內科,河南 新鄉 453600;2.新鄉市中心醫院 口腔頜面外科,河南 新鄉 453000)
牙周膜是聯結牙齒與牙槽骨之間的結締組織,其病變主要由細菌感染所致,可以引起廣泛的牙周組織損傷和牙髓炎癥或壞死[1]。牙周膜病變可以同時存在于同一顆牙齒的牙周組織和牙髓組織中。牙周炎患者病變涉及牙髓和牙周組織時,臨床治療較為困難。在牙齒根管形成過程中,牙周組織和牙髓組織之間會形成根尖孔、側根管和牙本質小管等結構。上述特殊結構在牙周組織和牙髓組織之間形成一個解剖通道,借助于該解剖通道兩種組織可能發生相互感染。既往研究證實牙髓和牙周病變的細菌菌群的數量和結構具有相似性[2],進一步提示牙周組織和牙髓組織之間存在交通途徑。因此,臨床上處理牙周膜病變時需要同時治療牙髓和牙周組件,包括初始牙周治療和根管治療。部分預后不良患者可能還需要接受牙周和/或根尖手術甚至拔牙治療[3]。正確評估牙周內病變患者受累牙齒的預后對于臨床醫生選擇合理治療措施具有重要意義。臨床醫生通常根據經驗對牙周內病變的預后做出初步判斷,可能會導致不必要的手術或拔牙處理。根據美國牙周病學會(American Academy of Periodontology,AAP)發布的《牙周病學》疾病新分類標準,牙周炎2~3級牙周病變是在1個牙齒表面有寬且深的牙周袋和(或)在1個牙齒表面僅有較深的牙周袋。影響牙周炎2~3級牙周病變的相關因素尚不清楚,可能與牙周和牙髓病變的嚴重程度及治療手段有關。
1 資料與方法
1.1 一般資料選取2016年12月至2018年12月輝縣市婦幼保健院收治的140例牙周炎且牙周病變的患者作為研究對象。研究的樣本量使用Power Analysis and Sample Size計算(1-β:0.8;α:0.05;OR:2.7),病例對照率1∶1,最后納入回顧性病例對照研究的患者140例。根據患者治療6個月后臨床癥狀和牙周參數進行療效評價,根據療效評價結果分為有效組與無效組。有效組:患者無不適,咀嚼功能得到改善,臨床檢查未見發紅或牙齦腫脹或輕度牙齦感染,牙周探診深度(probing depth,PD)≤5 mm或PD減少至少2 mm,牙槽出血指數(sulcus bleeding index,SBI)≤2,臨床附著喪失(clinical attachment loss,CAL)和牙齒松動度(tooth mobility,TM)降低或不變,根尖周指數(periapical index,PAI)不變,無竇道,無疼痛。無效組:疾病進展,有自覺癥狀或咀嚼功能受損,臨床檢查顯示牙齦腫脹發紅,PD>5 mm或PD降低小于2 mm,SBI≥3,CAL、TM、PAI升高,存在竇道、疼痛。本研究經輝縣市婦幼保健院醫學倫理委員會審核批準通過。
1.2 選取標準(1)納入標準:①2~3級牙周內病變的牙周炎;②完成牙髓和牙周組件治療,包括非手術根管治療和牙周初始治療;③有效隨訪6個月及以上;④所有臨床資料和影像學檢查結果完整;⑤年齡≥18歲。(2)排除標準:①牙根斷裂或破裂、根管、髓室穿孔或牙根外吸收;②既往行牙周或根尖周圍手術;③合并高血壓、糖尿病、心臟病、肝病、腎病等。
1.3 診斷標準根據AAP制定的疾病新分類標準對牙周炎患者進行診斷和分類[4]。牙周內病變的診斷標準包括主要診斷標準和次要診斷標準。主要診斷標準:(1)PD≥5 mm;(2)CAL≥3 mm;(3)患者自述存在牙髓癥狀,包括自發性疼痛史或牙髓活力測試陰性。次要診斷標準:(1)牙齦紅腫;(2)探診出血;(3)X線檢查提示不同程度牙槽骨吸收;(4)咬合錯位;(5)TM升高;(6)牙髓壞死變色;(7)膿性滲出液;(8)竇道。滿足主要診斷標準及3條以上次要標準即符合納入標準。AAP《牙周病學》疾病新分類標準:將牙周內病變分為牙根損傷和非牙根損傷2類。非牙根損傷的牙周內病變進一步分為牙周炎和非牙周炎牙周內病變,每個類別包括3個等級。
1.4 治療方法患者均接受影像學檢查,并行根管治療,鉆頭去除根管的冠狀部分,并用電子根尖定位儀確定長度,根管使用旋轉鎳鈦儀器通過冠狀成形。30 g·L-1次氯酸鈉和170 g·L-1乙二胺四乙酸混合液用作根管沖洗液。根管填充氫氧化鈣糊劑,使用修復材料進行臨時填充。1~2個月行后續治療:用鉆頭除去糊劑,30 g·L-1的次氯酸鈉和170 g·L-1乙二胺四乙酸用作根管沖洗液,干燥根管,并使用牙膠-柏茶和氧化鋅-丁香酚垂直壓緊封閉。充填效果使用X線檢查證實。最后使用可流動的樹脂復合材料將管口密封至少2 mm的深度,剩余冠狀修復體由復合樹脂制成。隨后行口齦刮除,并在2次復診中進行2次齦下刮除和根部處理。
1.5 觀察指標
1.5.1一般性指標 患者年齡、性別、吸煙史及影像學參數。
1.5.2牙周參數 (1)PD:使用美國Florida Probe Corporation UNC-15牙周探針探診,記錄全口牙近頰、遠 頰、頰側、近舌、遠舌、舌側6個位點探診深度。(2)CAL:探針深度減去釉牙骨質界至齦緣的距離。(3)SBI:0分,即牙齦外觀正常且齦溝探診不出血;1分,即牙齦外觀正常但齦溝探診出血;2分,即牙齦色澤改變,無腫脹或水腫,齦溝探診出血;3分,即牙齦色澤改變伴輕度腫脹,齦溝探診出血,血溢在齦溝內;4分,即牙齦色澤改變伴明顯腫脹,齦溝探診出血,血溢出齦溝;5分,即牙齦色澤改變明顯,腫脹且伴潰瘍,齦溝探診后出血或自動出血。(4)簡化口腔衛生指數(oral hygiene index-simplified,OHI-S):包括簡化軟垢指數和簡化牙石指數,分別以1~3分計算,兩者共計滿分為6分。(5)TM、牙槽骨吸收類型。記錄牙周炎患者PD、CAL和SBI值以確定牙周炎的嚴重程度[4]。使用手動牙周探頭(UNC-15)評估每顆牙齒的臨床牙周參數。用X線機拍攝牙周X線片,檢查中使用平行技術以確保可重現的角度。使用可視化軟件對結果進行分析,并計算臨床冠根比CR:根據患牙根尖片,以牙槽骨最低點的水平線為界限,骨上與骨下牙長度之比。PAI,根據患牙的根尖片分為0~5級:0級,即根尖周骨質密度正常,無透光區;1級,即根尖周透光區直徑0.5~1 mm;2級,即根尖周透光區直徑1~2 mm;3級,即根尖周透光區直徑2~4 mm;4級,即根尖周透光區直徑4~8 mm;5級,即根尖周透光區直徑大于8 mm;牙槽骨吸收類型:分為垂直型(牙槽間隔、唇舌側或舌側的嵴頂邊緣呈水平吸收)和水平型(牙槽骨發生垂直方向或斜行的吸收)。
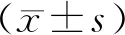
2 結果
2.1 一般資料比較兩組患者吸煙、PD、CAL、TM、全口牙周炎嚴重程度、CR、PAI及根管數量比較,差異具有統計學意義(P<0.05)。見表1。

表1 兩組一般資料比較
2.2 多因素logistic回歸分析以吸煙、PD、CAL、TM、全口牙周炎嚴重程度、牙槽骨吸收類型、CR、PAI及根管數量比為自變量,以非手術治療有效性為因變量,多因素logistic回歸分析顯示,PD、CAL、吸煙、牙周炎嚴重程度、根管數量是牙周炎2~3級及牙周病變患者非手術治療有效性的危險因素。見表2。
3 討論
本研究結果表明,根管治療后僅對TM、PAI和咀嚼不適有一定程度改善,表明僅依靠根管治療不能完全治愈牙周炎患者2~3級牙周膜內病變,因此針對牙周病變患者需要根管治療聯合牙周治療來清除牙髓和牙周微生物。單因素和多因素分析結果顯示,吸煙、PD、CAL、牙周炎嚴重程度以及根管數量是影響非手術治療牙周內病變預后的獨立危險因素。吸煙能夠影響牙周和牙髓疾病患者的預后。相關報道顯示,吸煙者比不吸煙者患慢性牙周炎的風險更高[5]。有研究發現,吸煙患者對牙周治療的有效性低于不吸煙者[6]。以下原因可能解釋吸煙對牙周炎預后產生的負面影響。首先,吸煙能夠降低患者免疫應答反應,對牙周組織的愈合能力和微生物群組成造成負面影響。其次,牙周組織富含血管,香煙中的尼古丁會收縮血管,影響牙周組織血液循環并抑制其代謝。再次,吸煙可影響牙周成纖維細胞的附著,抑制骨化細胞的活性,進而抑制新牙槽骨附著形成和再生。此外,吸煙會增加牙髓治療后牙齒脫落的風險。相關研究顯示,吸煙是影響根尖性牙周炎預后的重要因素[7]。有研究顯示,在調整了年齡、根管充填物后,吸煙與根尖性牙周炎沒有相關性[8]。因此,吸煙對根尖性牙周炎的影響仍需進一步研究。
患牙PD和CAL可反映牙周炎的嚴重程度,牙周炎越嚴重,牙周治療初期預后越差。患牙牙周狀態也與牙髓炎的預后有關。相關研究顯示,牙周病患者患牙治療后發生根尖性牙周炎的風險是非牙周疾病患者的5.19倍[9]。嚴重牙周炎患者接受適當的牙周治療會使牙本質小管暴露于口腔環境,這可能是細菌從牙周膜進入根管系統的切入點,會影響經牙髓治療的牙根尖牙周炎的預后。多因素回歸分析結果顯示,兩組患者的根管數量不同,多根牙齒的根管比單根牙齒的根管細,這增加了根管治療的難度。根分叉和根管之間的復雜通路增加了牙周和牙髓炎癥的治療難度。盡管非手術治療的牙周病變的預后在多根牙齒中比單根牙齒差,但多根牙齒的臨床生存概率比單根牙齒高,可能是因為多根牙齒的牙根病變嚴重程度不一致。
綜上所述,影響牙周炎2~3級牙周病的非手術治療預后因素包括吸煙、PD、CAL、牙周炎嚴重程度以及根管數量。

