浙江省推廣基于GeneXpert MTB/RIF檢測的結核病診斷流程的效果分析
柳正衛 彭穎 張明五 張鈺 陳松華 陳彬 王曉萌
結核病病原學檢測是發現傳染源的最主要的手段,是確診結核病和選擇治療方案的主要依據。近年來,結核病新診斷技術的推廣和應用使提高結核病病原學診斷陽性率和快速篩查耐藥結核病成為可能,為指導臨床合理化療提供了可靠依據。浙江省自2008年“中國全球基金耐多藥結核病項目”和2016年“中國國家衛生健康委員會-比爾及梅琳達·蓋茨基金會結核病防治合作項目”第三期(簡稱“中蓋項目三期”)結核病防治綜合模式試點實施以來,全面推動在基層結核病定點醫療機構使用GeneXpert MTB/RIF(以下簡稱“Xpert”)檢測技術。2013年首先在衢州市的6家結核病定點醫療機構配置;2014—2020年,在全省剩余84家縣(市、區)級結核病定點醫療機構逐步推廣配置,Xpert檢測能力覆蓋率從62.22%上升到96.67%,并在縣域層面實現了100%的檢測覆蓋率。為此,筆者分析2015—2020年浙江省肺結核病原學陽性率和耐藥篩查變化情況,以了解Xpert技術的推廣對浙江省結核病防控工作的貢獻。
資料和方法
1.資料來源:從《中國疾病預防控制信息系統》子系統《結核病信息管理系統》中,收集2015—2020年浙江省90家結核病定點醫療機構登記的151 526例活動性肺結核患者的登記治療情況、實驗室檢查結果情況、耐藥篩查情況等信息,并從中提取各結核病定點醫療機構上報的相關實驗室檢測結果。
2.指標定義:(1)病原學陽性:參照《WS 288—2017 肺結核診斷》標準[1],病原學陽性包括痰涂片陽性、培養陽性或分子生物學陽性。本文中的分子生物學檢測主要指Xpert檢測,耐藥檢測除傳統藥物敏感性試驗(簡稱“傳統藥敏試驗”)、Hain和基因芯片外,也包括Xpert進行利福平分子診斷的結果。本文分析的肺結核患者的病原學陽性率系指除單純結核性胸膜炎以外的肺結核患者的病原學陽性比例。病原學陽性率(%)=痰涂片陽性或培養陽性或分子生物學檢測陽性肺結核患者例數/肺結核患者總例數×100%。(2)耐藥檢測時間:肺結核疑似患者從就診留痰開始檢測至最終出具耐藥檢測結果的時間。
3.檢測方法:參照《結核病實驗室檢驗規程》[2]進行痰涂片抗酸檢查、分枝桿菌分離培養、藥敏試驗等。Xpert檢測參照產品說明書,將2 ml痰液根據標本性狀加入1~2倍體積前處理液消化后放入檢測試劑盒中,由儀器2 h內自動報告是否為結核分枝桿菌,以及利福平是否耐藥。
4.結核病診斷流程:根據浙江省各縣(市、區)級結核病定點醫療機構Xpert檢測儀器配置情況,結核病診斷流程分為2種:(1)未配備Xpert檢測儀器地區,涂陽肺結核患者開展分枝桿菌分離培養,培養陽性物送上級已配置Xpert檢測儀器的定點醫療機構進行耐藥篩查和耐多藥結核病(multidrug-resistant tuberculosis,MDR-TB)診斷;(2)已配置Xpert檢測儀器地區,痰涂片陽性肺結核患者直接進行檢測,如檢測為利福平耐藥,則另取一份痰標本進行復核,若檢測結果仍為利福平耐藥,則作最終判定,否則判定為利福平敏感;痰涂片陰性患者標本進行分枝桿菌分離培養,培養陽性物進行Xpert檢測確認是否利福平耐藥。縣(市、區)級結核病定點醫療機構診斷的利福平耐藥肺結核患者轉診至市級MDR-TB診治中心進一步進行MDR-TB確診和診療工作。
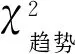
結 果


表1 2015—2020年浙江省活動性肺結核患者病原學檢測情況
2015—2020年,浙江省涂陰肺結核患者開展培養或Xpert檢測的總體病原學陽性率為23.02%。其中,涂陰患者培養檢測率從2015年的0.13%逐年上升,2018年達到75.36%,涂陰患者總體培養陽性率為31.74%;涂陰患者Xpert檢測率從2015年的0.01%上升到2020年的54.62%,總體檢測陽性率為55.54%,明顯高于總體培養陽性率,差異有統計學意義(χ2=3166.022,P<0.01)。具體見表2。

表2 2015—2020年浙江省涂陰肺結核患者病原學檢測情況
2.不同檢查方法對病原學陽性率的貢獻:2015—2020年,浙江省結核病定點醫療機構實驗室采取不同方法檢測活動性肺結核患者151 477例,痰涂片鏡檢、分枝桿菌分離培養、Xpert的總體檢測率分別為99.51%(150 733/151 477)、43.95%(66 572/151 477)和25.76%(39 027/151 477),3種方法的最高檢測陽性率可分別達到39.30%(8697/22 131)、63.46%(3525/5555)和74.04%(10 169/13 735)。當3種方法組合使用時,2020年的檢測率可達到99.62%(22 178/22 262),陽性率可達到64.37%(14 275/22 178),明顯高于單獨進行涂片和培養檢測的陽性率,但低于單獨使用Xpert檢測的陽性率,差異均有統計學意義(χ2值分別為2788.140、695.491、365.003,P值均<0.01),具體見表3。

表3 2015—2020年浙江省活動性肺結核患者病原學檢測方法的應用及陽性檢出情況
3.耐藥篩查檢測情況:2015—2020年,浙江省采用傳統藥敏試驗(固體或液體比例法)共檢測31 405例疑似耐多藥肺結核患者,檢測率從99.90%下降至17.80%;采用快速分子藥敏試驗共檢測44 395例疑似耐多藥肺結核患者,檢測率從0.10%上升到82.20%,見表4。傳統藥敏試驗檢測發現2034例耐藥患者,診斷時間為48.0(26.0~79.0) d;快速分子藥敏試驗檢測發現1498例利福平耐藥患者,診斷時間為0.5(0.5~5.0) d。全省所有耐藥患者診斷時間從2015年的62.5(34.0~94.3) d縮減至2020年的1.0(0.0~7.0) d。

表4 2015—2020年浙江省疑似耐多藥肺結核患者耐藥篩查情況
討 論
結核病患者病原學陽性率的高低,直接影響到結核病臨床診療和防控策略的制定。而采用何種檢測技術進行病原學檢測也直接影響到結核病患者病原學陽性率的高低。Xpert檢測敏感度高、速度快、操作簡便,且同時能篩查結核分枝桿菌利福平耐藥情況,適于基層結核病防治機構開展[3-4]。本研究結果顯示,浙江省的病原學陽性率從2015年的39.05%提高到2020年的64.39%,超過了國家結核病防治規劃提出的病原學陽性率達到50%的要求,這其中一個主要的貢獻在于Xpert技術的廣泛應用。2015—2017年浙江省Xpert檢測技術廣泛應用前,涂片、培養和Xpert等3種檢測方法聯合檢測雖然覆蓋率達到了99.48%,但是肺結核患者病原學陽性率只有44.70%。在中蓋項目三期的推動下,2018—2020年浙江省的Xpert檢測覆蓋率在90家結核病定點診治機構逐步達到了96.67%,其在肺結核患者中的檢測率也從2017年的3.28%提升到61.70%,Xpert檢測陽性率也達到74.04%,遠高于涂片和培養的39.30%和50.66%。考慮到診斷流程和診斷費用,并不是所有的肺結核患者均能使用Xpert進行檢測。但是,本次研究結果顯示,按照當前的實驗室診斷流程,當涂片、培養和Xpert聯合應用的時候,其檢測陽性率較涂片+培養的檢測模式高,達到了64.37%,彌補了涂片和培養在檢測方法學上的缺陷。
涂陰肺結核患者的病原學診斷一直是結核病防控工作中的重要方面。因為方法學的限制,浙江省活動性肺結核患者痰涂片鏡檢陽性率一直在40%以下,而且還是基于在實施“中國全球基金結核病項目”和“中蓋項目”等對工作提出的高質量和高標準要求的情況下才能達到。在涂陰肺結核患者中應用檢測敏感度更高的分枝桿菌分離培養和Xpert檢測方法,是提高病原學陽性率的一個有效方法。2015—2020年,全省共檢測了92 935例涂陰肺結核患者,共檢出21 389例病原學陽性患者,其中,Xpert在涂陰肺結核患者檢測中得到了進一步的應用,2020年檢測率達到了54.62%,其檢測陽性率也高達60.63%,說明其可作為涂陰肺結核患者涂片鏡檢后的補充檢測手段。
雖然Xpert在技術上存在明顯優勢,但本研究結果也顯示,僅憑技術優勢并不能在結核病防治規劃中體現出綜合優勢。浙江省從2013年即開始推廣Xpert檢測,至2017年才開始有所應用,而真正得到廣泛應用則在2018年后。導致這種現象的原因在于,與技術優勢相比,Xpert檢測還受到收費標準、試劑供應、檢測成本及臨床醫生認知等因素影響,特別是受限于昂貴的試劑價格,檢測收費并未納入醫療保險,增加了患者的經濟負擔。“中蓋項目三期”在浙江省提出肺結核患者病原學陽性率達到55%的目標,依托傳統的涂片鏡檢和分枝桿菌分離培養并不能達到該項要求。為此,浙江省在該項目的推動下,保障全省部分檢測試劑的供應,加大培訓力度,推進該項工作的開展,Xpert在肺結核病原學檢測陽性率中的貢獻率也逐步上升至24.02%,超過了分枝桿菌分離培養的貢獻率。
一個好的診斷流程,可以有效提升結核病防控效果。Xpert可快速且準確的檢測結核分枝桿菌的利福平耐藥情況,Hain和基因芯片則可在分子層面快速診斷MDR-TB[5]。基于這3種分子生物學檢測技術的整合,理論上可快速進行MDR-TB的診斷。浙江省在推廣應用Xpert檢測技術過程中,發現MDR-TB診斷的延誤主要在于樣本的運輸過程延誤,特別是耐多藥可疑患者從疑似到開展傳統藥敏試驗確診MDR-TB,所需的時間更長[6]。基于該項評價結果,浙江省進一步發揮Xpert結合Hain或基因芯片的分子生物學耐藥檢測的優勢,根據基層實際的儀器配置情況,進一步優化流程,制定了以縣級結核病定點診治機構開展Xpert檢測進行肺結核患者的利福平耐藥篩查,市級耐多藥結核病定點診治機構利用Xpert、Hain或基因芯片進行MDR-TB的分子生物學確診的臨床診斷流程,將耐藥患者診斷時間從未全面應用分子生物學檢測技術時的62.5(34.0~94.3) d縮短到1.0(0.0~7.0) d,與代曉琦等[7]針對4種不同類型的診斷流程進行的效果評價有類似的結論,從而實現了快速耐藥篩查確診MDR-TB的目的。
綜上所述,通過在浙江省全面推廣使用Xpert分子生物學檢測技術,顯著提升了肺結核患者病原學陽性檢出率,發現了更多的傳染源,也為制定更有效的防控策略提供了科學依據。但是,限于檢測成本,浙江省尚未在涂陰肺結核患者病原學檢測中全面推廣應用Xpert。基于本研究結果,筆者建議我國結核病防控工作仍需加大資金支持,優化診斷流程,進一步推進分子生物學檢測技術的應用,提高涂陰肺結核患者應用分子生物學檢測技術檢查的比例,以進一步提高肺結核患者病原學陽性檢出率。

