椎間孔鏡BEIS與TESSYS入路治療腰椎間盤突出癥的療效對比
宋建民,王欽,李妍
(皖北煤電集團總醫院疼痛科,安徽宿州 234000)
腰椎間盤突出癥是由于腰椎間盤的退變、纖維環破裂導致髓核突出、壓迫神經,主要癥狀為腰痛及下肢痛,臨床一般采用保守緩解和手術治療控制病情。其中,BEIS入路作為一種在TESSYS基礎上改良的椎間孔鏡新手術方式,穿刺的傾斜角增大,椎間孔的適應證更寬泛,外科手術視野更開闊[1]。本文選取本院收治的腰椎間盤突出癥患者,對椎間孔鏡BEIS與TESSYS入路的療效進行對比,現報道如下。
1 資料與方法
1.1 一般資料
本研究符合《世界醫學協會赫爾辛基宣言》,并已獲得本院倫理委員會批準,所有患者均簽署知情同意書。納入標準:①符合《外科學》中關于腰椎間盤突出癥的診斷標準;②單節段L4-5或L5-S1突出,而且一般資料完整,無其他合并癥;③自愿配合研究,住院時間>3 d。排除標準:①不符合納入標準,合并精神疾病者;②腰椎滑脫、感染等患者;③復發型和其他節段突出。手術指征:①經過保守治療6個月以上無效或者加重;②明顯的神經根壓迫癥狀。
本研究納入2017年5月~2019年4月在本院疼痛科住院的60例腰椎間盤突出癥患者,采用隨機數字表法均分為觀察組和對照組各30例,觀察組實施椎間孔鏡BEIS入路治療,而對照組采用椎間孔鏡TESSYS入路治療。觀察組患者的平均年齡、性別及突出類型與對照組比較,差異均無統計學意義(P>0.05),如表1。

表1 兩組患者基線資料比較
1.2 手術方法
1.2.1 椎間孔鏡BEIS入路
患者取側臥位,標記棘突中線,C臂機透視定位L4-5、L5-S1間隙,對腰部穿刺側臥位進行體表定位,患側在上,L4-5、L5-S1向患側旁開后正中線10~12 cm,向頭側2-3 cm,標記穿刺點。穿刺點皮膚及深筋膜給予2%利多卡因60 mg逐層浸潤麻醉,麻醉成功后,術前再次核對患者信息,經C臂機透視確認穿刺針位于上關節突尖及下椎體后上角。確認穿刺針位置滿意后,在關節突周圍用0.75%的例多卡因麻醉,并將穿刺針緊貼上關節突前側置入椎間盤,部分患者用髓核造影劑對椎間盤進行染色,插入導桿,將導桿旋轉使導桿尖部對準上關節突,用五級骨鉆將上關節突上部前段逐步打磨,擴大椎間孔,直至套管足以進入椎間孔。關節突骨面磨平后,將工作套管置于C臂機透視下,正位見工作管尖端到達棘突線,側位見工作管尖端到達椎體后緣。
1.2.2 椎間孔鏡TESSYS入路
患者取側臥位,腰部后凸,使椎間隙后側充分打開,擴大穿刺三角區面積,在前后X線透視下用克氏針沿腰椎中點標定一條縱線,沿椎間隙中心標定一條橫線,兩條線的交點為椎間盤的中心點。在外側X線透視下,沿椎間盤傾斜方向標定椎間盤的一條側線,側線與椎橫線的交點為穿刺點,其中L4-5或L5-S1穿刺點位于棘突中線外約12 cm處。根據椎間孔的大小和形狀,椎間孔越小、身體越胖,穿刺點越外側。用0.75%利多卡因進行局部浸潤麻醉,在C臂機前后位置透視下,用18號穿刺針按術前標定椎間盤方向,配合腰部皮膚表面成30°角度穿刺,當穿刺觸及到達椎弓根內緣時,調整穿刺方向和角度,逐漸將穿刺針向前推入安全三角區的纖維環,穿刺尖突破纖維環時,能感覺到尖端有突破感。兩組患者術后給予抗炎,止痛,第1天臥床休息,第2天下地進行挺腰活動,10 d后手術切口拆線,1個月內活動需佩戴腰圍,指導患者康復訓練。
治療后第1個月每隔1周電話隨訪了解患者狀況,治療后6個月門診復查核磁共振,了解椎間盤情況;隨訪時間12個月。
1.3 統計學方法

2 結果
兩組患者手術后,VAS評分、ODI指數、JOA評分的組間、組內比較,差異均有統計學意義(P<0.05),如表2所示。觀察組的神經根痛、椎間盤炎、硬膜囊損傷、復發率等數據與對照組比較,總發生率的組間差異有統計學意義(P<0.05),如表3所示。兩組患者的手術時間、椎間高度變化值、住院時間比較,差異均有統計學意義(P<0.05),如表4所示。觀察組患者的優良率96.67%略高于對照組的86.67%,差異有統計學意義(P<0.05),如表5所示。
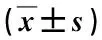
表2 兩組患者手術前后相關評分比較

表3 兩組患者兩種入路安全性評價比較[n(%)]

表4 兩組患者手術相關指標比較分析

表5 兩組患者臨床療效的評價分析[n(%)]
3 討論
YESS技術從安全三角區直接進入椎間盤通道,從內向外清除髓核,其優點是對腰椎管血管和神經根的損傷較小,但操作范圍較窄,局限性較大[1]。TESSYS提出的思路是通過擴大的椎間孔直接將突出的椎間盤切除,并能實現外傾和髓內核摘除,比YESS技術的適應證更廣泛[2]。最初,TESSYS技術中使用的鉸刀或圓鋸非常鋒利,易造成神經根損傷等。之后一些學者不斷更新和改進TESSYS,將環鋸等鋒利工具改為鈍頭安全骨鉆,并發明了一種新型定位針可以安全準確地定位,使技術更加成熟[3]。
在TESSYS的基礎上,BEIS入路為一種新的手術方式,穿刺的傾斜角增大,椎間孔的適應證更寬泛、外科手術視野更開闊[4]。其優勢在于:可隨時保持醫生與患者的交流,不損傷神經根,內鏡向尾側傾斜有利于尾側游離髓核的處理[5]。與TESSYS技術相比,BEIS技術具有以下優點:①上關節突起和下位椎體后緣線為基準線進行適當調整;②將上關節突起前外側緣部分骨質去除以擴大椎間孔,擴大至中線,進一步增加了可操作空間[6]。BEIS技術專利器械使用骨鉆、定位器等,降低了手術難度[7]。比較兩種術式,側路椎間孔鏡BEIS技術適應證更廣,術野擴張空間適合腰椎間盤突出癥合并黃韌帶鈣化等[8]。但目前有報道,在內鏡下切開去除黃韌帶可導致局部粘連或瘢痕組織形成;同時,椎間隙途徑引起較大風險神經根和硬膜損傷的是側路椎孔[9-10]。BEIS技術作為一種新手術入路,與傳統TESSYS技術相比,其最明顯的優點是具有優越的連續效果,在改善患者椎間盤方面更有效,可有效緩解患者癥狀且安全可靠,具有實際應用價值。在本研究中,椎間孔鏡BEIS與TESSYS入路均為腰椎間盤突出癥的有效術式,但BEIS入路療效較好且安全性較高。
本研究存在以下不足:首先,本研究未設置盲法,因此仍存在一定的偏倚風險;其次,本研究為單中心臨床研究,納入的樣本量較少,仍需后續加大樣本量并進行多中心臨床研究;最后,本研究的臨床隨訪時間較短,仍需臨床長期隨訪觀察。

