角色定位模式在優化急性缺血性腦卒中患者就診流程中的應用
顧靜 黃蓓蓓 劉夕珍 吳艷麗
腦卒中已經成為我國成年人致死、致殘的首要原因,據統計我國居民40歲以上腦卒中患病率已達2.19%,2017年我國約有196萬人因腦卒中死亡[1,2]。急性缺血性腦卒中(acute ischemic stroke,AIS)患者溶栓治療受時間窗限制,國內報道指出AIS患者院內治療流程存在嚴重延遲[3],就醫流程繁瑣、腦卒中救治團隊銜接不到位、患者檢查時間及檢查順序等不合理是造成院內延遲的主要原因[4]。患者自急診室救治到溶栓治療,護理人員參與快速分診、評估、救治等多個時間節點,國內護理學者通過流程控制在縮短急性缺血性腦卒中患者院內救治時間上進行了有益探索[5]。護士在提高腦卒中患者救治效率中發揮重要作用,國外研究也指出專科護士是卒中救治的重要角色[6],而恰當的角色定位有利于護理人員完善院內救治過程中各環節的銜接,本研究采用角色定位模式對急性缺血性腦卒中患者就診流程進行優化,為縮短患者救治時間提供參考,報道如下。
1 資料與方法
1.1 一般資料 根據既有研究,常規方式卒中患者到達急診至溶栓給藥時間(door to needle times,DNT)達標率為44.9%,護理干預后達標率77.6%[7],檢驗功效1-β設為0.80,檢驗水準α為0.05,2組分配比例設為1∶1,采用GPower軟件估算,樣本量為100例,每組50例,考慮到后續隨訪的脫落率為15%~20%,最終前瞻性納入2017年1月1日至2020年8月31日在我院進行治療的缺血性腦卒中患者120例,按照干預前后將2017年1月1日至2019年5月31日60例設為對照組,2019年6月1日至2020年8月31日60例設為研究組。本研究經我院醫學倫理委員會批準,入組患者及家屬均知情同意,并簽署知情同意書。
1.2 納入與排除標準 納入標準:(1)缺血性腦卒中符合《中國急性缺血性腦卒中診治指南2014》診斷標準;(2)年齡>18歲;(3)就診時間在發病4.5 h內;(4)進行溶栓治療。排除標準:(1)有溶栓治療禁忌證者;(2)既往有卒中、顱腦手術、顱腦腫瘤、腦出血病史者;(3)合并精神系統、嚴重心功能不全、嚴重肝腎功能不全以及對本項研究結果有影響疾病者;(4)臨床病歷資料不全者。
1.3 方法
1.3.1 對照組患者采用常規護理流程干預,患者入院后由分診護士引導至診室或搶救室,按掛號、繳費辦理就診卡、醫生問診開具檢查單、影像學檢查、等候檢查結果、進一步完善檢查、搶救室溶栓治療等流程進行處理,護理人員護送檢查,觀察患者生命體征,開放靜脈通道,必要時給予心肺復蘇、氣管插管等措施處理,協助患者辦理住院手續,轉運患者住院治療。
1.3.2 研究組患者在常規護理干預基礎上,基于角色定位模式改進AIS患者就診流程,方法如下:①由研究者擔任研究小組長,12名護師以上職稱護士擔任研究小組成員,1名急診內科、1名神經內科主治醫師擔任顧問,研究小組成員在參考文獻、既往研究成果的基礎上結合我院實際制訂流程優化方案,研究人員經統一培訓后進行流程改造;②研究者根據前期培訓情況及研究成員意愿,設立協調護士、輸液護士、靜脈血管通路護士、患者教育護士四種與AIS救治過程密切相關的護理角色,每種角色由3名護理人員擔任,結合卒中相關知識及我院實際對上述崗位角色進一步培訓;③救治流程優化:A患者接診環節:協調護士協助分診護士評估病情,查看患者生命體征,根據患者病情情況為患者佩戴特殊標志。B取溶栓藥物及患者轉運環節:醫生對患者評估完成后,患者具有溶栓治療意愿時,輸液護士完成取藥、核對工作,靜脈通路護士在此環節為患者完成建立靜脈通路、采集血樣工作,協調護士和卒中救治醫護人員、靜脈通路護士、健康教育護士、轉運患者至CT室。C簽署知情同意書環節:在患者轉運至CT室過程中,健康教育護士告知患者病情,向其強調救治時間窗的重要性,在卒中救治醫護人員到達CT室后,患者再次評估確診并有溶栓意向后,完成簽署知情同意書環節,靜脈通路護士在此環節為患者完成建立靜脈通路、采集血樣工作,隨后轉運患者至搶救室;D溶栓環節:在搶救室床旁,輸液護士進行溶栓藥物配藥及靜脈推注工作,隨后立即將患者轉運至就搶救室,輸液護士和靜脈護士準備二次靜脈溶栓工作。E轉運:患者完成搶救室診療工作后,協調護士通知腦血管中心,并進行轉運,同時在床旁對患者及患者家屬進行AIS相關的健康教育。④救治流程護理安全:研究者和涉及整個流程的科室人員,協調成立護理安全管理小組,對參與研究的護理人員進行護理法規及患者安全知識的培訓,同時進行急救技能培訓。⑤績效考核:定期對參與本項研究,角色不同的護理人員進行考核。
1.4 觀察指標 (1)收集患者性別、年齡、發病到達急診時間、既往病史、醫療費用支付方式、教育程度一般臨床資料;(2)由研究者、急診護士2名,CT室醫生2名,神經內科醫師2名組成調查小組,小組成員經統一培訓后采用時間追蹤表,記錄關鍵時間節點數據:入院到醫師接診時間(door to physician,DTP),入院至出CT檢查結果時間(door to imaging,DTI),入院至出實驗室檢查結果時間(door to laboratory,DTL),DNT;(3)2組患者臨床結局指標,對患者進行隨訪,記錄患者住院時間、癥狀性腦出血發生率、采用美國國立衛生研究院卒中量表(national institutes of health stroke scale,NIHSS)對患者神經功能進行評價,NHISS量表評分標準1~4分(輕度)、5~15分(中度)、16~20分(中重度)、21~42分(中重度),評分越高表明患者神經功能越差,該量表國內評測Cronbach’α系數為0.873,信效度良好[8];(4)2組患者護理滿意度,采用本院自行擬定護理工作滿意度調查量表,該量表采用Likert 5級法評分,包括操作技能、護士服務態度、健康教育、人文關懷4個維度,計20個條目,評分標準1~60分(不滿意),61~75分(一般),76~90分(滿意);91~100分(非常滿意),護理滿意度=(患者滿意例數+患者非常滿意例數)/患者總例數×100%,該量表在我院使用過程中評測Cronbach’α系數為0.84,信效度良好;(5)最終本項研究回收有效資料104份,其中對照組52份,研究組52份,回收率為86.67%。
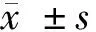
2 結果
2.1 一般資料比較 2組發病到達急診時間、既往病史、醫療費用支付方式、教育程度一般臨床資料進行比較,差異無統計學意義(P>0.05)。見表1。

表1 2 組患者一般臨床資料比較 n=52
2.2 2組患者就診流程中時效指標比較 2組患者就診過程中DTP、DTI、DTL、DNT進行比較,研究組患者均低于對照組患者,差異有統計學意義(P<0.05)。見表2。
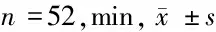
表2 2 組患者就診流程中時效指標比較
2.3 2組組患者臨床結局指標比較 研究組患者住院時間、出院時NIHSS評分低于對照組患者,差異有統計學意義(P<0.05),2組患者癥狀性腦出血發生率比較差異無統計學意義(P>0.05)。見表3。

表3 2 組患者臨床結局指標比較 n=52
2.4 2組患者護理滿意度比較 研究組患者護理滿意度較對照組患者高,差異有統計學意義(P<0.05)。見表4。

表4 2 組患者護理滿意度比較 例(%)
3 討論
3.1 基于角色定位模式的護理流程縮短AIS患者救治時間。AIS患者早期治療的關鍵是開通閉塞血管,靜脈溶栓治療是國內指南推薦的治療方案,然而靜脈溶栓治療具有嚴格的時間窗,溶栓時間延遲的AIS患者院內死亡發生率、癥狀性腦出血的發生率較高[9]。研究表明AIS患者院內救治時間延遲的主要與就診流程繁瑣、檢查順序及等待檢查結果、護理人員知識水平、患者及家屬溶栓態度相關[10]。通過建立專業化的護理團隊有助于改善患者溶栓時間延遲[11],但是由于專科護士培養周期較長,腦卒中急救護士的數量并不能滿足我國AIS發病率逐年升高的現狀[13]。本項研究在國內外卒中專業護理人員培訓的基礎上,結合本院的特點,在AIS患者就診的關鍵時間設置了協調護士、輸液護士、靜脈血管通路護士、患者教育護士4個崗位,通過護理干預,本項研究發現,研究組患者診過程中DTP、DTI、DTL、DNT均較對照組患者低,其中DNT時間縮短至(46.31±7.35)min,提示基于角色定位模式的護理流程能夠有效縮短AIS患者就診時間。其原因可能為:(1)協調護士角色的設立能夠保證AIS患者院內各診療環節的無縫銜接,減少了AIS患者因對診療程序不清、檢查順序不清造成的延誤;(2)輸液護士、靜脈血管通路護士的設立保障了患者在短時間內完成獲取藥物、進行溶栓藥物治療工作;(3)健康教育護士則避免患者及家屬因對溶栓治療的片面理解,醫護人員花費時間與其溝通造成簽署知情同意書時間的延誤。
3.2 基于角色定位模式的護理流程對AIS患者臨床結局的影響。研究表明AIS患者大血管閉塞的獲益具有時間依賴性,AIS患者入院至治療時間每縮短15 min,患者康復出院率均有所提高[12]。本項研究結果顯示研究組患者住院時間、NIHSS評分均較對照患者顯著改善,而癥狀性腦出血發生率也較對照組患者低,提示基于角色定位模式的護理流程對AIS患者臨床結局具有一定的改善作用,這可能與下列因素相關:(1)通過協調護士,護理人員能夠及時預警各診療科室,協助相關科室及時對患者進行診療,輸液護士及靜脈通路護士則能縮短AIS患者救治過程中血管通路準備、配制溶栓藥物的工作,健康教育護士輔助患者及家屬臨床決策,縮短相關治療延誤,而上述角色的設立有效縮短了研究組患者的DNT時間,DNT時間的縮短與AIS患者臨床結局呈正相關[13];(2)在AIS患者就診流程中,研究者設立了護理安全小組,通過定期培訓和考核,護理人員的專科實踐知識、對患者在就診流程中的安全護理意識、熟練掌握AIS患者救治護理操作等方面有所提高,有助于改善患者臨床結局。
3.3 基于角色定位模式的護理流程提高AIS患者的護理滿意度。AIS發病突然、患者及患者家屬在就診過程中,由于院前救治時間延遲、對醫院診療流程不熟悉、病情危重等原因易產生焦慮、急躁等負性情緒,影響患者的護理滿意度[14]。本項研究發現,基于角色定位模式的護理流程能夠顯著改善患者的護理滿意度。
綜上所述,基于角色定位模式的護理流程縮短了AIS患者的救治時間,對患者臨床結局具有一定的改善作用,提高了護理滿意度,對沒有卒中急救護士的醫院具有一定借鑒作用。然而本項研究僅僅是基于護士高級角色設置了相應的崗位,且研究樣本量較小,在進一步的研究工作中,研究者將改進護士培訓內容及方法,擴大樣本量,以提高針對AIS患者的護理服務水平。

