保留后方韌帶復合體后路腰椎融合術治療峽部裂型腰椎滑脫癥的臨床療效分析
楊穩,張沖,宋國華,王闖,劉玉亮
1.菏澤市立醫院脊柱外科,山東菏澤 274031;2.菏澤市立醫院核磁共振室,山東菏澤 274031
峽部裂型腰椎滑脫是脊柱外科的常見病之一,常常引起腰部疼痛及下肢間歇性跛行等癥狀,保守治療效果差,需要手術治療[1]。傳統的手術方式常常需要切除后方的全椎板、棘突、棘間韌帶、棘上韌帶,術中顯露充分,減壓徹底,但是傳統的手術破壞了脊柱的后方張力帶結構,常常導致患者術后腰背部疼痛、鄰近節段退變(adjacent segment disease,ASD)[2]。目前的研究認為,后方韌帶復合體(posterior ligament complex,PLC)在維持脊柱的生物力學穩定性方面具有重要意義[3-4],腰椎術中保留PLC能夠減少術后腰背部疼痛癥狀,改善腰部功能,減少術后ASD的發生率[5-6]。該院自2016年1月—2018年8月共有68例峽部裂型腰椎滑脫癥,其中35例患者采用保留PLC結構全椎板切除后路腰椎椎間融合的手術,33例采用傳統的全椎板切除后路腰椎椎間融合手術,通過對兩者進行比較,保留PLC后路腰椎椎間融合術臨床效果良好,現報道如下。
1 資料與方法
1.1 一般資料
方便選取該院收治的68例峽部裂型腰椎滑脫癥患者為研究對象,按照術式分為兩組,觀察組采用保留PLC結構全椎板切除后路腰椎椎間融合術,對照組采用傳統的全椎板切除后路腰椎椎間融合術。觀察組35例,男性6例,女性29例;年齡43~69歲,平均年齡(59.34±6.41)歲;L4/5節段24例,L5/S1節段11例。對照組33例,男性7例,女性26例;年齡50~67歲,平均年齡(58.81±5.19)歲;L4/5節段24例,L5/S1節段9例。兩組患者的年齡、性別、病變節段等一般資料差異無統計學意義(P>0.05),具有可比性。
納入標準:①所有患者均診斷為峽部裂型腰椎滑脫癥;②所有患者均對研究過程認可并且知曉,且為自愿參與研究;③該研究征得菏澤市立醫院醫學倫理委員會批準。
排除標準:①心臟肝腎等重要器官功能嚴重不全者;②精神類疾病或者癡呆者;③凝血功能異常者;④全身免疫性疾病者;⑤手術禁忌證者。
1.2 方法
所有患者均在氣管插管全身麻醉下手術,取俯臥位,手術方法以L4椎體滑脫為例。
觀察組:手術以L4棘突為中心,取后正中切口,長約12 cm,沿骨膜下剝離椎旁肌,顯露雙側椎板及關節突,見L4雙側峽部斷裂,局部瘢痕形成,骨贅增生,分別在L4、L5植入合適的椎弓根螺釘,于棘突根部橫斷棘突,保留部分棘突及完整的棘間韌帶、棘上韌帶,切除L4雙側椎板和下關節突,切除L4峽部增生組織及黃韌帶,切除雙側L5上關節突尖部,松解雙側神經根通道,可見L4椎體向前滑移,松解L4/5椎間,雙側安裝預彎后的連接棒,鎖緊L5螺母,對L4椎體撐開提拉復位并鎖緊螺母,見L4椎體基本復位,刮除L4/5軟骨終板及纖維環,處理L4/5椎間,試模測試合適大小的CAGE備用,將術中切除的骨質修剪成骨粒,進行L4/5椎間植骨,并打壓結實,將自體骨植入CAGE后,植入L4/5椎間,L4/5椎間適當加壓后重新擰緊螺母,透視示L4椎體復位,椎弓根螺釘及融合器位置良好。放置引流管一根,縫合切口,術畢。
對照組:術中切斷L3/4、L4/5的棘上韌帶及棘間韌帶,將L4全椎板完整切除,手術過程同觀察組。
1.3 觀察指標
1.3.1手術指標記錄觀察組和對照組的手術時間、術中出血量。
1.3.2臨床療效指標在術前,術后3個月、6個月、12個月、24個月時應用疼痛視覺模擬評分(VAS)、Oswestry功能障礙評分(oswestry disability index,ODI)評估患者腰腿疼痛及腰椎功能改善情況。VAS評分[7]將疼痛程度用0~10中的數字表示,0代表無痛,1~3分表示輕度疼痛,4~6分為中度疼痛,7~10分為重度疼痛。ODI評分[8],涵蓋10個項目,腰痛程度、提舉重物情況、行走狀況、坐立狀況、站立狀況、睡眠狀況、性生活狀況、社會生活狀況和旅行狀況等,每個項目分值為0~5分,ODI等于實際得分/(5×回答問題數)×100%,其值越大,表明腰部功能障礙越嚴重。
1.3.3術后ASD評估兩組患者術前及術后24個月時均拍攝腰椎正側位、腰椎過屈過伸位X線片,24個月時ASD標準[9]:影像學顯示椎間盤高度減少≥3 mm或鄰近節段椎體移位≥3 mm或鄰近節段椎間角度變化≥5°。
1.4 統計方法
采用SPSS 23.0統計學軟件進行數據分析,計量資料以(±s)表示,組間差異比較采用t檢驗;計數資料以頻數和百分比(%)表示,組間差異比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者手術指標比較
兩組患者手術時間、術中出血量差異無統計學意義(P>0.05),見表1。
表1 兩組患者手術指標比較(±s)
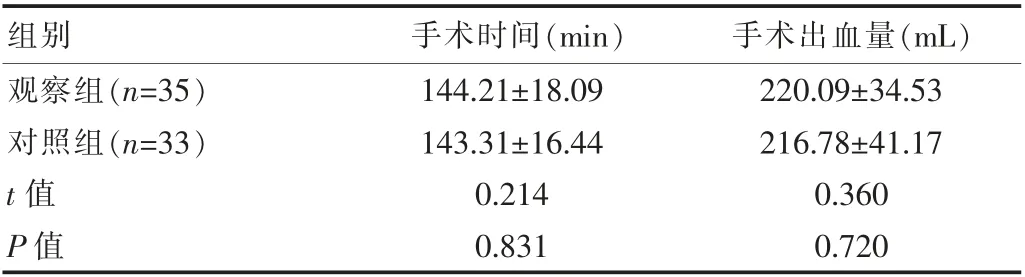
表1 兩組患者手術指標比較(±s)
組別手術時間(min) 手術出血量(mL)觀察組(n=35)對照組(n=33)t值P值144.21±18.09 143.31±16.44 0.214 0.831 220.09±34.53 216.78±41.17 0.360 0.720
2.2 兩組患者VAS評分比較
兩組患者術前,術后3個月、術后6個月、術后12個月的VAS評分差異無統計學意義(P>0.05),但在術后24個月時,觀察組的VAS評分明顯低于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者的VAS評分比較[(±s),分]
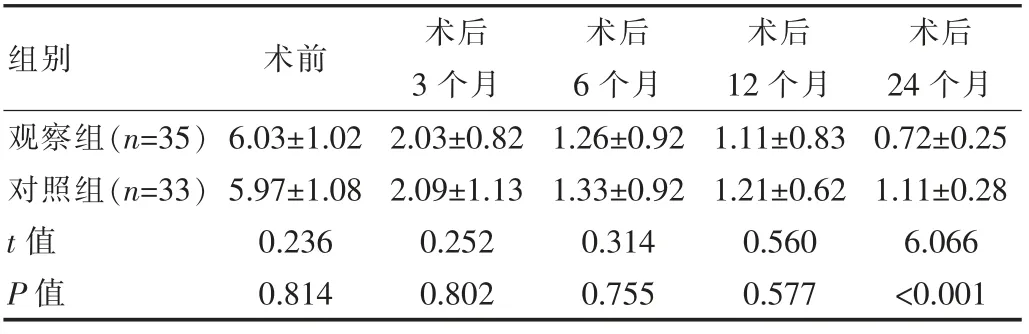
表2 兩組患者的VAS評分比較[(±s),分]
組別術前術后3個月術后6個月術后12個月術后24個月觀察組(n=35)對照組(n=33)t值P值6.03±1.02 5.97±1.08 0.236 0.814 2.03±0.82 2.09±1.13 0.252 0.802 1.26±0.92 1.33±0.92 0.314 0.755 1.11±0.83 1.21±0.62 0.560 0.577 0.72±0.25 1.11±0.28 6.066<0.001
2.3 兩組患者ODI評分比較
兩組患者術前,術后3個月、術后6個月、術后12個月的ODI評分差異無統計學意義(P>0.05),但在術后24個月時,觀察組的ODI評分明顯低于對照組,差異有統計學意義(P<0.05),見表3。
表3 兩組患者的ODI評分比較[(±s),分]
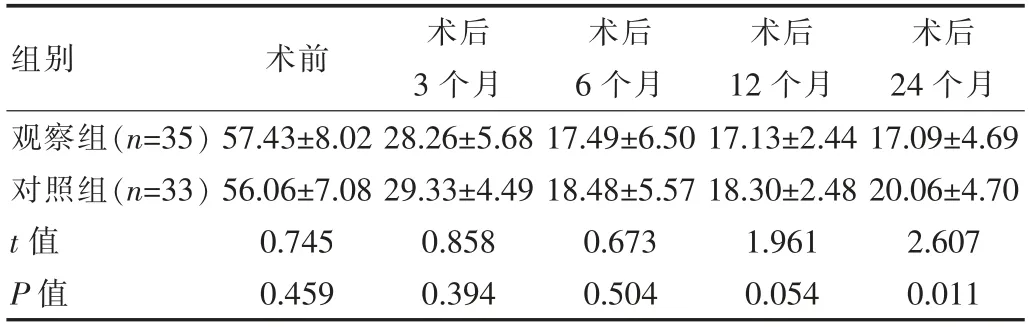
表3 兩組患者的ODI評分比較[(±s),分]
組別術前術后3個月術后6個月術后12個月術后24個月觀察組(n=35)對照組(n=33)t值P值57.43±8.02 56.06±7.08 0.745 0.459 28.26±5.68 29.33±4.49 0.858 0.394 17.49±6.50 18.48±5.57 0.673 0.504 17.13±2.44 18.30±2.48 1.961 0.054 17.09±4.69 20.06±4.70 2.607 0.011
2.4 兩組患者術后ASD發生率比較
在末次隨訪時,兩組患者均顯示椎間融合,均未有內固定松動、脫落、斷裂等并發癥。觀察組1例出現ASD,占2.86%;對照組8例出現ASD,占24.24%,差異有統計學意義(χ2=5.030,P=0.009)。
3 討論
峽部裂型腰椎滑脫癥是脊柱外科常見病之一,常常引起腰部疼痛及間歇性跛行等癥狀,保守治療差,需要手術治療[1],目前手術方案多為全椎板切除減壓術,不僅切除了全椎板,而且還切除了棘突、棘間韌帶、棘上韌帶等后方結構,長期會引起鄰近節段退變或病變[2],有學者認為與病變節段融合后引起鄰近節段的負荷增大、椎間盤壓力增加有關[10-11],也有學者認為后方韌帶復合體結構預防鄰近節段退變或病變方面具有重要意義[4,12-15]。在臨床應用中,在保證有效減壓的基礎上,保留后方韌帶復合體的完整性具有重要意義。
相關研究對33例保留PLC腰椎融合內固定術的臨床療效及ASD發生率進行長期隨訪發現,保留PLC腰椎融合內固定術的VAS評分優于全椎板切除腰椎融合內固定術(P<0.05);保留PLC腰椎融合術有3例出現了ASD,而全椎板切除腰椎融合內固定術則有21例出現了ASD,并認為,保留PLC腰椎融合內固定術在不僅臨床療效良好,而且在減少ASD發生率方面優于切除PLC的全椎板切除融合術[12]。該次研究結果顯示,在術后3個月、6個月、12個月時,兩組間VAS評分及ODI評分相近(P>0.05),說明兩種手術方式在早期療效相似,但在術后24個月時,兩組間的VAS評分及ODI評分差異有統計學意義(P<0.05),說明隨著時間的推移,鄰近節段應力的重新分布,出現了鄰近節段的退變或病變,兩組的療效差異逐漸顯現,觀察組有1例出現了ASD,而對照組則有8例出現了ASD(P<0.05),與其研究相似。相關研究對132例腰椎融合術中應用保留棘突韌帶復合體,術后3.7年時相鄰節段的退變率從傳統手術的30.97%減少到(8.89%)[15],該次研究保留了韌帶復合體的鄰近節段退變率為(2.86%),而對照組切除了后方韌帶復合體的鄰近節段退變率為(21.21%),可能與隨訪時間不同有關,都說明保留后方韌帶復合體在降低鄰近節段的退變具有重要意義。相關研究采用了保留PLC治療腰椎退變性疾病26例,隨訪了6~36個月,VAS評分由術前的(8.00±0.75)分改善到末次隨訪時的(1.10±1.05)分,ODI評分由術前的(30.10±10.40)分減低到末次隨訪時的(5.10±3.20)分,26例中有2例出現鄰近節段退變,并認為保留PLC臨床療效滿意,能夠保護腰椎的穩定性,減少鄰近節段的退變[5]。該次研究也支持這一結論,保留PLC腰椎融合術術后VAS評分、ODI評分均較術前明顯降低,臨床療效確切,同時降低鄰近節段退變。
綜上所述,后方韌帶復合體的張力帶作用在維持脊柱的穩定性具有重要意義,保留韌帶復合體能夠有效地保護腰椎的穩定性,改善腰椎術后功能,減少ASD的發生率,臨床療效優于傳統的全椎板切除腰椎融合術。

