經椎弓根椎體椎間隙截骨脊柱短縮術治療脊柱后凸畸形的臨床效果
曹進
河南平頂山市第一人民醫院骨一科 平頂山 467000
脊柱后凸畸形可引起腰部疼痛及脊髓神經功能障礙,臨床治療以手術為主[1-2]。經椎板和小關節突截骨術、經椎弓根椎體椎間隙截骨脊柱短縮術(Transpedicular vertebral osteotomy with spinal shortening,TOS)為常用手術方式[3-4]。選取2019-01—2020-05我院收治的76例脊柱后凸畸形患者,對其臨床資料進行回顧性分析,以比較經椎板和小關節突截骨術和TOS的效果,報告如下。
1 資料與方法
1.1一般資料本組76例脊柱后凸畸形患者均為陳舊性胸腰椎骨折,伴脊髓神經功能障礙,均無椎管內占位性病變、嚴重心肝腎功能異常。根據不同治療方案分為TOS組和經椎板和小關節突截骨術組(對照組),各38例。2組患者的基線資料差異無統計學意義(P>0.05),見表1。患者均簽署知情同意書。
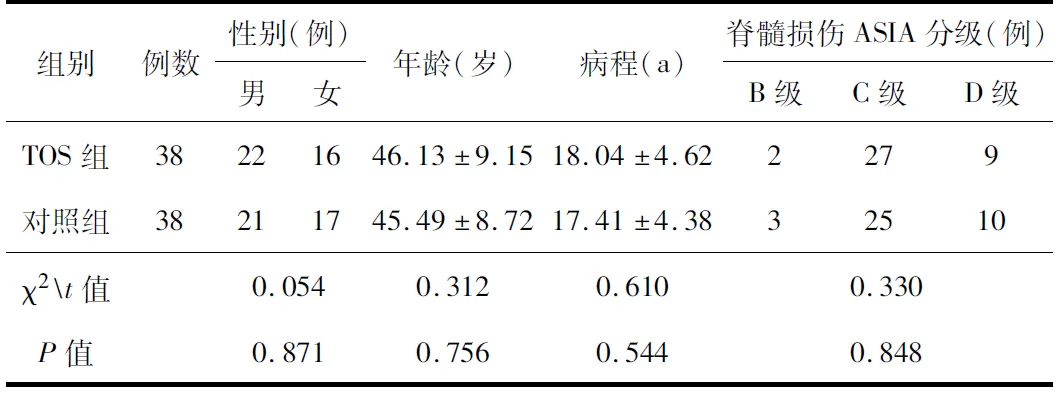
表1 2組患者的基線資料比較
1.2方法全麻,俯臥位,正中切口,逐層分離,顯露后凸畸形病變的椎體。對照組采用經椎板和小關節突截骨術:將病變椎體的棘突、雙側小關節突、椎板切除,截骨(選兩個節段),行椎弓根螺釘內固定,縫合切口。TOS組采用TOS:切除雙側椎間盤、咬除椎弓根,截骨(神經壓迫最明顯的椎間盤、椎弓根)。在截骨椎體上下緣打入椎弓根螺釘,釘棒連接,縫合切口。2組術后均給予抗生素、神經營養藥物。
1.3觀察指標及療效判定(1)觀察指標:術中出血量、手術時間、下床活動時間、腰部疼痛程度、椎體愈合情況(Cobb角、椎間隙高度)、神經功能恢復情況(初始、強烈尿意時膀胱容量及殘余尿量)。腰部疼痛程度以視覺模擬評分法(VAS)評估。初始、強烈尿意時膀胱容量及殘余尿量采用Laborie尿動力學檢查儀測定。(2)療效判定:直立姿勢恢復良好,水平視線為優;殘留中度畸形,無疼痛為良;明顯畸形或疼痛為一般;姿勢、視野或疼痛無改變為差。將優、良計入優良率。

2 結果
2.1療效TOS組優良率高于對照組,差異有統計學意義(P<0.05)。見表2。
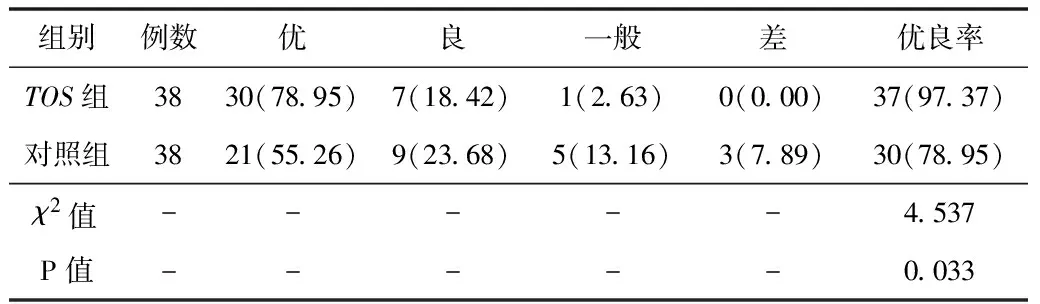
表2 2組療效比較[n(%)]
2.2手術一般情況TOS組術中出血量較對照組少,手術時間、下床活動時間較對照組短,差異有統計學意義(P<0.05)。見表3。
表3 2組手術一般情況比較
2.3VAS評分、椎體愈合情況術后1周時TOS組患者的VAS評分、Cobb角低于對照組,椎間隙高度高于對照組,差異有統計學意義(P<0.05)。見表4。
表4 2組VAS評分、椎體愈合情況比較
2.4神經功能恢復情況TOS組初始和強烈尿意時的膀胱容量及殘余尿量低于對照組,差異有統計學意義(P<0.05)。見表5。
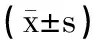
表5 2組神經功能恢復情況比較
3 討論
脊柱后凸畸形的發病率為20%~40%,以腰背部疼痛、平躺困難為主要臨床表現,嚴重影響患者的日常生活與工作[5-6]。通過手術矯正脊柱后凸畸形,以恢復脊柱矢狀面平衡、解除神經壓迫癥狀、增強脊柱穩定性[7-8]。經椎板和小關節突截骨術為治療脊柱后凸畸形的傳統術式,可有效改善神經壓迫癥狀。但術中需將病變節段脊柱的雙側小關節突、椎板、棘突同時切除,創傷較大,增加手術難度,且不利于患者術后恢復[9]。TOS經椎弓根、椎體進行截骨治療,可有效防止小關節突和椎板損傷;而螺釘內固定,可保證治療后脊柱穩定性。本研究結果顯示,與經椎板和小關節突截骨術比較,TOS治療脊柱后凸畸形的優良率、術中出血量、手術時間、下床活動時間、疼痛緩解效果等方面均具有明顯優勢,與劉丙科的[10]研究結果一致。
神經功能恢復與椎體愈合情況是評價脊柱后凸畸形手術治療效果的理想指標[11]。脊柱后凸畸形者的突出骨塊及肥厚韌帶壓迫腰骶段神經,可導致膀胱逼尿肌、尿道括約肌功能障礙[12]。Cobb角、椎間隙高度可準確反映后凸畸形的矯正效果。本研究數據顯示,術后1周時TOS組的VAS評分、Cobb角較對照組低,椎間隙高度較對照組高,而且初始、強烈尿意時膀胱容量及殘余尿量均低于對照組,差異均有統計學意義。充分表明了TOS治療脊柱后凸畸形患者的臨床應用價值。
綜上所述,TOS治療脊柱后凸畸形患者,手術創傷小,有利于患者術后恢復及減輕腰部疼痛程度、降低Cobb角、提高椎間隙高度和改善神經功能,療效顯著。

