優(yōu)質(zhì)護(hù)理服務(wù)應(yīng)用在腸梗阻術(shù)后護(hù)理工作中的效果及價(jià)值探析
邢素霞
【關(guān)鍵詞】優(yōu)質(zhì)護(hù)理服務(wù);腸梗阻;效果
腸梗阻屬臨床發(fā)病率較高的急腹癥,可導(dǎo)致腸腔內(nèi)部壓力持續(xù)升高,并可誘發(fā)微循環(huán)障礙及血栓形成,嚴(yán)重影響腸道正常血供。同時(shí),腸梗阻可導(dǎo)致腸道內(nèi)容物滯留,細(xì)菌大量繁殖,炎癥因子釋放量增加,進(jìn)而誘發(fā)內(nèi)毒素血癥及腸道粘膜組織損傷加劇[1]。手術(shù)是臨床治療腸梗阻的主要方案,通過術(shù)中各項(xiàng)操作可有效解除梗阻,并能夠降低腸腔內(nèi)部壓力,恢復(fù)腸道正常血液供應(yīng),改善腸道蠕動(dòng)能力。腸梗阻患者術(shù)后恢復(fù)時(shí)間較長,極易合并各類并發(fā)癥,為此需加強(qiáng)術(shù)后護(hù)理干預(yù)。優(yōu)質(zhì)護(hù)理服務(wù)是現(xiàn)階段臨床廣泛應(yīng)用的護(hù)理模式,為深入研究其應(yīng)用價(jià)值,本研究總結(jié)分析我院患者各項(xiàng)基礎(chǔ)性資料,評(píng)估并分析優(yōu)質(zhì)護(hù)理服務(wù)應(yīng)用的相關(guān)問題。
1 資料與方法
1.1 一般資料 研究時(shí)間范圍選定為2019 年12 月至2020年12 月,選取評(píng)估研究樣本為收治72 例腸梗阻手術(shù)患者,依據(jù)隨機(jī)數(shù)字表模式均分為研究組和對照組,兩組患者經(jīng)CT等影像學(xué)檢查及癥狀評(píng)估均確診為腸梗阻,符合手術(shù)指征,為合并其他胃腸道疾病,且對本研究內(nèi)容知情同意。總結(jié)統(tǒng)計(jì)兩組各項(xiàng)基礎(chǔ)性臨床資料,研究組男女性別比為20: 16,年齡38~71 歲,平均(54.52±4.08) 歲,梗阻原因包括黏連性腸梗阻25 例、腸套疊7 例、腸扭轉(zhuǎn)4 例。對照組男女性別比為22: 14,年齡38~69 歲,平均(54.41±4.02) 歲,梗阻原因包括黏連性腸梗阻23 例、腸套疊8 例、腸扭轉(zhuǎn)5 例,基線資料差異對本研究結(jié)論無不良影響(P>0.05)。
1.2 方法 對照組患者護(hù)理方案為腸梗阻術(shù)后常規(guī)護(hù)理,護(hù)理人員監(jiān)測患者術(shù)后生命體征變化,告知術(shù)后飲食及運(yùn)動(dòng)注意事項(xiàng),遵醫(yī)囑完成術(shù)后恢復(fù)期各項(xiàng)治療干預(yù),患者出院前給予常規(guī)健康指導(dǎo)。
研究組患者護(hù)理方案為優(yōu)質(zhì)護(hù)理,護(hù)理人員分析腸梗阻患者術(shù)后恢復(fù)期生理及心理特征,對常規(guī)護(hù)理措施進(jìn)行優(yōu)化調(diào)整。具體方法如下:①術(shù)后監(jiān)測:腸梗阻患者術(shù)后極易產(chǎn)生生理指標(biāo)大幅度波動(dòng),為此護(hù)理人員需重點(diǎn)監(jiān)測術(shù)后血壓、心電圖及呼吸頻率等指標(biāo),觀察患者術(shù)后排氣排便情況及是否產(chǎn)生惡心嘔吐。將患者體位調(diào)整為半臥位或斜坡位,使其腹肌保持松弛狀態(tài),以促進(jìn)滲出物引流,改善呼吸系統(tǒng)及循環(huán)系統(tǒng)功能。同時(shí),護(hù)理人員交接班過程中需妥善完成患者病情及護(hù)理注意事項(xiàng)告知,以提高護(hù)理安全性。②引流管護(hù)理:術(shù)后護(hù)理人員需有效固定及保護(hù)胃管、導(dǎo)尿管等各類引流管,避免患者體位調(diào)整過程引流管受壓或脫落。準(zhǔn)確記錄患者引流液的顏色及性質(zhì),及時(shí)更換引流袋,如患者產(chǎn)生黃色膿性引流液,可評(píng)估為腹腔感染,需遵醫(yī)囑應(yīng)用抗生素治療。如患者引流液渾濁,可評(píng)估為腸瘺,需采取負(fù)壓吸引等干預(yù)措施。如患者產(chǎn)生鮮紅引流液,需檢查創(chuàng)口部位是否出血。術(shù)后2~4 d 可拔出引流管,待患者胃腸蠕動(dòng)恢復(fù)可拔出胃管。③切口護(hù)理:腸梗阻術(shù)后切口感染發(fā)生率較高,胃腸護(hù)理人員需監(jiān)測切口部位是否存在滲血及滲液,并觀察局部血流狀態(tài),評(píng)估是否合并熱痛及紅腫。監(jiān)測患者血常規(guī)及體溫,如存在異常需及時(shí)告知醫(yī)師。為預(yù)防切口開裂,護(hù)理人員告知患者日常活動(dòng)中需妥善保護(hù)切口,咳嗽時(shí)按壓切口,如產(chǎn)生切口開裂需及時(shí)告知醫(yī)師。④呼吸及輸液護(hù)理:術(shù)后護(hù)理人員需通過翻身叩背等方式促進(jìn)排痰,定時(shí)調(diào)整體位,配合采取低流量吸氧等干預(yù)措施改善其呼吸狀態(tài)。同時(shí),護(hù)理人員需保持輸液通暢,調(diào)節(jié)輸液速度,以預(yù)防不良反應(yīng)。⑤飲食指導(dǎo):術(shù)后患者禁食期間,護(hù)理人員需通過補(bǔ)液等方式維持機(jī)體電解質(zhì)平衡,并通過營養(yǎng)液等物質(zhì)輸入補(bǔ)充機(jī)體所需各類能量。術(shù)后早期飲食以牛奶等高熱量流食為主,適量補(bǔ)充維生素,待患者生理機(jī)能恢復(fù)后過度至正常飲食。⑥心理護(hù)理及出院指導(dǎo):術(shù)后護(hù)理人員需對患者及家屬實(shí)施心理護(hù)理,告知術(shù)后恢復(fù)注意事項(xiàng),并給予患者必要的鼓勵(lì)及正面引導(dǎo),使其積極配合術(shù)后護(hù)理操作,縮短術(shù)后恢復(fù)時(shí)間。患者出院前,護(hù)理人員需告知其復(fù)查時(shí)間,并講解院外恢復(fù)期飲食及生活注意事項(xiàng),定期電話隨訪了解患者機(jī)體恢復(fù)情況,并給予針對性指導(dǎo)。
1.3 評(píng)價(jià)標(biāo)準(zhǔn) 對比兩組術(shù)后恢復(fù)相關(guān)指標(biāo)、并發(fā)癥發(fā)生率、護(hù)理滿意度。
1.4 統(tǒng)計(jì)學(xué)方法 采用SPSS23.0 軟件計(jì)算各類數(shù)據(jù),計(jì)量資料用x±s 表示,檢驗(yàn)方法為t,計(jì)數(shù)資料用例(%) 表示,檢驗(yàn)方法為χ2,如P<0.05,則組間有差異。
2 結(jié)果
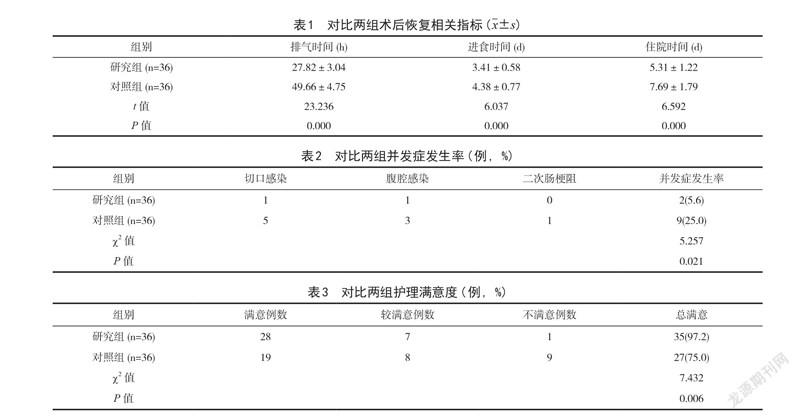
2.1 對比兩組術(shù)后恢復(fù)相關(guān)指標(biāo) 對比兩組術(shù)后恢復(fù)相關(guān)指標(biāo),研究組更具優(yōu)勢(P<0.05),詳見表1。
2.2 對比兩組并發(fā)癥發(fā)生率 對比兩組并發(fā)癥發(fā)生率,研究組更具優(yōu)勢(P<0.05),詳見表2。
2.3 對比兩組護(hù)理滿意度 對比兩組護(hù)理滿意度,研究組更具優(yōu)勢(P<0.05),詳見表3。
3 討論
腸梗阻主要指腸道內(nèi)容物通過障礙,依據(jù)病因不同可劃分為缺血性腸梗阻、動(dòng)力性腸梗阻、機(jī)械性腸梗阻等,患者主要臨床表現(xiàn)為嘔吐、腹脹、腹痛等癥狀,且病情迅速進(jìn)展,需及時(shí)行針對性治療干預(yù)[2]。臨床治療腸梗阻多采用手術(shù)解除梗阻,具體術(shù)式包括腸道切開取出異物、粘連松解、腸套疊及腸扭轉(zhuǎn)復(fù)位等。腸梗阻患者術(shù)后恢復(fù)時(shí)間較長,極易產(chǎn)生切口感染及二次腸梗阻,為此需強(qiáng)化術(shù)后護(hù)理干預(yù),以縮短恢復(fù)時(shí)間,降低并發(fā)癥發(fā)生率。
腸梗阻術(shù)后常規(guī)護(hù)理側(cè)重于病情觀察及治療輔助性護(hù)理,護(hù)理措施存在一定程度的隨意性,無法滿足患者個(gè)體對醫(yī)療服務(wù)的需求。優(yōu)質(zhì)護(hù)理將人性化護(hù)理與生理性護(hù)理有效結(jié)合,護(hù)理人員依據(jù)患者病情制定完善合理的護(hù)理計(jì)劃,并明確護(hù)理人員的職責(zé)范圍,可確保患者術(shù)后恢復(fù)期獲得良好的護(hù)理服務(wù)。本研究中,護(hù)理人員依據(jù)腸梗阻患者術(shù)后身體狀況特點(diǎn)開展基礎(chǔ)性監(jiān)測,在常規(guī)生理指標(biāo)監(jiān)測中加入排便排氣及嘔吐等特異性指標(biāo)的監(jiān)測評(píng)估,并調(diào)整患者體位,可確保引流效果,縮短切口恢復(fù)時(shí)間[3]。同時(shí),護(hù)理人員強(qiáng)化引流管及切口護(hù)理,嚴(yán)格監(jiān)測引流液的性質(zhì)及總量,妥善保護(hù)引流管及切口,可有效降低感染等并發(fā)癥發(fā)生率。飲食、心理護(hù)理及出院指導(dǎo)屬于優(yōu)質(zhì)護(hù)理中人性化護(hù)理的相關(guān)內(nèi)容,通過對患者的系統(tǒng)護(hù)理干預(yù)可改善其心理健康狀態(tài),使患者了解恢復(fù)期注意事項(xiàng),并能夠?qū)⒃簝?nèi)護(hù)理延伸至居家恢復(fù)階段,可提高患者護(hù)理滿意度。總結(jié)并分析本研究中的數(shù)據(jù)內(nèi)容可知,研究組患者護(hù)理滿意度及并發(fā)癥發(fā)生率、術(shù)后恢復(fù)指標(biāo)均優(yōu)于對照組,可認(rèn)為優(yōu)質(zhì)護(hù)理應(yīng)用于腸梗阻術(shù)后護(hù)理中效果顯著。
為提高腸梗阻術(shù)后護(hù)理質(zhì)量,護(hù)理人員需明確護(hù)理要點(diǎn),依據(jù)患者個(gè)體情況確定適宜的護(hù)理方案。通過本次研究對相關(guān)數(shù)據(jù)資料的總結(jié)與分析可以得知,腸梗阻術(shù)后護(hù)理要點(diǎn)包括如下幾方面:①病情綜合監(jiān)測:手術(shù)可對腸梗阻患者機(jī)體造成較為嚴(yán)重的損傷,術(shù)后極易合并各類并發(fā)癥,影響恢復(fù)效果,為此護(hù)理人員需協(xié)同醫(yī)師對患者進(jìn)行體格檢查,重點(diǎn)進(jìn)行特殊檢查及專科檢查。開展病情監(jiān)測期間,護(hù)理人員需詳細(xì)了解術(shù)后腹部體征及胃腸道生理功能變化情況,并通過聽診等方式確定患者術(shù)后是否存在腸鳴音。如患者術(shù)后少量排便或短時(shí)間排氣,護(hù)理人員需詳細(xì)記錄,并觀察其排便次數(shù)及總量,評(píng)估胃腸道生理功能恢復(fù)情況。患者進(jìn)食后,護(hù)理人員需觀察是否產(chǎn)生腹部脹痛及惡心嘔吐等癥狀,如發(fā)現(xiàn)異常第一時(shí)間告知醫(yī)師處理。②營養(yǎng)支持護(hù)理:腸梗阻患者術(shù)后禁食時(shí)間較長,胃腸功能不佳,多合并營養(yǎng)不良,為此需在術(shù)后早期行腸外營養(yǎng)支持,以確保各項(xiàng)生理指標(biāo)與機(jī)體內(nèi)環(huán)境穩(wěn)定,改善營養(yǎng)不良狀態(tài)。開展腸胃營養(yǎng)支持護(hù)理干預(yù)期間,護(hù)理人員需準(zhǔn)確完成中心靜脈置管等操作,并監(jiān)測患者血液生化指標(biāo)與多項(xiàng)營養(yǎng)指標(biāo),詳細(xì)記錄其24 h 出入量,并觀察肛門排氣量及腹部體征。同時(shí),需確保在完全無菌環(huán)境中完成營養(yǎng)液配置,并妥善控制輸液速度,加強(qiáng)穿刺部位護(hù)理,避免導(dǎo)管扭曲或受壓。每日對穿刺部位實(shí)施消毒,觀察是否合并感染或紅腫,如發(fā)現(xiàn)患者產(chǎn)生高熱或畏寒,可評(píng)估為感染,需及時(shí)拔管,并行抗感染治療。③飲食護(hù)理:腸梗阻患者術(shù)后恢復(fù)時(shí)間較長,護(hù)理人員需為其制定完善的飲食計(jì)劃。行胃腸減壓期間,需記錄引流液的性質(zhì)、顏色、量,記錄其惡心嘔吐的頻率,如患者胃液中存在膽汁,可認(rèn)為腸道液體反流。如患者恢復(fù)期間腹痛腹脹等癥狀顯著改善,并正常排氣,可認(rèn)為腸梗阻得到有效改善,此時(shí)應(yīng)停止胃腸減壓,并輸入等滲腸內(nèi)營養(yǎng)液,依據(jù)患者恢復(fù)情況逐步增加進(jìn)食量,使其盡早攝入普通飲食。④心理疏導(dǎo):腸梗阻患者術(shù)后多伴有不良心理狀態(tài),對疾病康復(fù)效果存在憂慮,不良的心理狀態(tài)可導(dǎo)致機(jī)體產(chǎn)生應(yīng)激反應(yīng),嚴(yán)重影響疾病康復(fù)效果。為有效解決此類問題,護(hù)理人員需在常規(guī)護(hù)理干預(yù)中引入人文護(hù)理相關(guān)理念,對患者實(shí)施心理疏導(dǎo)。具體開展護(hù)理干預(yù)期間,護(hù)理人員需采用同理心溝通的模式,使患者感受到被理解被尊重,進(jìn)而建立起護(hù)患間良好的信任關(guān)系。護(hù)患溝通期間需采用雙向溝通的模式,傾聽患者存在的心理問題及護(hù)理需求,并采取針對性的疏導(dǎo)措施,以此來逐步改善患者的心理健康狀態(tài)。
綜上分析可知,腸梗阻術(shù)后護(hù)理中應(yīng)用優(yōu)質(zhì)護(hù)理效果顯著,可在各級(jí)醫(yī)療機(jī)構(gòu)中全面推廣。同時(shí),本研究中就診腸梗阻患者數(shù)量較少,缺乏同類型數(shù)據(jù)的比對性分析研究,流程等方面有待完善,腸梗阻術(shù)后護(hù)理中優(yōu)質(zhì)護(hù)理的應(yīng)用效果仍需持續(xù)分析。
- 醫(yī)學(xué)食療與健康的其它文章
- 疼痛護(hù)理干預(yù)降低普外科患者術(shù)后疼痛的臨床效果評(píng)價(jià)
- 雙心護(hù)理模式對冠心病患者術(shù)后心理應(yīng)激及不良事件發(fā)生的影響
- 系統(tǒng)化護(hù)理在連續(xù)性腎臟替代法(CRRT) 治療重癥急性胰腺炎護(hù)理中的應(yīng)用價(jià)值
- ICU護(hù)理風(fēng)險(xiǎn)管理在預(yù)防急性呼吸窘迫綜合征患者呼吸機(jī)獲得性肺炎中的有效性分析
- CICARE溝通模式聯(lián)合繪本閱讀在手足口病患兒護(hù)理中對患兒預(yù)后及孤獨(dú)感影響
- 強(qiáng)化呼吸道管理在胸外科圍手術(shù)期護(hù)理中的應(yīng)用

