神經外科留置管路患者應用外科管路護理標準化預防流程對非計劃性拔管的防范效果探析
徐燕

【關鍵詞】外科管路護理標準化預防流程;非計劃性拔管;神經外科
非計劃性拔管是指患者體內各種插管( 治療需要),尚未達到拔管指征,患者自行拔管,或因護理中操作不當( 患者及家屬日常護理、醫護人員護理中操作不當),以致導管脫落,又稱“意外拔管”[1]。由于神經外科大多存在一定程度意識障礙,再者因約束、管路固定、健康教育及自我管理等方面因素影響,導致近幾年來,神經外科非計劃性拔管率不斷升高,對疾病治療造成嚴重負面影響。研究表明[2],非計劃性拔管發生后,若未及時發現并進行處理,會延長患者治療時間,影響康復速度,增加醫患糾紛和死亡風險。相關文獻報道[3],發生非計劃性拔管后,需重新置管患者的死亡率高達25%。Bouza C[4] 等人研究表明,非計劃性拔管可急劇增加在置管率,其再置管率高達56% ~80%。故采取積極有效措施預防非計劃性拔管,對患者治療效果及預后均有重要意義。近幾年來,有部分研究證實[5],外科管路護理標準化預防流程可明顯減少非計劃性拔管,利于患者恢復,改善預后。故本研究將外科管路護理標準化預防流程應用于我院神經外科,探究其對非計劃性拔管的防范效果。
1 資料與方法
1.1 一般資料 選取2019 年10 月至2020 年10 月我院神經外科收治306 例留置管路患者,按信封隨機法將其分為常規組153 例和標準組153 例,其中常規組男79 例、女74例;年齡22~65 歲,平均(40.56±6.35) 歲;體重指數18.00~24.50 kg/m2,平均(22.25±1.65)kg/m2;留置管路287 例,其中中心靜脈置管(CVC)36 例、尿管153 例、氣管插管36例、胃管62 例。聯合組男82 例、女71 例;年齡20~65 歲,平均(41.21±6.42) 歲;體重指數18.50~25.00 kg/m2,平均(22.51±1.71)kg/m2;留置管路286 例,其中CVC36 例、尿管152 例、氣管插管36 例、胃管62 例。兩組一般資料比較無明顯差異(P>0.05),有可比性。納入標準:患者均至少留置1根導管;年齡>18歲,且智力、精神正常;治療依從性高,可配合完成研究;患者及家屬均知情并簽訂知情同意書。排除標準:臨床資料缺失、不完整者;研究過程中死亡,或其他因素導致研究中斷者;有嚴重的抑郁、狂躁等心理疾病者。
1.2 方法 對照組實施常規置管護理,即置管前詳細告知患者及家屬置管目的、優點、作用及相關注意事項,使患者知曉操作后可能出現并發癥,緩解患者緊張、恐懼的不良情緒;置管時應密切關注患者病情變化,嚴格遵循無菌操作原則,若患者有不適、異常發生,應采取及時、有效的護理措施,保障安全;置管后,置管24 h 內注意觀察置管處是否發生皮下氣腫、腫脹等異常情況,加強管道基礎護理,保持局部干燥清潔,囑患者嚴禁拉拽導管,做好心理護理工作。
標準組在對照組基礎上進行外科管路護理標準化預防流程,具體方法如下:①胃管:吸痰管、線繩固定法,或分叉交織固定法。② CVC:雙固定法,貼膜遠端用膠布交叉固定,近端機翼與皮膚縫合固定。③尿管:雙固定法,尿管內部用水囊固定,外部用膠布或網罩固定。④氣管插管:固定方法同胃管。
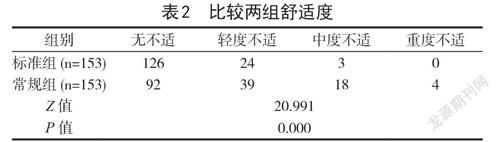
1.3 觀察指標 統計并記錄所有置管患者非計劃性拔管率,比較兩組置管舒適度,舒適度由心理醫生從置管感受、心理狀態等方面綜合評估,根據結果劃分舒適等級,包括無不適、輕度不適、中度不適、重度不適四個等級。
1.4 統計學方法 數據運用SPSS18.0 進行統計學分析,用x±s 表示計量資料,用t 檢驗比較組間、組內數據;計數資料采用率(%) 表示,采用χ2 檢驗,用秩和檢驗比較兩組舒適度,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組非計劃性拔管情況 標準組中心靜脈置管(0.00%vs11.11%)、尿管(1.97%vs10.46%)、氣管插管(2.78%vs19.44%)、胃管(3.23%vs14.52%),等非計劃性拔管率均低于常規組,差異均有統計學意義(P<0.05),詳見表1。
2.2 比較兩組舒適度 標準組插管舒適度顯著高于常規組(P<0.05),詳見表2。
3 討論
非計劃性拔管是醫院常見的護理不良事件,也是機械通氣最常見的病因,不僅會增加院內感染風險和重插管率,還會增加患者經負擔和醫護人員心理壓力,嚴重影響治療效果,甚至威脅患者生命健康。徐樹花[6] 研究顯示,氣管插管患者發生非計劃性拔管后,會導致喉頭水腫,難以再置管,約72%患者會出現呼吸、循環衰竭,而再置管后,會增加院內感染肺炎和死亡率。神經外科患者大多病情危重,留置管道多,且合并較多基礎性疾病,患者極易產生煩躁、焦慮、緊張等不良情緒,而插管可能有一定程度不適感、使患者活動受限,加之疼痛、固定不牢、護理不當等多方面因素影響下,使患者易發生非計劃性拔管。臨床上約10%~48%非計劃性拔管是因管路固定不牢,連接處不緊密所致,臨床固定管路通常使用膠帶纏繞、透明膠帶及縫線固定等方法,但當患者需長時間置管時,口腔分泌、汗漬、皮膚分泌物等會使固定物粘性逐漸喪失,最終使管道因固定不牢脫落。此外,醫護因素也是導致非計劃性拔管的重要原因,相關護理人員因經驗不足,巡視不及時,未采取科學鎮靜方式,未滿足患者舒適需求,會增加非計劃性拔管風險,大量研究顯示,護士會忽略睡眠狀態患者存在的非計劃性拔管風險[7-8]。相關研究顯示[9],因四肢約束不當導致非計劃性拔管約有90%。張紫君[10] 等人研究顯示,非計劃性拔管與醫護人員操作失誤、護士知識、經驗不足取及巡視不及時密切相關。因此,加強夜間巡視,提升護理質量,改善固定方式,是預防非計劃性拔管的關鍵環節。
本研究結果顯示,標準組中心靜脈置管、尿管、氣管插管、胃管等非計劃性拔管率均低于常規組,且標準組插管舒適度高于常規組,差異均有統計學意義(P<0.05)。表明外科管路護理標準化預防流程應用于臨床,可極大增加患者置管舒適度,降低臨床非計劃性拔管率。巨會萍和王迎春[11] 研究顯示,外科管路護理標準化預防流程,可顯著降低普外科留置管路患者非計劃性拔管率,同時還能顯著提升護理滿意度,與本研究一致。李曼和王軍[12] 研究顯示,非計劃性拔管標準預防流程對預防非計劃性拔管效果頗佳,且還能明顯改善置管質量,提升置管合格率。綜述,外科管路護理標準化預防流程通過改良固定方式,能有效預防非計劃性拔管。

